 16.01.2022
16.01.2022
Неосложненные переломы шейных позвонков у детей и подростков
Полученные результаты в основном сопоставимы с литературными данными по узловым аспектам цервикальной травмы у детей. Вместе с этим необходимо отметить и некоторые различия.
ВВЕДЕНИЕ
Различные аспекты такой важнейшей проблемы как неосложненные переломы позвонков шейного отдела позвоночника у детей и подростков в современной медицинской литературе представлены в гораздо меньшем объеме, чем публикации, посвященные фрактурам грудной и поясничной локализаций. Особую значимость проблеме придает даже не этот факт, а то, что публикуемые сведения нередко противоречивы и зачастую разнятся даже по такому показателю как частота встречаемости цервикальных фрактур у детей.
Так, например, одни авторы приводят сведения о том, что данные виды повреждений преобладают в структуре общей позвоночной травмы в детской популяции [1, 2]. Другие исследователи сообщают о незначительном удельном весе переломов шейных позвонков среди всех диагностированных неосложненных верте-брогенных фрактур у педиатрических пациентов [3-5]. Требуют своего решения и практические вопросы, относящиеся непосредственно к детской позвоночной травме [6]. Так, в литературе все чаще публикуются требования о необходимости совершенствования методов диагностики, оптимизации методов и сроков лечения переломов позвонков у детей с учетом реалий современного развития травматолого-ортопедической науки и практики [7-10].
Цель. Изучить распространенность, характер и тип неосложненных переломов позвонков шейного отдела позвоночника у детей и подростков.
МАТЕРИАЛЫ И МЕТОДЫ
Располагаем опытом динамического наблюдения и лечения 1000 пострадавших в возрасте от 2 до 17 лет включительно, у которых были диагностированы компрессионные неосложненные переломы тел позвонков в период с 01.09.2010 года по 18.09.2019 года.
Из 1000 травмированных у 27 (2,7 %) детей были верифицированы неосложненные переломы тел шейных позвонков, они составили тот клинический материал, анализ которого послужил основой для проведения настоящего исследования. Мальчиков и юношей в исследуемой когорте было 21 (77,77 %) человек, девочек и девушек - 6 (22,23 %) пострадавших. В возрасте до 12 лет находилось 8 (29,63 %) пациентов, в возрасте 12-17 лет - 19 (70,37 %) травмированных. Средний возраст детей и подростков исследуемой группы составил 13,8 ± 2,9 года.
Для постановки клинического диагноза использовали традиционные для экстренной травматологии методы исследования: сбор жалоб и анамнеза, клиническое исследование по общепринятой методике, лучевую диагностику. Объем лучевого исследования позвоночника состоял в проведении обзорной рентгенографии шейного отдела (n = 27), компьютерной томографии (КТ, n = 24) и магнитно-резонансной томографии (МРТ, n = 20). По клиническим показаниям к осмотру травмированных детей привлекали смежных специалистов.
Характер и степень тяжести полученных вертебро-генных фрактур у исследуемых пациентов определяли, руководствуясь классификациями Anderson I.D. et al. [11], Effendi et al. [12] (при травмах CII позвонка) и Argenson С. et al. [13] (при переломах CIII-CVII позвонков).
Для статистической обработки данных применялся пакет программ Microsoft Exel и Statistuca 6.0. Удельный вес каждого из вариантов исследуемых показателей представлен в виде P ± m, где P - относительная величина варианты показателя в %, m - ошибка репрезентативности относительной величины.
Исследование было одобрено Комитетом по этике при ФГБОУ ВО «Тюменский ГМУ» Минздрава России (протокол № 59).
РЕЗУЛЬТАТЫ
В ходе проведения исследования было установлено, что в изучаемой когорте пациентов у 17 (62,96 %) пострадавших были компремированы только шейные позвонки, у 10 (37,04 %) человек - наряду с шейными, еще и грудные.
Из шейных позвонков чаще всего была установлена компрессия тела CVII позвонка - в 15 (30,64 %) случаях, реже всего - тела CIII позвонка - в 2 (4,08 %) клинических наблюдениях.
Ни в одном из случаев не было зарегистрировано повреждения атланта. В общей сложности у детей исследуемой когорты были диагностированы переломы 49 шейных позвонков.
Частота переломов каждого из шейных позвонков и их ранговое место в структуре этих повреждений представлены в таблице 1.
Более чем у половины из детей исследуемой когорты, а именно у 15 (55,58 %) человек, был диагностирован перелом одного позвонка. Два компремирован-ных позвонка были выявлены в ходе обследования у 5 (18,51 %) пострадавших. Три травмированных позвонка определены также у 5 (18,51 %) детей. Переломы четырех позвонков диагностированы у 1 (3,7 %) пациента. Пять компремированных позвонков выявлено также у 1 (3,7 %) пациента.
Выяснение обстоятельств травмирования позвоночника является важнейшим этапом диагностики, позволяющим еще до объективного обследования с
большой долей вероятности предположить факт получения детьми и подростками цервикальных фрактур. В таблице 2 приведены механизмы травм позвоночника, установленные в ходе расспроса самих пострадавших, их родственников и очевидцев происшествий, сотрудников бригад скорой медицинской помощи.
В структуре установленных причин травматизации шейного отдела позвоночника, как следует из представленных в таблице 2 данных, преобладали падения на голову с высоты 2 м и более - 7 (25,98 %) случаев. Реже всего переломы шейных позвонков дети получали при ударе по затылку или при выполнении сальто -по 1 (3,7 %) клиническому наблюдению.
Таблица 1
Удельный вес переломов каждого из шейных позвонков и их ранговое место в структуре цервикальной травмы у пациентов исследуемой когорты
№ Позвонок Удельный вес Ранговое место
абс. число P ± m, %
1. CI - - -
2. CII 5 10,2 ± 4,28 V
3. CIII 2 4,08 ± 2,79 VI
4. CIV 6 12,24 ± 4,64 IV
5. CV 9 18,36 ± 5,48 III
6. CVI 12 24,48 ± 6,1 II
7. CVII 15 30,64 ± 6,54 I
8. Итого 49 100,0
Таблица 2
Удельный вес основных механизмов травм шейного отдела позвоночника у пациентов исследуемой когорты
№ Механизм травмы Частота абс. число P ± m, %
1. Падение на голову с высоты 2 м и более 7 25,98 ± 8,44
2. Удар головой о дно водоема при нырянии или о борт хоккейного корта 5 18,51 ± 7,39
3. Автотравма 4 14,8 ± 6,87
4. Падение с качелей 4 14,8 ± 6,87
5. Падение с высоты собственного роста 3 11,11 ± 6,02
6. Падение с велосипеда 2 7,4 ± 4,91
7. Удар по затылку 1 3,7 ± 3,63
8. Кувырок при выполнении сальто 1 3,7 ± 3,63
9. Итого 27 100,0
Полученные детьми повреждения шейных позвонков классифицировали в зависимости от их локализации. Отдельно оценивали тяжесть травм кранио-вертебральной области (случаи переломов CII позвонка у 5 детей) и отдельно - субаксиальные фрактуры (переломы 44 позвонков на уровне позвоночно-двигательных сегментов CIII-CVII у 22 детей).
Анализ характера полученных 5-ю детьми переломов CII позвонка показал, что четверо (80,0 %) пациентов имели переломы зубовидного отростка (трое пострадавших - I типа, один - III типа), 1 (20,0 %) больной - переломы дуг этого позвонка, соответствующие I типу.
Трехстепенная классификация C. Argenson et al. [13] позволила установить, что в большей части клинических наблюдений полученные детьми фрактуры субаксиальной локализации соответствовали группе «А» (подгруппа I (36 компремированных позвонков), подгруппа II (6 травмированных позвонков)). В 2-х случаях полученные детьми переломы позвонков были отнесены к группе «В» (подгруппа I).
Двое (7,4 %) пациентов из исследуемой когорты, кроме переломов шейных позвонков, получили другие фрактуры костей скелета, что позволило эти клинические наблюдения отнести к множественной травме. Так, в одном случае у 16-летней девочки-подростка, пассажирки легкового автомобиля, кроме шейных позвонков были сломаны правые лонная и седалищная кости, в другом, у 8-летней девочки, упавшей в лестничный проем с высоты 2 этажа, диагностированы переломы костей лицевого скелета. Случаи сочетанной травмы были диагностированы также у 2 (7,4 %) детей, и повреждения характеризовались сопутствующими цервикальным переломам сотрясениями головного мозга легкой степени тяжести.
Тяжесть переломов шейных позвонков, полученных детьми, определяла лечебную тактику. В общей сложности в 25 (92,59 %) клинических наблюдениях у пациентов исследуемой когорты была использована консервативная тактика лечения, у 2 (7,41 %) - были выставлены показания к оперативному лечению.
Консервативное лечение 25 пострадавших проводилось путем вытяжения за голову петлей Глиссона по наклонной плоскости, назначением анальгетиков в возрастной дозировке и физиотерапевтических процедур, занятий лечебной физкультурой. После купирования вертеброгенного болевого синдрома производилась иммобилизация шейного отдела позвоночника ортопедическими изделиями. Среди последних наиболее часто - 17 (68,0 %) клинических наблюдений - использовались головодержатели типа Филадельфия (Philadelhia). В тех случаях, когда у детей были диагностированы переломы только шейных позвонков, использовались головодержатели, фиксирующие только этот отдел - 10 клинических наблюдений. В ситуациях сочетания компрессии шейных и верхних грудных позвонков применяли «Фиксатор грудной Ossur Филадельфия (Philadelhia) Stabiliser универсального размера» - в 7 случаях. В 3 (12,0 %) клинических наблюдениях для лечения переломов шейных позвонков использовали торако-краниальную гипсовую повязку.
Средний срок применения этого фиксатора с иммобилизационной целью составил 6 недель. Индивидуально изготовленные картонно-ватно-марлевые воротники типа Шанца были применены с лечебной целью у 5 (20,0 %) травмировавшихся детей.
Оперативное лечение переломов шейных позвонков было проведено 2 пациентам подросткового возраста. В одном случае 16-летний юноша был сбит движущимся автомобилем, в результате чего он получил оскольчатый неосложненный перелом тела CV позвонка. Во втором случае 17-летняя девушка неосторожно выполняла кувырки на батуте, следствием чего стала травматизация тел CVII, ThI, ThII, ThIII позвонков с повреждением межпозвонковых дисков CVI-CVII, CVII-ThI. У обоих пострадавших объем проведенной операции состоял из субтотальной резекции тел поврежденных шейных позвонков и переднего межтелового спондилодеза имплантатом из никелида титана с дополнительной фиксацией накостной пластиной. Послеоперационный период у оперированных детей протекал гладко, каких-либо осложнений, в том числе неврологической симптоматики, в его течении зарегистрировано не было.
Средний койко-день пребывания в стационаре всех 27 пациентов с переломами шейных позвонков составил 9,4 суток.
Клинический пример
В качестве примера, иллюстрирующего клинический случай диагностики и лечения переломов шейных позвонков у ребенка, приводим следующее наблюдение. Пациент М., 13 лет, в приемное отделение крупного многопрофильного стационара доставлен бригадой врачей скорой медицинской помощи. Ребенок при поступлении жаловался на боли в шейном и верхнем грудном отделе позвоночника. Обстоятельства травмы: со слов мальчика, около 1 часа назад он упал с дерева высотой около 3 метров, ударившись головой и туловищем о землю. Тотчас после поступления ребенок осмотрен бригадой дежурных врачей детского стационара: травматологом-ортопедом, хирургом, нейрохирургом. В плане обследования выполнено ультразвуковое исследование органов брюшной полости (без патологии), электрокардиография (возрастная норма), клинический минимум (возрастная норма), биохимическое исследование крови (возрастная норма), рентгенография черепа, рентгенография шейного отдела, МРТ шейного и грудного отделов позвоночника. На основании результатов проведенного клинического и параклинического исследования острая хирургическая и нейрохирургическая патология была исключена.
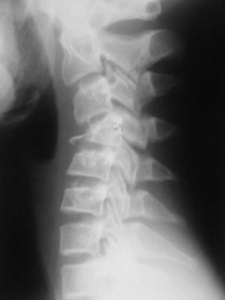
Локальный статус со стороны позвоночника: положение ребенка на каталке на спине, шейный отдел фиксирован головодержателем. Перед проведением осмотра пациент был вертикализирован, головодержатель снят. Визуально положение головы правильное. Нарушения целостности кожных покровов, отека, кровоподтеков в области волосистой части головы, лица, шейного и грудного отделов позвоночника нет. При пальпации позвоночника отмечалась болезненность по остистым отросткам, межостистым промежуткам, паравертебрально на протяжении среднего и нижнего шейного, верхнего грудного отделов. Осевая нагрузка на шейный отдел позвоночника умеренно болезненна. Сосудистых и неврологических расстройств в верхних конечностях не выявлено. По результатам рентгенографии шейного отдела позвоночника в боковой проекции диагностирована компрессия тел CIV, CV позвонков, оссификация атланто-окципитальной мембраны CI позвонка (рис. 1, а). По результатам МРТ-исследования шейного и грудного отделов позвоночника подтверждена компрессия тел CIV, CV позвонков и установлены компрессионные переломы тел ThIII, ThIV, ThV позвонков (рис. 1, б, в).
На основании жалоб, анамнеза, результатов клинической и лучевой диагностики выставлен диагноз: «Компрессионные неосложненные переломы тел CIV, CV, ThIII, ThIV, ThV позвонков. Ушиб волосистой части головы. Оссификация атланто-окципитальной мембраны CI позвонка».
Ребенок был госпитализирован в травматологоортопедическое отделение детского стационара, где уложен на функциональную кровать с вытяжением за голову по наклонной плоскости петлей Глиссона, назначены анальгетики в возрастной дозировке. Со вторых суток пребывания в стационаре ребенку назначены занятия лечебной физкультурой, физиотерапевтическое лечение: УВЧ-терапия № 8 в проекцию позвонков среднего шейного отдела позвоночника.
Цервикальный болевой синдром был полностью ку-рирован на 4 сутки пребывания пациента в стационаре. Ребенок продолжал соблюдать строгий ортопедический режим, получать физиотерапевтическое лечение, заниматься лечебной физкультурой. В динамике пациента осматривал нейрохирург. На восьмые сутки с момента травмы шейный отдел позвоночника ребенка фиксирован ортопедическим головодержателем (рис. 2).
Еще через двое суток, после окончания курса физиотерапевтических процедур, мальчик выписан на амбулаторное лечение к травматологу-ортопеду. Койко-день пребывания пациента в стационаре - 10 суток. Срок иммобилизации позвоночника головодержателем составил 10 недель, после снятия головодержателя иммобилизация продолжалась картонно-ватно-марлевым воротником типа Шанца в течение еще 2-х недель. Все это время ребенок продолжал заниматься лечебной физкультурой, после прекращения иммобилизации воротником проведен еще один курс физиотерапевтических процедур (электрофорез 2,4 % раствора эуфиллина № 10) в проекцию позвонков верхнего грудного отдела позвоночника.
Изучение ближайших результатов лечения показало отсутствие каких-либо жалоб со стороны ребенка. Положение головы было правильным. Ось шейного отдела позвоночника не была нарушена, мышечный дефанс отсутствовал. Функция шейного отдела была в полном объеме в направлениях активного сгибания, разгибания, боковых наклонов и ротации.
Болезненности шейного и грудного отделов позвоночника при пальпации не зарегистрировано, осевая нагрузка на позвоночник была безболезненной. Ближайшие клинические результаты лечения были расценены как «хорошие». Ребенок получил рекомендации по продолжению занятий лечебной физкультурой, плаванию в бассейне, питанию, полноценному по содержанию микроэлементов, курсам общеукрепляющего массажа мышц задней поверхности туловища, динамическому наблюдению у травматолога-ортопеда.
ДИСКУССИЯ
Парадоксально, но факт: даже в научных публикациях двух последних десятилетий, в период активного внедрения в клиническую практику экстренной травматологии КТ и МРТ, авторами приводятся различные сведения о частоте диагностики неосложненных переломов шейных позвонков у детей и подростков.
Так, А.Г. Баиндурашвили с соавт. сообщают о том, что фрактуры шейных позвонков у детей составляют 0,16 % в структуре всех переломов костей скелета [14]. В.А. Сороковиков с соавт. приводят данные о том, что среди 85 детей с переломами позвонков шейная локализация повреждений была диагностирована у 1 ребенка, что в относительных цифрах составило 1,17 % всех клинических наблюдений [15]. По данным С.С. Дьяч-ковой с соавт. на долю цервикальных фрактур приходится 1,6 % всех случаев переломов позвонков у педиатрических пациентов [16]. Полученные нами данные о том, что среди 1000 детей в возрасте до 18 лет неосложненные переломы шейных позвонков были диагностированы у 2,7 % пострадавших, наиболее близки по полученным результатам к сведениям, опубликованным О.М. Юхновой с соавт. [17]. Авторы, изучая интрана-тальные повреждения у новорожденных и постнатальные травмы позвоночника у детей старших возрастных групп, установили, что компрессионные переломы тел шейных позвонков в структуре всей позвоночной педиатрической травмы составляют 2,8 % клинических наблюдений [17]. В зарубежной литературе близкие к полученным нами результатам демонстрируют J.I. Shin et al. [18] и M. Blauth et al. [19]. Первая группа авторов приводит сведения из национальной медицинской базы данных США за десятилетний период, из которых следует, что распространенность травм шейного отдела позвоночника в педиатрической популяции составляет 2,07 % случаев [18]. По данным немецких исследователей, частота диагностики переломов шейных позвонков у детей составляет 3,0 % клинических наблюдений, на долю травм грудной и поясничной локализаций приходится 97,0 % фрактур позвонков [19].
Таким образом, в научной литературе приведены многочисленные сведения о том, что частота диагностики переломов позвонков шейной локализации у детей не превышает 3 % клинических наблюдений. В то же самое время ряд ученых приводит сведения о преобладании переломов шейных позвонков в структуре повреждений всего детского позвоночника.
Так, М.А. Абдулхабиров информирует читателей о том, что чаще других у детей повреждаются именно шейные позвонки [20]. P. Liu et al., проанализировав ежегодные отчеты общенациональной медицинской базы данных Китая за 2001-2007 годы, пишут в своей статье о том, что дети в возрасте до 10 лет чаще всего ломают именно шейные позвонки, в сравнении с грудными и поясничными [21]. M.M. Mortazani et al. конкретизируют результаты собственных клинических исследований сообщениями о том, что изолированные цервикальные повреждения встречаются у 31,2 % травмировавшихся детей. При этом изолированная грудная локализация переломов была установлена авторами у 12,5 % пострадавших, изолированная поясничная -у 20,8 % пациентов. Множественную травму грудного и поясничного отделов позвоночника авторы диагностировали у 35,5 % детей [22].
Результаты проведенного нами исследования показали, что 77,77 % пострадавших были лицами мужского пола, на долю девочек и девушек пришлось 22,23 % клинических наблюдений. О преобладании среди пострадавших мальчиков и юношей сообщает большинство исследователей, изучающих различные аспекты цервикальной травмы позвоночника у детей. Так, E.R. Kokoska et al. [23] сообщают, что среди травмированных лиц мужского пола было 59,0 %, J. Stulik et al. [24] - 60,9 %, R.L. Brown et al. [25] - 62,1 %, А.В. Губин с соавт. [26] - 65,0 % пострадавших. В то же самое время австрийские исследователи P. Platzer et al. публикуют сведения о наибольшей встречаемости неосложненных переломов шейных позвонков у детей женского пола с частотой 55,0 % случаев [27].
Средний возраст травмированных пациентов в нашем исследовании составил 13,8 ± 2,9 года. В таблице 3 приведены некоторые литературные данные о среднем возрасте детей, получивших переломы шейных позвонков.
Таблица 3
Сводные литературные данные о среднем возрасте детей, получивших переломы шейных позвонков
№ Авторы Средний возраст детей1. Platzer P. e al. [27] 8 лет 9 мес.
2. Murphy R.F. et al. [28] 15 лет
3. Poorman G.W. et al. [29] 16 лет 6 мес.
По утверждению Shin J.I. et al., именно старшие возрастные группы детей являются своеобразными «факторами высокой степени риска» травматизации шейного отдела позвоночника, в сравнении с грудным и поясничным отделами [18].
Интересно отметить, что ранее проведенные нами исследования, посвященные анализу множественной травмы позвоночника у 744 детей и подростков, позволили получить средний возраст детей с фрактурами позвонков на всем протяжении позвоночника в 9 лет 2 месяца [8]. Таким образом, пациенты, получившие переломы шейных позвонков, в среднем на 4 года были старше детей, у которых были диагностированы аналогичные травмы позвоночника на всем его протяжении. Одно из объяснений этого факта, на наш взгляд, кроется в ведущем механизме травмы, который приводит к получению детьми переломов позвонков.
Как следует из представленных в таблице 2 данных, наиболее частым механизмом травмы, установленным у 25,98 % детей, получивших переломы шейных позвонков, было падение на голову с высоты 2 метров и более. Чаще всего дети и подростки падали со «шведской» стенки (в условиях квартиры), турника или лестницы на улице, при занятиях, например, воркаутом. В одном клиническом наблюдении было зарегистрировано падение подростка с высоты 4 этажа, расцененное, после консультации врача-психиатра, как суицидальная попытка [30]. В случаях диагностики у пациентов множественных вертеброгенных фрактур ведущим механизмом получения переломов позвонков было падение на спину или на ягодицы с высоты собственного роста, так называемый «арочно-клавишный механизм» - 36,96 % клинических наблюдений [8]. Анализ литературных источников по такому аспекту как «механизм получения травм шейного отдела позвоночника детьми» показал, что многие авторы в качестве ведущего механизма указывают автотравмы. Так, по данным J.I. Shin et al. [18], на долю дорожно-транспортных происшествий приходится 57,51 % случаев всех причин травмирования позвонков. Несколько меньшие показатели приводят R.L. Brawn et al. [25] - 52,0 %, G.W. Poorman et al. [29] - 50,5 %, E.R. Kokoska et al. [23] - 44 % клинических наблюдений. По результатам нашего исследования дорожно-транспортные происшествия, как причина цервикальных фрактур у детей и подростков, была зарегистрирована в 4 (14,8 %) случаях, при этом в момент получения травмы три ребенка находились в салоне автомобилей в качестве пассажиров, а один пострадавший был сбит проезжавшим автомобилем на пешеходном переходе.
Клиническая симптоматика переломов шейных позвонков у детей исследуемой когорты была типичной и, в общем, не отличалась от проявлений, хорошо описанных в литературе как отечественными [17, 31], так и зарубежными [32, 33] авторами. Привлечение к проведению обследования всех травмированных детей в момент их поступления в приемно-диагностическое отделение больницы дежурного нейрохирурга позволяло исключить у пациентов неврологическую симптоматику.
Объем лучевого исследования позвоночника детей исследуемой когорты состоял из проведения обзорной рентгенографии, КТ и МРТ. Базовым методом диагностики, в соответствии с рекомендациями авторитетных отечественных вертебрологов [26, 34], считали рентгенологическое исследование. Компьютерная томография и МРТ, как правило, не оказывали существенного влияния на частоту выявления переломов шейных позвонков, но позволяли установить количество компремированных тел, степень компрессии и более детально планировать объем лечебных мероприятий. Особенно это касалась тех клинических наблюдений, когда в травматический процесс были включены верхние грудные позвонки.
Приведенный клинический пример как нельзя лучше демонстрирует необходимость проведения лучевой диагностики не только шейного отдела позвоночника у травмировавшихся детей, но и верхнего грудного. О необходимости совместного исследования этих двух отделов при травмах позвоночника у детей сообщают многие авторы [35, 36].
В ходе проведения лучевого исследования мы всегда помнили высказывание A.J. Schoenfeld et al. о том, что вероятность установления всех травм шейного отдела позвоночника возрастает на 8-10 % случаев, если в процесс обследования будут включены методы КТ- и МРТ-визуализации [37]. В литературных источниках отсутствуют публикации, в которых бы утверждалось, что нет необходимости проведения КТ- и МРТ-диагностики шейного отдела позвоночника у травмировавших детей, но при этом подчеркивается, что клиническая ценность данных методов остается до конца не изученной [38, 39]. По утверждению А.В. Бурцева с соавт., в настоящее время не существует оптимального диагностического алгоритма для верификации травм шейного отдела позвоночника [34]. При этом в последнее время предпринимаются попытки разработки и внедрения в клиническую практику универсального педиатрического алгоритма, направленного на уменьшение лучевой нагрузки на организм детей с травмами шейного отдела позвоночника [40].
Нами в ходе проведения исследования именно по результатам лучевой диагностики достоверно определялась локализация сломанных позвонков, их количество, тип повреждений, сопутствующие переломам дисплазии и аномалии развития позвоночно-двигательных сегментов. Анализ рентгенограмм и томограмм позвоночника всей когорты исследуемых детей позволил установить, что из 49 сломанных позвонков в 5 (18,51 %) случаях травмы локализовались на уровне CII, в 44 (81,49 %) клинических наблюдениях на уровне CIII-CVII.
Полученные данные, в целом, соответствуют опубликованным в литературе сведениям о частоте встречаемости фрактур верхне-шейного отдела позвоночника и субаксиальных травм. Так, Э.А. Рамих приводит данные о частоте диагностики переломов CII позвонка у 15 % пострадавших с повреждениями шейного отдела позвоночника [41]. Субаксиальную травму устанавливают у 75 % пострадавших среди всех повреждений цервикального отдела [31, 42]. По данным N.M. Beckmann et al., этот вид повреждений был диагностирован у 53 % детей в возрасте до 16 лет, получивших переломы шейных позвонков [42].
Результатами наших исследований не подтверждены сведения о том, что верхне-шейный отдел позвоночника чаще травмируют дети младших возрастных групп, как об этом сообщают, например, R.L. Brawn et al. [25] и P. Platzer et al. [27]. Средний возраст пяти детей, травмировавших CII позвонок, по нашим данным, составил 14,8 ± 3,9 года, в то время как средний возраст всех 27 пациентов изучаемой когорты был 13,8 ± 2,9 года.
Количество поврежденных позвонков, их локализация и степень тяжести определяли лечебную тактику и, прежде всего, способ иммобилизации шейного отдела у травмировавшихся детей. В ходе проведения лечебных мероприятий учитывали сформулированное авторитетными отечественными вертебрологами мнение о том, что не существует четких критериев для выбора методов лечения, и тактика зачастую обусловлена предпочтениями и навыками врачей [43]. Несмотря на то, что у всех детей изучаемой когорты травмы были неосложненными, высокая степень вероятности формирования в будущем механической и (или) неврологической нестабильности послужили показанием у 2 (7,4 %) детей к проведению оперативного лечения травмированных позвоночно-двигательных сегментов субаксиального уровня - переднего межтелового спондилодеза имплантатом из никелида титана с накостной пластиной. Как следует из литературных источников, именно различные варианты передней стабилизации получили наибольшее распространение при оперативном лечении переломов позвонков среднего и нижнего шейного отделов позвоночника [24, 28, 31, 43].
Во всех остальных 25 (92,6 %) клинических наблюдениях было проведено консервативное лечение вертебро-генных фрактур. Выписке пациентов из стационара на этап амбулаторного лечения предшествовала иммобилизация шейного отдела внешними фиксаторами. Чаще других - в 17 (68,0 %) клинических наблюдениях - были использованы сертифицированные головодержатели типа Филадельфия. С лечебной целью использовали два типа этих головодержателей: «Philadelhia» - при изолированных переломах шейного отдела позвоночника и «Фиксатор грудной Ossur Филадельфия (Philadelhia) Stabiliser» при сочетанных фрактурах тел шейных и верхних грудных позвонков. Оба изделия нашли широкое применение в клинической практике у пациентов с цервикальной патологией [24 44, 45]. Реже всего - в 3 (12,0 %) клинических случаях - для лечения переломов шейных позвонков у детей использовали тора-ко-краниальную гипсовую повязку. Ее применение в клинической практике в полной мере соответствовало программе государственных гарантий бесплатного оказания гражданам медицинской помощи при повреждениях опорно-двигательной системы. Еще одним важным нюансом в пользу проведения иммобилизации шейного отдела данным видом гипсовой повязки было то, что у лечащих врачей не было полной уверенности в том, что после выписки пациентов из стационара они будут соблюдать требования иммобилизации травмированного отдела позвоночника и самостоятельно не прекратят использование головодержателей.
Необходимо отметить, что вопрос о применении различных внешних фиксаторов при лечении компре-мированных позвонков шейного отдела позвоночника у пациентов различных возрастных групп продолжает оставаться актуальным и дискутабельным, о чем свидетельствуют многочисленные публикации отечественных и зарубежных авторов [17, 45, 46].
Важной и нерешенной проблемой экстренной верте-брологии детского возраста является отсутствие единых подходов к оценке результатов проводимого лечения переломов позвонков, в том числе шейного отдела, у детей и подростков [8]. Учитывая этот факт, мы разработали «Индивидуальную карту оценки результатов консервативного лечения детей с переломами позвонков», куда заносились результаты клинического и лучевого исследований шейного отдела позвоночника через 6 и 12 месяцев с момента получения травмы. В общей сложности изучить отдаленные результаты в указанные сроки удалось у 6 (22,22 %) из 27 детей исследуемой когорты.
Результат лечения оценивали как «хороший», «удовлетворительный» и «неудовлетворительный». В основу оценки было положено наличие (или отсутствие) следующих критериев со стороны шейного отдела позвоночника:
1) клинические (жалобы на боли и головные боли, появившиеся после полученной травмы; положение головы, нет ли ее фиксированного наклона в сторону, появившегося после перенесенной травмы; дефанс мышц разгибателей; болезненность при пальпации по остистым отросткам, межостистым промежуткам и паравертебрально; болезненная осевая нагрузка; болезненное ограничение объемов активного сгибания, разгибания, боковых наклонов и ротации);
2) лучевые (нарушение оси во фронтальной и сагиттальной плоскостях с вершиной деформации в проекции консолидированных позвонков; снижение высоты тел консолидированных позвонков и нарушение формы межпозвонковых дисков).
Наличие каждого из перечисленных симптомов оценивали баллами. Сумма баллов соответствовала полученному результату. Если пациент «набирал» от 0 до 3 баллов, результат расценивался как «хороший», от 4 до 6 баллов - как «удовлетворительный», 7 и более полученных баллов указывали на «неудовлетворительный» результат проведенной терапии.
При оценке рентгенограмм шейного отдела позвоночника во время изучения отдаленных результатов особое внимание обращали на наличие дисплазий и аномалий развития позвоночно-двигательных сегментов: незаращение задней части дуг позвонков, оссификация атланто-окципитальной мембраны, ассимиляция атланта, аномалия тропизма суставных отростков позвоночно-двигательного сегмента CII-CIII, конкресценция различных отделов смежных позвонков; шейных ребер CVII позвонка. По нашему мнению, перечисленные особенности развития шейного отдела позвоночника у детей, зачастую до травмы протекавшие латентно, после перенесенных переломов могут проявляться клинической симптоматикой. Именно эта клиническая симптоматика ошибочно может трактоваться как следствие перенесенных фрактур шейного отдела позвоночника.
В соответствии с представленными критериями оценки «хорошие» результаты проведенной терапии были установлены у 5 (83,33 %) детей, «удовлетворительные» - у 1 (16,67 %) ребенка. Случаев, указывающих на «неудовлетворительные» результаты проведенного лечения, не было зарегистрировано ни в одном из клинических наблюдений.
ЗАКЛЮЧЕНИЕ
Для достижения поставленной в исследовании цели проанализировали 1000 случаев обращения за медицинской помощью детей и подростков с неосложненными переломами позвонков на протяжении всего позвоночника. Среди этой многочисленной группы детей переломы шейных позвонков были диагностированы у 27 человек, т.о. частота встречаемости вертеброгенных фрактур шейной локализации составила 2,7 % клинических наблюдений. В исследуемой группе, состоящей из этих 27 травмированных пациентов с цервикальными фрактурами, преобладали лица мужского пола -77,77 % человек. Более 70,0 % больных были старше 12 лет. Из шейных позвонков чаще всего была установлена компрессия тела CVII позвонка - в 30,64 % случаев. Из 44 компремированных позвонков субаксиальной локализации большая их часть соответствовала группе «А» - в 42 клинических наблюдениях. В 2 случаях полученные детьми переломы позвонков были отнесены к подгруппе «В». Анализ переломов CII позвонка у 5 пострадавших показал, что I тип повреждения был зарегистрирован у 3 детей, III тип - у 1 ребенка. У 1 пациента диагностировали перелом дуги CII позвонка, соответствующий I типу.
Тяжесть переломов шейных позвонков, полученных детьми, определяла лечебную тактику. В общей сложности в 92,59 % клинических наблюдений у пациентов исследуемой когорты была использована консервативная тактика лечения, у 7,41 % были выставлены показания к оперативному лечению. Средний койко-день пребывания в стационаре всех 27 пациентов с переломами шейных позвонков составил 9,4 суток. В соответствии с разработанными критериями оценки, которые были описаны выше, «хорошие» результаты проведенной терапии были зарегистрированы у 83,33 % детей, «удовлетворительные» -у 16,67 % пострадавших.
СПИСОК ИСТОЧНИКОВ
1. Carreon L.Y., Glassman S.D., Campbell M.J. Pediatric spine fractures: a review of 137 hospital admissions // J. Spinal Disord. Tech. 2004. Vol. 17, No 6. P. 477-482. DOI: 10.1097/01.bsd.0000132290.50455.99.
2. Associated injuries in children and adolescents with spinal trauma / J.K. Rush, D.M. Kelly, N. Astur, A. Creek, R. Dawkins, S. Younas, W.C. Warner Jr., J.R. Sawyer // J. Pediatr. Orthop. 2013. Vol. 33, No 4. P. 393-397. DOI: 10.1097/BPO.0b013e318279c7cb.
3. Assessment for additional spinal trauma in patients with cervical spine injury / O.P. Sharma, M.F. Oswanski, J.S. Yazdi, S. Jindal, M. Taylor // Am. Surg. 2007. Vol. 73, No 1. P. 70-74.
4. Соловьева К.С., Залетина А.В. Травматизм детского населения Санкт-Петербурга // Ортопедия, травматология и восстановительная хирургия детского возраста. 2017. Т. 5б, № 3. P. 43-49. DOI: 10.17816/PTORS5343-49.
5. Schrodel M., Hertlein H. Halswirbelsaulenverletzungen im Kindes- und Jugendalter // Unfallchirurg. 2013. Vol. 116, No 12. P. 1054, 1056-1061. DOI: 10.1007/s00113-013-2459-1.
6. Хусаинов Н.О., Виссарионов С.В. Компрессионные переломы позвоночника у детей: не пора ли что-то менять? // Хирургия позвоночника. 2019. Т. 16, № 4. С. 6-12. DOI: 10.14531/ss2019.4.6-12.
7. О необходимости оптимизации схем и сроков лечения неосложненных переломов позвонков у детей / С.И. Головкин, В.А. Уткин, Г.Н. Красавин, И.А. Журавлева, Т.А. Ващенкова // Мать и дитя в Кузбассе. 2014. № 1 (56). С. 46-51.
8. Множественные переломы тел позвонков у детей и подростков / Е.Г. Скрябин, А.Г. Смирных, А.Н. Буксеев, М.А. Аксельров, С.В. Наумов, А.В. Сидоренко, А.Ю. Чупров // Политравма. 2020. № 3. С. 45-53. DOI: 10.24411/1819-1495-2020-10032.
9. O'Dowd J.K. Basic principles of management for cervical spine trauma // Eur. Spine J. 2010. Vol. 19, No Suppl. 1. P. S18-S22. DOI: 10.1007/ s00586-009-1118-2.
10. Lauweryns P. Role of conservative treatment of cervical spine injuries // Eur. Spine J. 2010. Vol. 19, No Suppl. 1. P. S23-S26. DOI: 10.1007/s00586-009-1116-4.
11. Anderson L.D., D'Alonzo R.T. Fractures of the odontoid process of the axis // J. Bone Joint Surg. Am. 1974. Vol. 56, No 8. P. 1663-1674.
12. Fractures of the ring of the axis. A classification based on the analysis of 131 cases / B. Effendi, D. Roy, B. Cornish, R.G. Dussault, C.A. Laurin // J. Bone Joint Surg. Br. 1981. Vol. 63-B, No 3. P. 319-327. DOI: 10.1302/0301-620X.63B3.7263741.
13. Traumatic rotatory displacement of the lower cervical spine / C. Argenson, F. de Peretti, A. Ghabris, P. Eude, I. Hovorka // Bull. Hosp. Jt. Dis. 2000. Vol. 59, No 1. P. 52-60.
14. Диспансеризация детей с компрессионными переломами тел позвонков (на примере Санкт-Петербурга) / А.Г. Баиндурашвили, А.В. За-летина, С.В. Виссарионов, К.С. Соловьева // Гений ортопедии. 2019. Т. 25, № 4. С. 535-540. DOI: 10.18019/1028-4427-2019-25-4-535-540
15. Клиника, диагностика, лечение повреждений позвоночника у детей / В.А. Сороковиков, О.П. Стемплевский, В.Ф. Бянкин, Н.В. Алексеева // Acta Biomedica Scentifica. 2018. Т. 3, № 2. С. 68-74. DOI: 10.29413/ABS.2018-3.2.12.
16. Методические рекомендации для специалистов, участвующих в организации здоровьесбережения в образовательных учреждениях и в скрининговых осмотрах дошкольников, учащихся и студентов / С.Я. Дьячкова, В.В. Андреева, М.М. Киньшина, Т.П. Кораблева. Воронеж, 2011. 327 с.
17. Юхнова О.М., Пономарева Г.А. Интранатальные и постнатальные повреждения позвоночника у новорожденных, детей и подростков. Азов, 2014. 120 с.
18. Shin J.I., Lee N.J., Cho S.K. Pediatric Cervical Spine and Spinal Cord Injury: A National Database Study // Spine (Phila Pa 1976). 2016. Vol. 41, No 4. P. 283-292. DOI: 10.1097/BRS.0000000000001176.
19. Blauth M., Schmidt U., Lange U. Verletzungen der Halswirbelsaule bei Kindern // Unfallchirurg. 1998. Vol. 101, No 8. P. 590-612.
20. Абдулхабиров М.А. Переломы и вывихи у детей (клиническая лекция) // Трудный пациент. 2012. № 11. P. 38-40.
21. Spinal trauma in mainland China from 2001 to 2007: an epidemiological study based on a nationwide database / P. Liu, Y. Yao, M.Y. Liu, W.L. Fan, R. Chao, Z.G. Wang, Y.C. Liu, J.H. Zhou, J.H. Zhao // Spine (Phila Pa 1976). 2012. Vol. 37, No 15. P. 1310-1315. DOI: 10.1097/BRS.0b013e3182474d8b.
22. Pediatric multilevel spine injuries: an institutional experience / M.M. Mortazavi, S. Dogan, E. Civelek, R.S. Tubbs, N. Theodore, H.L. Rekate, V.K. Sonntag // Child. Nerv. Syst. 2011. Vol. 27, No 7. P. 1095-1100. DOI: 10.1007/s00381-010-1348-y.
23. Characteristics of pediatric cervical spine injuries / E.R. Kokoska, M.S. Keller, M.C. Rallo, T.R. Weber // J. Pediatr. Surg. 2001. Vol. 36, No 1. P. 100-105. DOI: 10.1053/jpsu.2001.20022.
24. Nestabilnf poranenf hornf krcni patere u deti a adolescentu / J. Stulfk, P. Nesnfdal, J. Kryl, T. Vyskocil, M. Barna // Acta Chir. Orthop. Traumatol. Cech. 2013. Vol. 80, No 2. P. 106-113.
25. Brown R.L., Brunn M.A., Garcia V.F. Cervical spine injuries in children: a review of 103 patients treated consecutively at a level 1 pediatric trauma center // J. Pediatr. Surg. 2001. Vol. 36, No 8. P. 1107-1114. DOI: 10.1053/jpsu.2001.25665.
26. Губин А.В., Ульрих Э.В. Современная концепция лечения детей с патологией шейного отдела позвоночника // Педиатр. 2010. Т 1, № 1. С. 54-63.
27. Cervical spine injuries in pediatric patients / P. Platzer, M. Jaindl, G. Thalhammer, S. Dittrich, F. Kutscha-Lissberg, V. Vecsei, C. Gaebler // J. Trauma. 2007. Vol. 62, No 2. P. 389-396. DOI: 10.1097/01.ta.0000221802.83549.46.
28. Subaxial cervical spine injuries in children and adolescents / R.F. Murphy, A.R. Davidson, D.M. Kelly, W.C. Warner Jr., J.R. Sawyer // J. Pediatr. Orthop. 2015. Vol. 35, No 2. P. 136-139. DOI: 10.1097/BP0.0000000000000341.
29. Traumatic Fracture of the Pediatric Cervical Spine: Etiology, Epidemiology, Concurrent Injuries, and an Analysis of Perioperative Outcomes Using the Kids' Inpatient Database / G.W. Poorman, F.A. Segreto, B.M. Beaubrun, C.M. Jalai, S.R. Horn, C.A. Bortz, B.G. Diebo, S. Vira, O.J. Bono, R. De La Garza-Ramos, J.Y. Moon, C. Wang, B.P. Hirsch, J.C. Tishelman, P.L. Zhou, M. Gerling, P.G. Passias // Int. J. Spine Surg. 2019. Vol. 13, No 1. P. 68-78. DOI: 10.14444/6009.
30. Суицидент среди пациентов травматологического центра / Е.Г. Скрябин, М.А. Аксельров, П.Б. Зотов, Е.Б. Любов, С.П. Сахаров, О.А. Ки-черова, Н.Н. Спадерова // Суицидология. 2020. Т. 11, № 2 (39). С. 101-117. DOI: 10.32878/suiciderus.20-11-02(39)-101-117.
31. Опыт хирургического лечения повреждений средне- и нижнешейного отделов позвоночника, полученных при нырянии / И.П. Ардашев, B. Р. Гатин, Е.И. Ардашева, М.С. Шпаковский, А.А. Гришанов, И.Ю. Веретельникова, О.И. Петрова, М.А. Каткова // Травматология и ортопедия России. 2012. № 3 (65). С. 35-40.
32. Кеворков Г.А. Болевой синдром у детей при травме шейного отдела позвоночника // Украшский нейрохiрургiчний журнал. 2009. № 3. С. 21.
33. Pediatric cervical spine injuries: report of 102 cases and review of the literature / M.A. Eleraky, N. Theodore, M. Adams, H.L. Rekate, V.K. Sonntag // J. Neurosurg. 2000. Vol. 92, No 1 Suppl. P. 12-17. DOI: 10.3171/spi.2000.92.1.0012.
34. Бурцев А.В., Губин А.В. Рентгенография в диагностике повреждений заднего опорного комплекса шейного отдела позвоночника // Гений ортопедии. 2012. № 1. С. 64-67.
35. Multiple level injuries in pediatric spinal trauma / S.T. Mahan, D.P. Mooney, L.I. Karlin, M.T. Hresko // J. Trauma. 2009. Vol. 67, No 3. P. 537-542. DOI: 10.1097/TA.0b013e3181ad8fc9.
36. Characterization of all-terrain vehicle-related thoracolumbar spine injury patterns in children using the AOSpine classification system / R.W. Jordan Jr., N.M. Beckman, J.H. Johnston, S.K. Johnston, X. Zhang, N.R. Chinapuvvula // Emerg. Radiol. 2020. Vol. 27, No 4. P. 383-391. DOI: 10.1007/ s10140-020-10762-9.
37. Utility of Adding Magnetic Resonance Imaging to Computed Tomography Alone in the Evaluation of Cervical Spine Injure: A Propensity-Matched Analysis / A.J. Schoenfeld, D.G. Tobert, H.V. Le, D.A. Leonard, A.L. Yau, P. Rajan, C.H. Cho, J.D. Kang, C.M. Bono, M.B. Harris // Spine (Phila Pa 1976). 2018. Vol. 43, No 3. P. 179-184. DOI: 10.1097/BRS.0000000000002285.
38. The utility of magnetic resonance imaging in pediatric trauma patients suspected of having cervical spine injuries / S.C. Derderian, K. Greenan, D.M. Mirsky, N.V. Stence, S. Graber, T.C. Hankinson, N. Hubbell, A. Alexander, B.R. ODNiell, C.C. Wilkinson, M.H. Handler // J. Trauma Acute Care Surg. 2019. Vol. 87, No 6. P. 1328-1335. DOI: 10.1097/TA.0000000000002487.
39. Diagnostik und Therapie von Verletzungen der Halswirbelsaule im Kindesalter : Empfehlungen der AG Wirbelsaulentrauma im Kindesalter / H. Meining, S. Matschke, M. Ruf, T.R. Pitzen, A.C. Disch, J.S. Jarvers, C. Herren, T. Weiss, M.K. Jung, H. Ruther, T. Welk, A. Badke, O. Gonschorek,
C. E. Heyde, F. Kandziora, C. Knop, P. Kobbe, M. Scholz, H. Siekmann, U.J.A. Spiegl, P.C. Strohm, C. Struwind, M. Kreinest; Arbeitgruppe Wirbelsaulentrauma im Kindesalter der Sektion Wirbelsaulle der Deutschen Gesellschaft fur Orthopadie und Unfallchirurgie // Unfallchirurg. 2020. Vol. 123, No 4. P. 252-268. DOI: 10.1007/s00113-020-00789-4.
40. Implementation of a pediatric trauma cervical spine clearance pathway / N.C. Luehmann, J.M. Pastewski, J.A. Cirino, A. Al-Hadidi, A.M. DeMare, T.W. Riggs, N.M. Novotny, B. Akay // Pediatr Surg Int. 2020. Vol. 36, No. 1. P. 93-101. DOI: 10.1007/s00383-019-04544-8.
41. Рамих Э.А. Повреждения верхнего шейного отдела позвоночника: диагностика, классификации, особенности лечения // Хирургия позвоночника. 2004. № 3. С. 8-19.
42. Epidemiology and Imaging Classification of Pediatric Cervical Spine Injuries: 12-year Experience at a Level 1 Trauma Center / N.M. Beckmann, N.R. Chinapuvvula, X. Zhang, O.C. West // AJR Am. J. Roentgenol. 2020. Vol. 214, No 6. P. 1359-1368. DOI: 10.2214/AJR. 19.22095.
43. Бурцев А.В., Губин А.В. Выбор метода стабилизации при травмах шейного отдела позвоночника // Гений ортопедии. 2017. Т 23, № 2. С. 140-146. DOI: 10.18019/1028-4427-2017-23-2-140-146.
44. The ability of external immobilizers to restrict movement of the cervical spine: a systematic review / M. Holla, J.M. Huisman, N. Verdonschot, J. Goosen, A.J. Hosman, G. Hannink // Eur. Spine J. 2016. Vol. 25, No 7. P. 2023-2036. DOI: 10.1007/s00586-016-4379-6.
45. McGrath T., Murphy C. Comparison of a SAM splint-molded cervical collar with a Philadelphia cervical collar // Wilderness. Environ. Med. 2009. Vol. 20, No 2. P. 166-168. DOI: 10.1580/08-WEME-BR-220R1.1.
46. Comparing the Efficacy of Methods for Immobilizing the Cervical Spine / S. Rahmatalla, J. DeShaw, J. Stilley, G. Denning, C. Jennissen // Spine (Phila Pa 1976). 2019. Vol. 44, No 1. P. 32-40. DOI: 0.1097/BRS.0000000000002749.
Статья поступила в редакцию 21.01.2021; одобрена после рецензирования 25.04.2021; принята к публикации 19.10.2021.
Информация об авторах:
1. Евгений Геннадьевич Скрябин - доктор медицинских наук
2. Александр Николаевич Буксеев
3. Павел Борисович Зотов - доктор медицинских наук, профессор
4. Михаил Александрович Аксельров - доктор медицинских наук
5. Альберт Ахметович Курмангулов - кандидат медицинских наук
Тюменский государственный медицинский университет, Тюмень, Россия
Областная клиническая больница № 2, Тюмень, Россия
Теги: переломы шейных позвонков
234567 Начало активности (дата): 16.01.2022 21:03:00
234567 Кем создан (ID): 989
234567 Ключевые слова: неосложненные переломы шейных позвонков, дети и подростки
12354567899
Похожие статьи
Применение ударно-волновой терапии при различных заболеваниях опорно-двигательного аппаратаРентген на дому 8 495 22 555 6 8
Шаблоны протоколов описания исследований по специальности "Ренгенография” магнитно-резонансная томография
Магнитно-резонансная томография остеомиелита у детей
Возможности ультразвукового исследования поясничного отдела позвоночника у беременных



