 16.07.2025
16.07.2025
Серия клинических наблюдений лечения пациентов с гипотрофическими псевдоартрозами и дефектами диафиза ключицы с применением свободной аутопластики трансплантатом малоберцовой кости, минификсатора Илизарова и интрамедуллярного армирования
Гипотрофические псевдоартрозы и дефекты являются тяжелыми осложнениями переломов ключицы, в связи с чем возникают вопросы при выборе оптимального метода лечения пациентов с данной патологией
ВВЕДЕНИЕ
Переломы ключицы часто встречаются в практике ортопеда и составляют 2-5 % от всех переломов у взрослых и до 10 % у детей [1]. В настоящее время широко используется консервативное лечение пострадавших с переломами ключицы, в частности средняя треть ключицы поражается в 80 % случаев и эффективно лечится консервативно [1-3].
Однако в 15 % случаев при консервативном лечении пациентов с переломами со смещением возникает несращение или неправильное сращение ключицы [2-5]. Поэтому при открытых переломах, выраженном укорочении, переломах со смещением и угрозой перфорации кожи требуется оперативное лечение [3-5].
В настоящее время основными хирургическими методами лечения при переломах ключицы являются накостный остеосинтез пластиной и интрамедуллярный остеосинтез, несращение в результате которых составляет от 2,6 % до 5,9 % случаев [4-8]. Трудно оценить прямую зависимость между хирургическим вмешательством и частотой возникновения несращений. Однако очевидно, что неточную репозицию и нестабильность фиксации можно рассматривать как факторы, провоцирующие формирование псевдоартрозов.
В настоящее время наиболее популярной методикой оперативного лечения пациентов с псевдоартрозами ключицы является аутокостная пластика трансплантатом из крыла подвздошной кости в сочетании с остеосинтезом накостной пластиной [9, 10]. Необходимость широкой диссекции и скелетирования материковых фрагментов, бесспорно, является недостатком данной методики, а возможная боль в области донорского ложа после забора массивного трансплантата оказывается весьма негативным последствием.
Применение васкуляризированных трансплантатов с других анатомических областей требует прецизионной хирургической техники, большого опыта хирурга и также является травматичным для донорского ложа [14, 15].
По данным литературы, чрескостный остеосинтез имеет высокую эффективность при гипер- и нормотрофических псевдоартрозах ключицы, однако не является единым подходом и не применяется при протяженных дефектах [6, 11-14].
Цель работы — оценить эффективность использования новой технологии свободной аутопластики трансплантатом из малоберцовой кости с фиксацией мини-аппаратом Илизарова в сочетании с интрамедуллярным армированием спицей при лечении пациентов с гипотрофическими псевдоартрозами и дефектами средней трети ключицы.
Неудачные исходы всегда являются вызовом для хирургов и побуждают к поиску более эффективных способов лечения, особенно в случаях, когда даже повторное оперативное вмешательство оказалось не эффективным [14]. На сегодняшний день подход к хирургическому лечению несращений и дефектов ключицы не стандартизирован, а широкое использование внешней фиксации, как при переломах, так и при псевдоартрозах ключицы побудило нас к проведению данного исследования [6, 16].
МАТЕРИАЛЫ И МЕТОДЫ
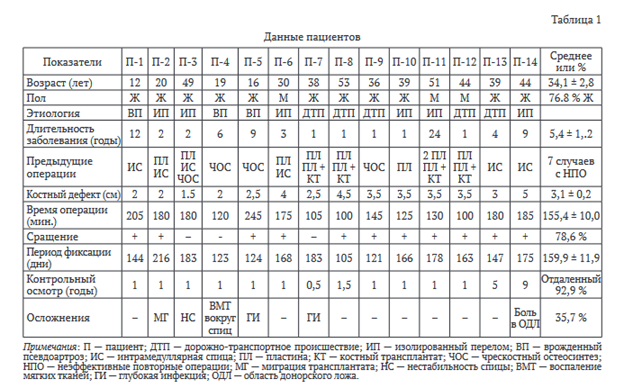
В исследование включены 14 пациентов (11 женщин, 3 мужчин) с атрофическими псевдоартрозами и дефектами ключицы в возрасте (34,1 ± 2,8) лет (табл. 1). До обращения в наше отделение все пациенты проходили оперативное лечение в других госпиталях. Посттравматические дефекты сформированы в 11 (79 %) случаях после лечения пациентов с закрытыми переломами ключицы с применением различных хирургических методик.
Давность травмы варьировала от 1 до 24 лет. У трех пациентов (21 %) псевдоартрозы имели врожденный характер.
Поводом к обращению пациентов с врожденными псевдоартрозами становилось появление болевого синдрома или деформации в области ключицы в процессе роста ребенка.
Семь пациентов ранее перенесли более одного вмешательства по поводу несращения. У одного пациента в анамнезе была глубокая инфекция с ремиссией более 1 года, на момент лечения активных признаков воспаления не было ни при клиническом обследовании, ни лабораторно (табл. 1, П-7). Болевой синдром разной степени интенсивности беспокоил 13 пациентов. Боли локализовались в области межфрагментарного диастаза и во многом были обусловлены постоянным раздражением мягких тканей о край проксимального костного отломка.
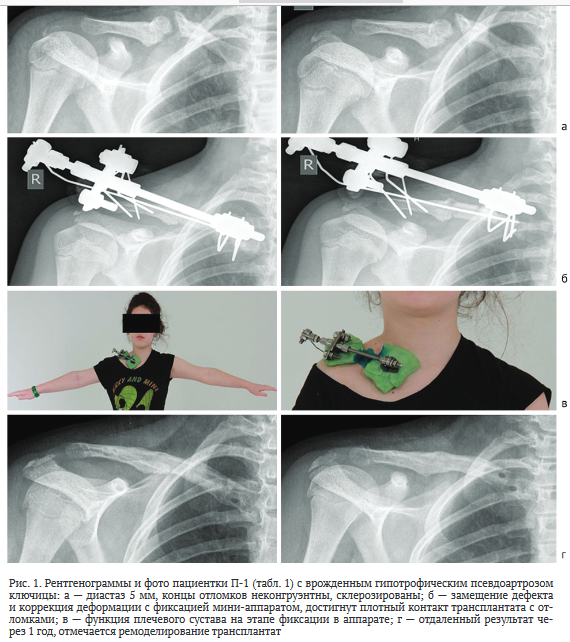
Предоперационная диагностика включала стандартное клиническое обследование с определением объема движений в плечевом суставе и рентгенологическое исследование в двух проекциях. Функция плечевого сустава была сохранена в полном объеме у семи пациентов. Пять пациентов имели легкое ограничение в отведении плеча (до 30° от общего объема движений), у двух пациентов отмечали выраженное ограничение функции плечевого сустава. По рентгенограммам в прямой и аксиальной проекциях осуществляли измерение размера дефекта, оценивали форму концов отломков и планировали предстоящий объем резекции замыкательных пластинок (рис. 1, а).
Хирургическая методика [17] и послеоперационное лечение
В положении пациента лежа на спине, использовали передний доступ к ключице. После удаления инородных тела и хирургической обработки межфрагментарного диастаза выполняли резекцию за- мыкательных пластинок псевдоартроза до кровоточащей костной ткани с моделированием отломков для контакта с трансплантатом с максимальным торцевым упором. Измеряли протяженность дефекта. Рану тампонировали.
Для облегчения работы хирургической бригады забор аутотрансплантата осуществляли с ипсилате- ральной нижней конечности. Использовали боковой доступ к малоберцовой кости в средней трети, отступая проксимально не менее чем на 10 см от щели голеностопного сустава. Забор выполняли с помощью вибропилы. После гемостаза рану ушивали.
Первичную фиксацию трансплантата осуществляли интрамедуллярной спицей 1,8 мм. В зависимости от анатомических особенностей материковых фрагментов (дефекты, вызванные металлическими имплантами) спицу выводили из акромиального либо грудинного конца ключицы. Рану ушивали послойно.
В каждый фрагмент ключицы проводили по три 1,5 мм консольные спицы (рис. 1, б). Спицы проводили через обе кортикальные пластинки. Момент прохождения спицы ощущался «провалом», поэтому при прохождении второй пластинки давление на дрель ослабляли. Допустимым считали выход спицы в мягкие ткани за пределы второй кортикальной пластинки не более 1-2 мм. При этом обязательно принимали во внимание топографию сосудисто-нервного пучка. Спицы проводили под углом 90-100° друг другу в зависимости от объема мягких тканей. После спицы изгибали при помощи иглодержателя и монтировали к резьбовому стержню мини-аппарата Илизарова.
Позиционирование стержня осуществляли по проекции оси ключицы и интрамедуллярной спицы. С целью достижения максимальной стабильности опоры при монтаже проксимальной опоры допустимой была фиксация спиц через шайбы с пазом к резьбовому стержню. Дистальную опору крепили к соединительной планке, чтобы обеспечить осевую компрессию (рис. 1, б).
В послеоперационном периоде пациентам выполняли перевязки и поддерживающую компрессию по 1 мм в две недели. Контрольные рентгенограммы выполняли на сроке 2, 4 мес., дальнейшую рентгенографию рекомендовали исходя из динамики сращения в сроки 5 и 6 мес. после операции. В случае появления рентгенологических признаков лизиса трансплантата в области контакта с материковыми фрагментами осуществляли одномоментную компрессию до 2-3 мм с рентгенконтролем восстановления плотного контакта отломков. ЛФК начинали с первого дня после операции с фиксацией конечности косыночной повязкой в течение минимум 3 мес. после операции (рис. 1, в).
РЕЗУЛЬТАТЫ
Размер дефектов ключицы — (3,1 ± 0,2) см, варьировал от 1,5 до 5,0 см. Сращение достигнуто в 11 (78,6 %) случаях. Средний срок сращения составил чуть более 4 мес. (табл. 1).
В случае П-3 достигнуто сращение только с проксимальным материковым фрагментом, аппарат снят в связи с нестабильностью спиц, рекомендовано выполнить повторный остеосинтез, но пациент не прибыл на контрольный осмотр.
Воспаление в области элементов фиксации наблюдали в двух случаях (П-4 и П-5). В случае П-5 это привело к глубокой инфекции с необходимостью хирургического санирования, после которого воспаление купировано в условиях достигнутого сращения. В случае П-4 аппарат снят по причине воспаления мягких тканей в области спиц, которое оказалось резистентным к консервативной терапии, был предложен повторный остеосинтез после купирования воспаления, однако в связи со сменой места жительства пациент на лечение не прибыл.
В случае П-7 в анамнезе имелись указания на хронический остеомиелит, возможно, это стало одной из причин рецидива инфекции. На сроке фиксации 3 мес. открылся свищ в проекции аутотрансплантата, рентгенологически определены признаки секвестрирования, что потребовало хирургической санации. После купирования воспалительного процесса пациент отказался от дальнейшего оперативного лечения.
Среди прочих осложнений стоит отметить миграцию трансплантата в случае П-2. Причиной послужила нестабильность интрамедуллярной спицы, возникшая в связи с наличием краевых дефектов и пролежней от ранее установленных металлоконструкций. Миграция диагностирована в раннем послеоперационном периоде в ходе выполнения компрессии.
Это потребовало ревизионного вмешательства с переустановкой интрамедуллярной спицы.
Боли со стороны донорского ложа в раннем послеоперационном периоде наблюдали у пациентки П-14. Боли возникли после падения пациентки с подворачиванием стопы на седьмой день после операции. При рентгенологическом обследовании переломов в области голеностопного сустава не выявлено. Болевой синдром сохранялся преимущественно в области голеностопного сустава. В отдаленном периоде наблюдения жалоб пациентка не предъявляла, рентгенологических признаков остеоартроза голеностопного сустава не выявлено.
Во всех случаях после снятия аппарата пассивный объем движений в плечевом суставе восстанавливался до предоперационных значений, и пациентов направляли на курсы лечебной физкультуры.
ОБСУЖДЕНИЕ
Псевдоартрозы и дефекты ключицы трудно считать распространенной патологией, поскольку частота несращения после переломов ключицы невысока [1—7]. Однако болевой синдром, укорочение, деформация и ограничение движений в плечевом суставе, сопровождающие дефекты и псевдоартрозы ключицы, делают оперативное лечение пациентов данной патологии обязательным. Доля успешного первичного лечения пациентов с псевдоартрозами достаточно высока при различных методиках остеосинтеза [6, 9, 10]. К сожалению, проспективные исследования для сравнения различных методик остеосинтеза в будущем маловероятны в связи с небольшим накопленным опытом лечения пациентов данной патологии. Наше исследование представляет собой ретроспективный анализ серии из 14 случаев, собранных в течение относительно длительного периода в одиннадцать лет, что, на наш взгляд, также обусловлено редкостью данной патологии. Кроме того, клинические наблюдения данной серии были исходом неудачно проведенного хирургического лечение в других учреждениях. Анализируя наш опыт, мы склонны считать, что тактика лечения псевдоартрозов и дефектов ключицы должна отталкиваться от выбора метода аутокостной пластики и фиксатора, способного сохранять стабильность на протяжении длительного периода времени, необходимого для ремоделирования трансплантата [10, 11]. При планировании ревизионной операции необходимо обязательно учитывать такие негативные факторы, как наличие политравмы в анамнезе, нестабильная фиксация, многократные оперативные вмешательства, которые могли привести к нарушению кровоснабжения концов отломков.
Интрамедуллярные стержни успешно применяют при остеосинтезе несращений ключицы. Авторы данных исследований оптимальной категорией для подобного рода вмешательства считают не оперированных ранее пациентов [10]. Однако, на наш взгляд, недостаточная ротационная стабильность является существенным недостатком этого метода фиксации. С другой стороны, интрамедуллярная фиксация ввиду сложной трехмерной анатомии ключицы технически проще, чем моделирование накостной пластины.
Это и послужило причиной использования интрамедуллярного армирования спицей в описанной нами методике.
Бесспорно, накостная пластина обладает достаточными возможностями для фиксации костных отломков. Однако хирург может столкнуться с трудностями в позиционировании винтов при наличии дефектов кости после ранее установленных имплантов. Более того, компрессия в области стыка фрагментов возможна только в ходе выполнения остеосинтеза, в случае появления краевого лизиса в месте контакта трансплантата с материковыми фрагментами может потребоваться дополнительная костная аутопластика.
При использовании «волнообразно» предмоделированных для размещения трансплантата пластин (“wave-plating”) нередки проблемы с заживлением послеоперационной раны [9]. Известное применение AO пластин в качестве внешнего фиксатора, к сожалению, не позволяет осуществлять компрессию в послеоперационном периоде [11]. Также необходимо принимать во внимание, что удаление пластины всегда потребует дополнительного оперативного вмешательства [13], а в случаях применения структурного трансплантата данное вмешательство сопряжено с риском рефрактуры. Хорошие результаты были достигнуты J. Zhang при остеосинтезе атрофических псевдоартрозов двумя пластинами [18], однако клиническая группа сравнительно мала. К сожалению, наше исследование имеет такой же недостаток.
Мини-аппарат Илизарова, разработанный для коротких трубчатых костей, способен обеспечить стабильную фиксацию, компрессию и дистракцию костных отломков [12, 19, 20, 21]. Есть мнение, что чрескостный остеосинтез является эффективным способом лечения пациентов при гипертрофических псевдоартрозах ключицы, но не при атрофическом типе заболевания [6]. Важным преимуществом мини-аппарата Илизарова, на наш взгляд, является возможность выполнения поддерживающей компрессии в послеоперационном периоде [21]. Использование данного приема целесообразно в случае появления краевого асептического лизиса трансплантата в зонах контакта с материковыми фрагментами. Таким образом, дополнительная пластика с использованием костной стружки не требуется, для создания плотного контакта отломков достаточно выполнить компрессию в аппарате. Применение интрамедуллярной спицы позволяет осуществлять подобную манипуляцию без риска вторичного смещения трансплантата.
При наличии кортикальных дефектов в ключице, сформированных предыдущими имплантатами, мы рекомендуем обратить пристальное внимание на стабильное позиционирование интрамедуллярной спицы в материковых фрагментах, чтобы избежать ее возможной миграции, которая приведет к потере контакта отломков с трансплантатом. Консольные спицы, фиксируемые к мини-аппарату, не проходят через трансплантат и не препятствуют формированию его периостального кровоснабжения.
Поскольку широкое рассечение мягких тканей для введения интрамедуллярной спицы в отломки не требуется, их периостальный кровоток сохраняется и, безусловно, положительно влияет на достижение сращения [9, 10, 22]. Широкая вариативность компоновок мини-фиксатора допускает применение стержней-шурупов, как в минификсаторах АО [13]. Это делает возможным применение чрескостного остеосинтеза и у взрослых пациентов с повышенной массой тела. А применение спиц диаметром 1,5—1,8 мм позволяет использовать технологии у детей и подростков с небольшими размерами ключицы, предотвращая возможное раскалывание кости при проведении элементов фиксации. Учитывая отсутствие единого подхода к лечению пациентов с врождёнными псевдоартрозами ключицы [23, 24], описанная методика, по нашему мнению, показала эффективность применения в детской практике. К прочим достоинствам мини-фиксатора Илизарова мы относим простоту его демонтажа и возможность начала лечебной физкультуры в раннем послеоперационном периоде [12].
В настоящее время использование губчатого трансплантата из гребня подвздошной кости можно считать «золотым стандартом» костной аутопластики. В случаях небольшого межфрагментарного диастаза, краевых дефектах отломков или при сочетании с остеопериостальной декортикацией его применение приводит к хорошим результатам лечения [9, 11, 20]. Однако стоит учитывать, что для закрытия сегментарного дефекта трубчатой кости требуется трансплантат с 2-3 кортикальными пластинками, что может привести к возникновению боли в области донорского ложа в связи с мобилизацией мышц крепящихся к крылу подвздошной кости. Наши наблюдения показывают, что диаметр трансплантата из малоберцовой кости близок к диаметру ключицы, и его адаптация в зоне контакта отломков не требует дополнительного времени или сложных технических приемов. К преимуществам трансплантата из малоберцовой кости следует также отнести его армирующие свойства за счет кортикального строения и наличия костномозгового канала, что облегчает проведение интрамедуллярной спицы.
Появление боли в области донорского ложа мы наблюдали только в одном из клинических случаев, что было связано с сопутствующим повреждением связок голеностопного сустава в раннем послеоперационном периоде. Проведенное консервативное лечение оказалось эффективным, и в отдаленном периоде пациент жалоб не предъявлял.
Описанная методика не требует применения высокоточного оборудования, технически воспроизводима, экономически доступна, в отличие от васкуляризированной костной пластики, и безопасна при условии соблюдения правил проведения чрескостных элементов фиксации [12, 13]. В нашем наблюдении не было нейрогенных и ангиотрофических проблем, или повреждения плевры, как и в других исследованиях с применением мини-фиксаторов при несращениях ключицы. Глубокая инфекция развилась у двух пациентов, включая одного с уже зарегистрированным ее проявлением в анамнезе. Литературные источники подтверждают, что ревизионные операции после неудачного хирургического лечения пациентов с переломами средней трети ключицы часто связаны с обнаружением бактериальной флоры, но без признаков активной инфекции, что можно рассматривать как фактор риска в формировании активного инфекционного процесса в области аутотрансплантата [25, 2б].
Недостатками нашей методики стоит признать ее трехкомпонентную составляющую (аутопластика, интрамедуллярное армирование, мини-фиксатор) и риски воспаления мягких тканей, которое при отсутствии должного лечения способно привести к глубокой инфекции. Однако другие методики, обеспечивающие сращение в случаях с резекционным дефектом ключицы 1,5 см и более, требуют большего времени для достижения консолидации [26].
ЗАКЛЮЧЕНИЕ
В данной серии пациентов с гипотрофическими псевдоартрозами и дефектами средней трети ключицы получены положительные результаты использования технологии свободной аутопластики ключицы с остеосинтезом мини-аппаратом Илизарова в сочетании с интрамедуллярным армированием. После консолидации трансплантата ключица рентгенологически приобретала структуру, близкую к нормальной. Клинически у пациентов достигнуто функциональное восстановление поврежденной верхней конечности.
СПИСОК ИСТОЧНИКОВ
Morgan C, Bennett-Brown K, Stebbings A, et al. Clavicle fractures. Br J Hosp Med (Lond). 2020;81(7):1-7. doi: 10.12968/hmed.2020.0158.
Burnham JM, Kim DC, Kamineni S. Midshaft Clavicle Fractures: A Critical Review. Orthopedics. 2016;39(5):e814-21. doi: 10.3928/01477447-20160517-06.
Гордиенко И.И., Сакович А.В., Цап Н.А. и др. Лечебная тактика при переломах ключицы у детей. Гений Ортопедии. 2021;27(1):13-16. doi: 10.18019/1028-4427-2021-27-1-13-16.
Naimark M, Dufka FL, Han R, et al. Plate fixation of midshaft clavicular fractures: patient-reported outcomes and hardware-related complications. J Shoulder Elbow Surg. 2016;25(5):739-46. doi: 10.1016/j.jse.2015.09.029.
Eisenstein ED, Misenhimer JJ, Kotb A, et al. Management of displaced midshaft clavicle fractures in adolescent patients using intramedullary flexible nails: A case series. J Clin Orthop Trauma. 2018;9(Suppl 1):S97-S102. doi: 10.1016/j.jcot.2017.06.019.
Barlow T, Upadhyay P, Barlow D. External fixators in the treatment of midshaft clavicle non-unions: a systematic review. Eur J Orthop Surg Traumatol. 2014;24(2):143-148. doi: 10.1007/s00590-013-1173-6.
Leroux T, Wasserstein D, Henry P, et al. Rate of and Risk Factors for Reoperations After Open Reduction and Internal Fixation of Midshaft Clavicle Fractures: A Population-Based Study in Ontario, Canada. J Bone Joint Surg Am. 2014;96(13):1119-1125. doi: 10.2106/ JBJS.M.00607.
Zlowodzki M, Zelle BA, Cole PA, et al. Treatment of acute midshaft clavicle fractures: systematic review of 2144 fractures: on behalf of the Evidence-Based Orthopaedic Trauma Working Group. J Orthop Trauma. 2005;19(7):504-507. doi: 10.1097/01.bot.0000172287.44278.ef.
Marti RK, Nolte PA, Kerkhoffs GM, et al. Operative treatment of mid-shaft clavicular non-union. Int Orthop. 2003;27(3):131-135. doi:10.1007/s00264-002-0424-7.
Wu CC, Shih CH, Chen WJ, Tai CL. Treatment of clavicular aseptic nonunion: comparison of plating and intramedullary nailing techniques. J Trauma. 1998;45(3):512-516. doi: 10.1097/00005373-199809000-00014.
Kerkhoffs GM, Kuipers MM, Marti RK, Van der Werken C. External fixation with standard AO-plates: technique, indications, and results in 31 cases. J Orthop Trauma. 2003;17(1):61-64. doi: 10.1097/00005131-200301000-00010.
Demiralp B, Atesalp AS, Sehirlioglu A, et al. Preliminary results of the use of Ilizarov fixation in clavicular non-union. Arch Orthop Trauma Surg. 2006;126(6):401-5. doi: 10.1007/s00402-006-0137-2.
Lodhi IA, Russell R, Sharp DJ, Shah KY. The treatment of non-union of the clavicle with the AO mini external fixator. Surgeon. 2007;5(6):335-338. doi: 10.1016/s1479-666x(07)80085-0.
Jaloux C, Bettex O, Levadoux M, et al. Free vascularized medial femoral condyle corticoperiosteal flap with non-vascularized iliac crest graft for the treatment of recalcitrant clavicle non-union. JPlastReconstrAesthet Surg. 2020 Jul;73(7):1232-1238. doi: 10.1016/j. bjps.2020.03.018.
Lenoir H, Williams T, Kerfant N, et al. Free vascularized fibular graft as a salvage procedure for large clavicular defect: a two cases report. Orthop Traumatol Surg Res. 2013;99(7):859-863. doi: 10.1016/j.otsr.2013.06.004.
Ozkul B, Saygili MS, Dingel YM, et al. Comparative Results of External Fixation, Plating, or Nonoperative Management for Diaphyseal Clavicle Fractures. MedPrincPract. 2017;26(5):458-463. doi: 10.1159/000481865.
Колчин С.Н., Моховиков Д.С. Способ замещения дефекта ключицы. Патент РФ на изобретение № 2807898. 21.11.2023. Бюл. № 33.
Zhang J, Yin P, Han B, et al. The treatment of the atrophic clavicular nonunion by double-plate fixation with autogenous cancellous bone graft: a prospective study. J Orthop Surg Res. 2021;16(1):22. doi: 10.1186/s13018-020-02154-y.
Tomori Y, Nanno M, Sonoki K, Majima T. Minimally Invasive Corrective Osteotomy with the Ilizarov Mini-Fixator for Malunited Fractures of the Phalanges: Technical Note. J Nippon Med Sch. 2021;88(3):262-266. doi: 10.1272/jnms.JNMS.2021_88-314.
Tomic S, Bumbasirevic M, Lesic A, Bumbasirevic V. Modification of the Ilizarov external fixator for aseptic hypertrophic nonunion of the clavicle: an option for treatment. J Orthop Trauma. 2006;20(2):122-128. doi: 10.1097/01.bot.0000197548.84296.2f.
Борзунов Д.Ю., Митрофанов А.И., Колчев О.В. Лечение псевдоартрозов ключицы. Гений ортопедии. 2006;(2):74-77.
Der Tavitian J, Davison JN, Dias JJ. Clavicular fracture non-union surgical outcome and complications. Injury. 2002;33(2):135-143. doi: 10.1016/s0020-1383(01)00069-9.
Depaoli A, Zarantonello P, Gallone G, et al. Congenital Pseudarthrosis of the Clavicle in Children: A Systematic Review. Children (Basel). 2022;9(2):147. doi: 10.3390/children9020147.
Assouto C, Bertoncelli CM, Gauci MO, et al. Congenital pseudarthrosis of the clavicle: a systematic review. Int Orthop. 2022;46(11):2577-2583. doi: 10.1007/s00264-022-05470-6.
Hemmann P, Brunner J, Histing T, Korner D. Revision surgery after failed surgical treatment of midshaft clavicle fractures is often associated with positive detection of bacteria. Arch Orthop Trauma Surg. 2023;143(7):4133-4139. doi: 10.1007/s00402-022-04669-x.
Grewal S, Baltes TP, Wiegerinck E, Kloen P. Treatment of a Recalcitrant Non-union of the Clavicle. Strategies Trauma Limb Reconstr. 2022;17(1):1-6. doi: 10.5005/jp-journals-10080-1544.
Информация об авторах:
Сергей Николаевич Колчин — кандидат медицинских наук, врач-ортопед
Денис Сергеевич Моховиков — кандидат медицинских наук, врач-ортопед, заведующий отделением
Татьяна Алексеевна Малкова — ведущий переводчик
Теги: псевдоартроз
234567 Начало активности (дата): 16.07.2025
234567 Кем создан (ID): 989
234567 Ключевые слова: диафиз ключицы, псевдоартроз, дефект кости, свободная аутокостная пластика, мини-аппарат Илизарова, интрамедуллярная фиксация
12354567899
Похожие статьи
Лечение ложных суставов трубчатых костей внеочагового остеосинтеза новым стержневым аппаратомРентген на дому 8 495 22 555 6 8
Несращения переломов ладьевидной кости и методы лечения при SNAC-синдроме
Эффективное сочетание методов артроскопической и малоинвазивной хирургии при хронической заднелатеральной нестабильности локтевого сустава
Результаты лечения больных с осложнениями переломов костей предплечья



