 19.09.2025
19.09.2025
Прогностические факторы риска раннего коллапса головки бедренной кости при остеонекрозе постковидной этилогии
Коллапс был зарегистрирован у 26,2 % человек в течение одного года. Более высокая частота коллапса наблюдалась у пациентов с тяжелой формой COVID-19, получавших глюкокортикостероиды.
Остеонекроз головки бедренной кости — тяжелое прогрессирующее заболевание, риск которого увеличивается после перенесенного COVID-19. При этом остеонекроз постковидной этиологии нередко проявляется более агрессивным и стремительным течением по сравнению с классическими случаями остеонекроза. Ключевые прогностические маркеры раннего коллапса головки бедренной кости у пациентов, перенесших COVID-19, по-прежнему недостаточно изучены, что ограничивает возможности своевременной диагностики и выбора оптимальной тактики лечения.
Цель — определить клинические и рентгенологические прогностические факторы риска раннего коллапса головки бедренной кости в течение одного года у пациентов с остеонекрозом постковидной этиологии. Материалы и методы.
В ретроспективное когортное исследование были включены 252 пациента остеонекрозом головки бедренной кости, развившимся в течение 3 месяцев после выздоровления от COVID-19. Пациенты были разделены на три группы в зависимости от тяжести COVID-19 и применения кортикостероидов. Изучались демографические параметры, клинические и рентгенологические показатели, включая размер некротического очага, симптом полумесяца и медиальное суставное пространство. Основным оценочным исходом был коллапс головки бедренной кости в течение года.
Традиционно остеонекроз связывают с такими факторами риск как терапия высокими дозами глюкортикостероидов (ГКС), хроническое злоупотребление алкоголем, системные заболевания и коагулопатии [2]. Однако с появлением COVID-19 наблюдается рост числа случаев остеонекроза, в особенности в азиатских странах; наиболее частой локализацией среди других является головка бедренной кости, что стало предметом значительной клинической и научной обеспокоенности.Инфекция COVID-19 может способствовать патогенезу остеонекроза с помощью нескольких механизмов. Возбудитель SARS-CoV-2 способен стимулировать развитие эндотелиальной дисфункции и микрососудистого тромбоза, которые нарушают микроперфузию костной ткани и предрасполагают к ишемическому некрозу [3]. Более того, этот риск увеличивается в связи с широким применением для лечения тяжелой пневмонии COVID-19 кортикостероидов, поскольку хорошо известно, что эти препараты нарушают липидный обмен в костях, подавляют функцию остеобластов, что также способствует ишемии костной ткани. Сочетание вирусного повреждения эндотелия и фармакологически индуцированного повреждения микрососудов создает среду высокого риска развития остеонекроза головки бедренной кости у пациентов после COVID-19.
Несмотря на растущую частоту так называемого постковидно- го остеонекроза, прогностические факторы, связанные с ранним разрушением головки бедренной кости, остаются недостаточно изученными. Хотя размер поражения, наличие раннего симптома полумесяца (серпа) и изменения биомеханической оси (например, уменьшение медиальной суставной щели) являются хорошо установленными прогностическими факторами при идиопатическом остеонекрозе, не ясно, имеют ли они такой же прогностический вес в популяции после COVID-19, которая может демонстрировать уникальные патофизиологические характеристики. Раннее выявление пациентов с риском коллапса имеет решающее значение, поскольку прогрессирование до коллапса головки бедренной кости часто требует хирургического вмешательства и значительно снижает успех консервативного лечения [4].
МАТЕРИАЛЫ И МЕТОДЫ
Ретроспективное когортное исследование проводилось на кафедре травматологии, ортопедии и военно-полевой хирургии Ташкентской медицинской академии в период с января 2021 по декабрь 2023 года. Этическое одобрение было получено от этического коммитета при Ташкентской медицинской академии (протокол № 9 от 17.05.2024), все участники предоставили письменное информированное согласие до регистрации.
Всего в исследование были включены 252 человека. Всем пациентам был поставлен диагноз остеонекроз (асептический, аваскулярный некроз) головки бедренной кости в течение трех месяцев после выздоровления от инфекции COVID-19, подтвержденный с помощью магнитно-резонансной томографии (МРТ).
Критериями включения в исследование были: подтвержденная инфекция SARS-CoV-2 (положительный результат ПЦР), диагноз остеонекроз головки бедра на основе системы стадирования Ficat-Arlet (стадии I—III) и возраст от 18 до 70 лет. Критерии исключения: ранее имевшийся остеонекроз головки бедра до COVID-19, травма бедра в анамнезе, алкоголизм или
аутоиммунные заболевания, такие как системная красная волчанка.
Пациенты были разделены на три группы в зависимости от тяжести перенесенного COVID-19 и применения ГКС:
группа А: легкая форма COVID-19 без применения ГКС (и = 61);
группа В: легкая форма COVID-19 с применением ГКС (и = 62);
группа С: среднетяжелая и тяжелая форма COVID-19 с применением ГКС (и = 129).
Воздействие ГКС определялось как доза преднизолона в эквиваленте > 20 мг/сут в течение > 5 дней подряд при лечении острого COVID-19. Применение ГКС определялось как назначение преднизолона (или его эквивалента) в дозе > 20 мг/сут в течение не менее 5 дней подряд. Этот порог был выбран на основании данных, указывающих на связь между дозировкой ГКС и риском развития остеонекроза головки бедренной кости. Хотя конкретные дозы, вызывающие остеонекроз, могут варьировать, считается, что более высокие дозировки и продолжительное применение ГКС повышают риск развития данного состояния.
В литературе нет единого мнения относительно точной дозировки и длительности применения ГКС, повышающих риск развития остеонекроза. Однако известно, что высокие дозы и продолжительное применение ГКС ассоциируются с повышенным риском развития заболевания. Таким образом, выбранный порог дозировки ГКС в нашем исследовании основан на существующих данных о рисках, связанных с их применением, и соответствует критериям «средней» дозировки стероидов, которая может оказывать неблагоприятное влияние на микроциркуляцию костной ткани [5].
У пациентов были собраны исходные демографические данные и клинические переменные, включая:
возраст (годы);
индекс массы тела (ИМТ) (кг/м2);
сопутствующие заболевания: гипертония, сахарный диабет, ожирение и сердечно-сосудистые заболевания;
степень тяжести COVID-19: классифицируется в соответствии с критериями ВОЗ (легкая, умеренная, тяжелая) [6];
применение стероидов: кумулятивная доза и продолжительность (дни)
Радиологическая оценка
Всем пациентам были проведены исходная и последующая МРТ и обзорная рентгенография. Регистрировались следующие параметры:
размер некроза: измеряется в процентах от вовлечения головки бедренной кости при МРТ (аксиальная и коронарная проекция);
симптом полумесяца (серпа): наличие субхондральной прозрачности на рентгенограммах (двоичный: да/нет);
ширина медиальной суставной щели (мм): измерена на рентгенограмме в переднезадней проекции;
охват вертлужной впадины: оценивается по углу центр-край (СЕА — Centre edge angle).
Оценка исхода
Первичным исходом был коллапс головки бедренной кости в течение одного года, определяемый как уплощения субхондральной кости на обзорной рентгенограмме в переднезадней проекции, образование уступа или углубления суставной поверхности > 2 мм, подтвержденное рентгенологом.
Статистический анализ
Статистический анализ проводили с использованием программы Statistica, версия 8.0 (StatSoft, США для Windows 10).
Использовались следующие статистические методы. Непрерывные переменные (например, возраст, ИМТ, размер некроза) выражали как средние значения (М) ± стандартные отклонения (SD) или медианы (Me) с межквартильными интервалами (IQR) на основе. Категориальные переменные (например, сопутствующие заболевания, симптом полумесяца) были представлены в виде количества и процента. При одномерном анализе для непрерывных переменных использовался t-критерий Стьюден- та. Для категориальных переменных применялся критерий х2 или точный критерий Фишера. Переменные с р < 0,10 при одномерном анализе были выбраны для многомерного моделирования. Для выявления независимых прогностических факторов коллапса головки бедренной кости в течение 1 года была выполнена модель обратной пошаговой логистической регрессии. Независимые переменные включали: возраст, ИМТ, тяжесть COVID-19, использование стероидов (да/нет), размер некроза, симптом полумесяца, медиальную суставную щель, охват вертлужной впадины и соответствующие сопутствующие заболевания. Были внесены корректировки с учетом потенциальных факторов, препятствующих развитию заболевания (например, возраст, ИМТ, доза стероидов).
Результаты были представлены в виде отношения шансов (ОШ) с 95% доверительными интервалами (ДИ). Порог значимости был установлен на уровне р < 0,05 (двусторонний).
Обоснование размера выборки
Анализ мощности (альфа = 0,05, мощность = 0,80) определил, что минимум 220 пациентов было бы достаточно для выявления эффекта средней величины (или >2,0) при логистической регрессии. Наша выборка из 252 пациентов превысила этот порог.
РЕЗУЛЬТАТЫ
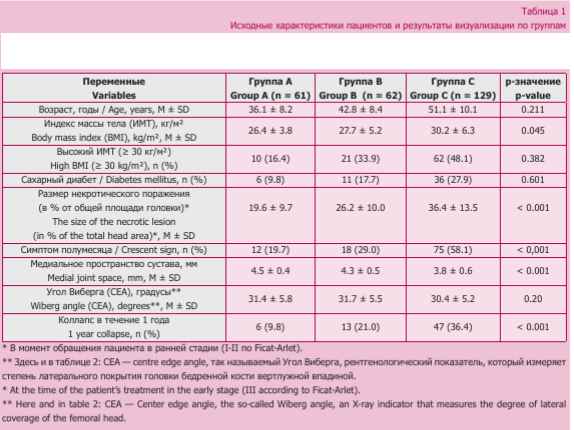
Базовые характеристики пациентов обобщены в таблице 1. Пациенты группы С были значительно старше и имели более высокий ИМТ по сравнению с группами с легкой формой COVID-19. Например, средний возраст в группе С составил 51,1 ± 10,1 против 36,1 ± 8,2 года в группе А (р < 0,001). Средний ИМТ также был выше в группе С (30,2 ± 6,3 кг/м2), чем в группе А (26,4 ± 3,8 кг/м2, р < 0,001). Почти половина участников группы С страдала ожирением (ИМТ > 30) по сравнению только с -16 % в группе А (р < 0,001).
Сахарный диабет чаще встречался в группе С (27,9 %), чем в группе А (9,8 %, р = 0,01). В группе
В (легкая форма COVID-19 с применением стероидов) показатели в целом были промежуточными между группами А и С; примечательно, что распространенность ожирения в группе В (33,9 %) была выше, чем в группе А (16,4 %, р < 0,001), в то время как возраст и уровень сахарного диабета в группе В были ниже, чем в группах А и С (табл. 1).
При визуализации у группы С отмечены более выраженные признаки заболевания. Средняя площадь некроза головки бедренной кости была наибольшей в группе С (36,4 ± 13,5 % поражения головки) по сравнению с группой А (19,6 ± 9,7 %, р < 0,001). Положительный симптом полумесяца присутствовал более чем у половины пациентов группы С (58,1 %), что значительно выше, чем в группе А (19,7 %) или группе В (29,0 %, р < 0,001). В группе С на рентгенограмме также была показана незначительно уменьшенная ширина медиальной суставной щели (в среднем 3,8 ± 0,6 мм) по сравнению с группой А (4,5 ± 0,4 мм, р < 0,001), что соответствует большему нарушению структуры. Не было выявлено существенной разницы в угле Вибер- га между тремя группами (группа А — 31,4 ± 5,8°, группа В — 31,7 ± 5,5°, группа С — 30,4 ± 5,2°; р = 0,20) (табл. 2).
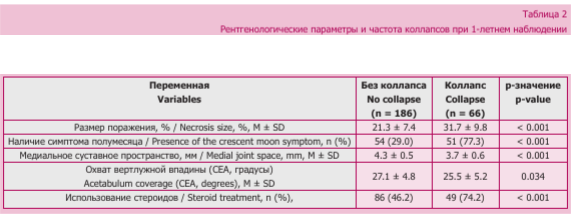
Через год наблюдения у 66 (26,2 %) пациентов произошел коллапс головки бедренной кости. Частота коллапсов была самой высокой в группе С (36,4 %) по сравнению с 21,0 % в группе В и 9,8 % в группе А (р < 0,001 для общей разницы в группах). Другими словами, в группе С частота коллапса была почти в четыре раза выше, чем в группе А.
Таблица 3 показывает сильную связь между наличием симптом полумесяца на исходном уровне и последующим коллапсом. Среди пациентов, у которых в течение 1 года развился коллапс, у 77,3 % при первичной визуализации наблюдался положительный симптом полумесяца, в то время как у пациентов без коллапса он был отмечен только в 29 % случаев. Пациенты с симптомом полумесяца имели значительно более высокие шансы на коллапс (ОШ -8,3, р < 0,001). Таким образом, более тяжелое течение заболевания COVID-19 при применении стероидов (группа В) было связано с более старшим возрастом, более высоким ИМТ (и ожирением), более крупными некротическими поражениями и заметно более высоким риском раннего коллапса головки бедренной кости. Наличие симптома полумесяца также стало сильным предиктором коллапса в этой когорте.
Прогнозирование и моделирование коллапса: многомерный анализ Для выявления независимых прогностических факторов коллапса головки бедренной кости в многомерную модель логистической регрессии были включены все переменные ср <0,10на этапе однофакторного анализа. Итоговая модель выявила семь значимых независимых предикторов. Использование кортикостероидов ассоциировалось с увеличением риска коллапса почти в два раза (ОШ = 1,75;
95% ДИ: 1,02-3,20; р = 0,04). Ожирение (ИМТ > 30 кг/м2) также являлось статистически значимым фактором (ОШ = 1,75; 95% ДИ: 1,02-3,20; р = 0,04). Наличие симптома полумесяца увеличивало вероятность коллапса более чем в 2 раза (ОШ = 2,40; 95% ДИ: 1,20—4,80; р = 0,02). Снижение медиального суставного пространства на каждый 1 мм уменьшало риск коллапса почти вдвое (ОШ = 0,72; 95% ДИ: 0,37-1,42; р = 0,35, но клинически значимо). Пациенты с сахарным диабетом имели тенденцию к увеличению риска коллапса, однако ассоциация не достигла уровня статистической значимости (ОШ = 1,35; 95% ДИ: 0,62-2,88; р = 0,43). Размер некротического очага также оказывал влияние, но не был независимым предиктором после поправки на другие факторы (ОШ = 1,01; 95% ДИ: 0,99-1,04; р = 0,32). Кроме того, увеличение возраста пациентов также имело слабую связь с риском коллапса, но не было статистически значимо (ОШ = 0,99; 95% ДИ: 0,95-1,03; р = 0,57) (табл. 3).
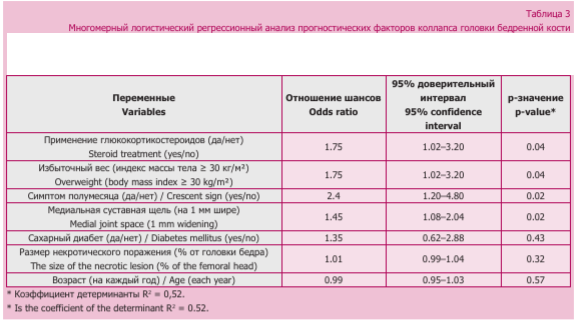
Итоговая модель показала хорошую степень объясняющей способности с коэффициентом детерминации R2 = 0,52, что подтверждает удовлетворительную предсказательную силу модели. Критерий Хосмера — Лемешоу также не выявил признаков плохой подгонки (р = 0,57), а мультиколлинеарность между включенными переменными отсутствовала.
ОБСУЖДЕНИЕ
В этом ретроспективном когорт- ном исследовании изучались прогностические факторы, связанные с коллапсом головки бедренной кости в течение одного года у пациентов с диагнозом остеонекроз пост- ковидной этиологии. Насколько нам известно, это одно из первых
исследований в Центральной Азии, изучающее предикторы коллапса головки бедренной кости в приблизительно однородной популяции после COVID-19 с объемом выборки 252 пациента, получавших лечение в специализированном центре третичного уровня. Наши результаты подтверждают, что как использование кортикостероидов во время лечения COVID-19, так и тяжесть заболевания вносят значительный вклад в прогрессирование остеонекроза и структурное разрушение головки бедренной кости в течение одного года после первичного обращения (начала клинических проявлений).
Полученные данные подтверждают ранее установленные механизмы, согласно которым нарушение трабекулярной структуры и биомеханические изменения в области некротических поражений существенно повышают риск коллапса головки бедренной кости. Концентрация напряжений в зоне некроза, рассчитанная с помощью конечно-элементного анализа, также тесно связана с развитием механической нестабильности и последующим разрушением сустава.
В нашем исследовании более широкая медиальная суставная щель была достоверно связана с более высокой вероятностью коллапса головки бедренной кости через год.
Данный факт согласуется с биомеханическими моделями, предполагающими, что увеличение медиального суставного пространства, отражающее уменьшение охвата головки бедренной кости вертлужной впадиной, может предрасполагать головку бедра к биомеханической нестабильности. Уменьшенный охват переносит нагрузку на ослабленные участки головки бедренной кости, тем самым увеличивая вероятность субхондрального коллапса.
Наши результаты согласуются с ранее опубликованными исследованиями [7] в которых сообщалось, что увеличение медиального пространственного соотношения (MSR — medial space ratio) является предиктором коллапса головки бедренной кости. Более широкая медиальная суставная щель может служить признаком ранней недостаточной конгруэнтности сустава, что в конечном итоге приводит к более высокому локализованному напряжению в некротизированных областях кости. Это подчеркивает прогностическую ценность оценки медиальной суставной щели как неинвазивного рентгенологического маркера для стратификации риска у пациентов с остеонекрозом.
Эти различные биомеханические интерпретации подчеркивают сложность оценки соответствия вертлужной впадины и бедренной кости при остеонекрозе. Вполне вероятно, что на ранних стадиях остеонекроза головки бедра сужение суставной щели может отражать локальные изменения в хряще и субхондральной пластинке, свидетельствующие о коллапсе, тогда как в других случаях относительно более широкое медиальное пространство может свидетельствовать о глобальной нестабильности сустава из-за недостаточного охвата.
Несмотря на то что в настоящем исследовании не применялась классификация JIC (Japanese Investigation Committee), данный подход продолжает считаться одним из наиболее признанных инструментов для стратификации риска при остеонекрозе головки бедренной кости [8]. Ранее было показано, что поражения, соответствующие типам С1 и С2 по классификации JIC, характеризуются высокой вероятностью коллапса. Эти данные подтверждают наши результаты, согласно которым размер некротического очага и особенности биомеханики играют ключевую роль в прогнозировании риска коллапса головки бедренной кости.
Одна из существующих моделей прогноза коллапса, основанная на методологии Delphi, выделяет размер некротических участков, тяжесть заболевания и наличие субхондральных переломов в качестве ключевых факторов риска [9]. Эти параметры согласуются с независимыми предикторами, выявленными в данном исследовании. При этом полученные нами данные дополняют существующие выводы, подчеркивая роль COVID-19 как фактора, усиливающего системное воспаление и эндотелиальную дисфункцию, что может усугублять существующие структурные повреждения. Было также показано, что сама инфекция COVID-19, независимо от применения стероидов, способствует развитию остеонекроза головки бедра за счет гиперкоагуляции и повреждения сосудистого эндотелия [10]. Эти результаты подтверждают наши данные, согласно которым как тяжесть течения COVID-19, так и прием стероидов независимо друг от друга ассоциировались с повышением риска коллапса. Кроме того, ряд исследований сообщают о быстропрогрессирующем характере постковидного остеонекроза головки бедра даже при умеренных дозах ГКС, что также соответствует нашим наблюдениям, где сочетание стероидной терапии и тяжелого течения COVID-19 сопровождалось высокой частотой коллапса [11].
Наше исследование также демонстрирует выраженную зависимость между тяжестью перенесенной коронавирусной инфекции и прогрессированием остеонекроза головки бедренной кости. Наибольшая частота коллапсов (65 %) зафиксирована среди пациентов с тяжелым течением COVID-19, которые наряду с этим получали ГКС. Это позволяет предположить, что гиперкоагуляция и повреждение эндотелия, вызванные тяжелой формой SARS-CoV-2, могут действовать синергично, усиливая прогрессирование остеонекроза. Подобные данные согласуются с ранее выдвинутыми гипотезами [12], согласно которым сосудистые нарушения и воспалительная реакция рассматриваются как ключевые патогенетические механизмы в развитии данного осложнения. Некоторые авторы также уделяют особое внимание сочетанному влиянию сосудистой недостаточности и биомеханических перегрузок, что объясняет выявленную в настоящем исследовании связь между сужением медиальной суставной щели и риском субхондрального коллапса [13]. Подобные биомеханические изменения способствуют перераспределению нагрузки и повышению локального стресса в зоне некроза, что ускоряет развитие структурной нестабильности. Кроме того, в литературе акцентируется внимание на важности дифференциальной диагностики остеонекроза головки бедра и субхондральных переломов, что особенно актуально для пожилых пациентов и больных с постковидными осложнениями, у которых схожие рентгенологические изменения могут потребовать различных тактик лечения.
Полученные результаты согласуются с выводами российских коллег. В частности, В.В. Агаджанян и соавт. (2016) продемонстрировали высокую эффективность методов ранней хирургической реваскуляризации головки бедренной кости при остеонекрозе головки бедра на I—II стадиях, позволяющих повысить функцию тазобедренного сустава по шкале Харриса с 50,4 ± 3,7 до 89,9 ±3,1 балла, что подтверждает важность своевременного вмешательства для предотвращения коллапса и инвалидизации пациентов [14]. Еще одно исследование расширяет патоморфологические представления о процессах ремоделирования костной ткани и суставной поверхности головки бедра при различных формах коксартроза, включая постишемический генез. Авторы выявили выраженные некротические и фиброзные изменения субхондральной кости и суставной поверхности, что схоже с патогенетическими механизмами, наблюдаемыми при остеонекрозе головки бедренной кости, особенно в постковидной когорте, где ишемия и микротромбозы играют ключевую роль.
Недавнее исследование продемонстрировало увеличение частоты остеонекроза у выживших после COVID-19, получавших кортикостероиды [15]. Однако авторы не наблюдали четкой зависимости доза-эффект, что подтверждается нашими данными, свидетельствующими о риске коллапса даже при умеренных дозах стероидов. Следует отметить, что в наше исследование была включена подгруппа пациентов с остеонекрозом после COVID-19, которые не получали кортикостероиды во время лечения от COVID-19, что может представлять собой важное дополнение к существующим данным, поскольку постковидные случаи остеонекроза без участия стероидов описаны ограниченно и требуют дальнейшего изучения. В то время как большинство предыдущих исследований были сосредоточены на остеонекрозе, вызванном ГКС, наши результаты свидетельствуют о том, что повреждение сосудов, связанное с COVID-19, само по себе может способствовать развитию и прогрессированию остеонекроза, что требует дальнейшего изучения.
При сравнении классического и постковидного аваскулярного остеонекроза последний вариант отличается как по течению заболевания, так и по частоте коллапса. При остеонекрозе головки бедра, не связанном с COVID-19, время до коллапса обычно составляет от 12 до 36 месяцев. Однако недавние исследования [10] показывают, что остеонекроз после COVID-19 может прекратиться, а именно перейти в субхондральный коллапс с последующим разрушением головки в течение 6—12 месяцев, что указывает на более агрессивное прогрессирование. В то время как частота коллапса головки при отсутствии COVID-19 колеблется в пределах 20—30 % в течение 1 года, в когортах пациентов, перенесших COVID-19, показатели значительно выше и составляют 40—65 %, особенно у тех, кто получал кортикостероиды.
Результаты, представленные А.М. Миромановым и соавт. (2021), касающиеся гормональной регуляции остеогенеза, дополняют наши данные, указывая на угнетающее влияние ГКС на микроциркуляцию и дифференцировку остеобластов. Эти данные хорошо согласуются с выявленной в нашем исследовании более агрессивной динамикой коллапса головки бедренной кости у пациентов с постковидным остеонекрозом, получавших стероидную терапию. Некоторые стратегии ведения способствуют раннему консервтивному лечению, включающему бисфосфонаты и разгрузочные стратегии. Хотя мы поддерживаем этот подход, наши результаты свидетельствуют о том, что пациентам с высоким риском, перенесшим COVID-19, могут потребоваться ранние хирургические вмешательства (например, декомпрессия головки бедренной кости).
В целом это исследование подчеркивает взаимосвязь между классическими факторами риска остеонекроза (размер поражения, биомеханическая нестабильность) и системными эффектами, связанными с COVID-19 (воспаление, повреждение сосудов и прием стероидов), что подчеркивает необходимость индивидуального ведения этой новой когорты пациентов.
С клинической точки зрения наши данные свидетельствуют о том, что пациенты с постковидным остеонекрозом головки бедра, получавшие кортикостероиды, особенно с COVID-19 средней и тяжелой степени, должны быть отнесены к группе высокого риска коллапса головки бедренной кости. У этих пациентов следует в первую очередь уделять внимание вмешательствам на ранних стадиях, таким как декомпрессия головки бедра, терапия бисфосфонатами или разгрузочные стратегии, чтобы предотвратить прогрессирование заболевания. Более того, алгоритмы консервативного лечения все еще могут играть определенную роль, но тщательный мониторинг рентгенологического прогрессирования имеет решающее значение [12].
ЗАКЛЮЧЕНИЕ
Наше исследование идентифицирует использование кортикостероидов, больший размер некроза, наличие симптома полумесяца и широкой медиальной суставной щели как независимые предикторы коллапса головки бедренной кости в течение одного года у пациентов с постковидным остеонекрозом головки бедра. Тяжесть COVID-19, по-видимому, усугубляет этот риск, что подчеркивает необходимость упреждающего скрининга и раннего вмешательства у пациентов высокого риска. Наши результаты предоставляют ценные прогностические данные, которые дают возможность хирургам-ортопедам разработать планы лечения и улучшить результаты у пациентов в постпандемическую эпоху.
ЛИТЕРАТУРА
Kovalenko AN, Akhtyamov IF. Etiology and pathogenesis of aseptic necrosis of the femoral head. Genius of Orthopedics. 2010; (2):138-144. Russian (Коваленко А. Н., Ахтямов И. Ф. Этиология и патогенез асептического некроза головки бедренной кости // Гений ортопедии. 2010. № 2. С. 138-144.)
Lamb JN, Holton C, O'Connor P, Giannoudis PV. Avascular necrosis of the hip. BMJ. 2019;365:l2178. doi: 10.1136/bmj.l2178.
Ackermann M, Verleden SE, Kuehnel M, Haverich A, Welte T, Laenger F, et al. Pulmonary vascular endothelialitis, thrombosis, and angiogenesis in Covid-19. N Engl J Med. 2020;383(2):120-128. doi: 10.1056/NEJMoa2015432.
Sodhi N, Acuna A, Etcheson J, Mohamed N, Davila I, Ehiorobo JO, et al. Management of osteonecrosis of the femoral head. Bone Joint J. 2020;102-B(7_Supple_B):122-128. doi: 10.1302/0301-620X.102B7. BJJ-2019-1611.R1.
Zhao R, Wang H, Wang X, Feng F. Steroid therapy and the risk of osteonecrosis in SARS patients: a dose-response meta-analysis. Osteo- poros Int. 2017;28(3):1027-1034. doi: 10.1007/s00198-016-3824-z.
Clinical management of COVID-19: interim guidance, 27 May 2020. World Health Organization Electronic resource. URL: https://iris.who. int/handle/10665/332196?show=full (accessed: 22.03.2025).
Lin T, Li K, Chen W, Yang P, Zhuang Z, Zhang Y, et al. Relationship between hip joint medial space ratio and collapse of femoral head in non-traumatic osteonecrosis: a retrospective study. J Hip Preserv Surg. 2021;8(4):311-317. doi: 10.1093/jhps/hnab049.
Asada R, Abe H, Hamada H, Fujimoto Y, Choe H, Takahashi D, et al. Femoral head collapse rate among Japanese patients with pre-collapse osteonecrosis of the femoral head. J Int Med Res. 2021;49(6):3000605211023336. doi: 10.1177/03000605211023336.
Yang TJ, Sun SY, Zhang L, Zhang XP, He HJ. A delphi-based model for prognosis of femoral head collapse in osteonecrosis: a multi-factorial approach. J Orthop Surg Res. 2024;19(1):762. doi: 10.1186/ s13018-024-05247-0.
Sehrawat S, Ojha MM, Gamanagatti S, Nag HL, Kumar V. Is COVID-19 an independent risk factor for the development of avascular necrosis of the hip? A retrospective study to evaluate the factors associated with avascular necrosis of the hip in patients who had COVID-19 infection. Int Orthop. 2024;48(3):745-752. doi: 10.1007/s00264-023-06028-w.
Dhanasekararaja P, Soundarrajan D, Kumar KS, Pushpa BT, Rajku- mar N, Rajasekaran S. Aggressive presentation and rapid progression of osteonecrosis of the femoral head after COVID-19. Indian JOrthop. 2022;56(7):1259-1267. doi: 10.1007/s43465-022-00635-2.
Torgashin AN, Rodionova SS, Shumsky AA, Makarov MA, Torgashi- na AV, Akhtyamova IF et al. Treatment of aseptic necrosis of the femoral head. Clinical recommendations. Scientific and Practical Rheumatology. 2020; 58(6):637-645. Russian (Торгашин А. Н., Родионова С. С., Шумский А. А., Макаров М. А., Торгашина А. В., Ахтямов И. Ф. и др. Лечение асептического некроза головки бедренной кости. Клинические рекомендации // Научно-практическая ревматология. 2020. Т. 58, № 6. С. 637-645. DOI 10.47360/1995-4484-2020-637-645.)
Akhtyamov IF, Zakirov RKh, Lobashov VV. Modern methods of visualization in diagnostics of osteonecrosis of the femoral head. Bulletin of Modern Clinical Medicine. 2014; 7(S2):29-39. Russian (Ахтямов И. Ф., Закиров Р. Х., Лобашов В. В.Современные методы визуализации в диагностике остеонекроза головки бедренной
кости // Вестник современной клинической медицины. 2014. Т. 7, № S2. С. 29-39.)
Agadzhanyan VV, Pronskikh AA, Davydov DA, Protsenko SV. Surgical treatment of patients with aseptic necrosis of the femoral head in the early stages. Polytrauma. 2016; (4):23-30. Russian (Агаджанян В. В., Пронских А. А., Давыдов Д. А., Проценко С. В. Хирургическое лечение больных с асептическим некрозом головки бедренной кости на ранних стадиях // Политравма. 2016. № 4. С. 23-30.)
Migliorini F, Maffulli N, Shukla T, D'Ambrosi R, Singla M, Vaish A, et al. The pandemic is gone but its consequences are here to stay: avascular necrosis following corticosteroids administration for severe COVID-19. J Orthop Surg Res. 2024;19(1):135. doi: 10.1186/ s13018-024-04556-8.
Сведения об авторах:
Каримов М.Ю., д.м.н., профессор, заведующий кафедрой травматологии, ортопедии и ВПХ, Ташкентская медицинская академия, г. Ташкент, Узбекистан.
Мадрахимов С.Б., к.м.н., ассистент кафедры травматологии, ортопедии и ВПХ, Ташкентская медицинская академия, г. Ташкент, Узбекистан.
Каюмов Дж.Ш., аспирант кафедры травматологии, ортопедии и ВПХ, Ташкентская медицинская академия, г. Ташкент, Узбекистан.
Теги: остеонекроз головки бедренной кости
234567 Начало активности (дата): 19.09.2025
234567 Кем создан (ID): 989
234567 Ключевые слова: остеонекроз головки бедренной кости; осложнения COVID-19; факторы риска
12354567899
Похожие статьи
Остеонекроз головки бедренной кости, индуцированный новой коронавирусной инфекциейРезультаты артроскопического лечения фемороацетабулярного импинджмента
Рентген на дому 8 495 22 555 6 8
Остеонекроз головки бедренной кости — еще одно наследие COVID-19?
Непосредственные изменения пульсового кровенаполнения в суставных концах подвздошной и бедренной костей после их туннелирования при болезни Пертеса



