 10.05.2026
10.05.2026
Комплексная мультимодальная лучевая диагностика нейрофиброматозов
Введение
Факоматозы – это гетерогенная группа генетически детерминированных нейрокожных забо леваний, характеризующихся поражением производных эктодермы: кожи и ее дериватов, нервной системы, сетчатки, висцеральных органов. К ним относят более 30 заболеваний, наиболее извест 208 склероз, энцефалотригеминальный ангиоматоз Штурге–Вебера, ретиноцеребеллярный ангиома тоз Гиппеля–Линдау [1].
Нейрофиброматозы представляют группу на следственных моногенных заболеваний с аутосом нодоминантным типом наследования и полной пенетрантностью. Опухоли, возникающие в тканях нейроэктодермального происхождения, являются общим клиническим проявлением этой группы. Нейрофиброматозы объединяют три нозологии: нейрофиброматоз 1-го типа (НФ1), нейрофиброматоз 2-го типа (НФ2) и шванноматоз.
Хотя фенотипы пациентов частично пересекаются, за болевания отличаются по спектру клинических манифестаций, возрасту проявления, степени тя жести и прогнозу качества жизни. В литературе НФ1 был впервые описан в 1882 г. учеником Р. Вирхова – Ф. фон Реклингхаузеном [2], а НФ2 – шотландским хирургом Дж.Х. Уишартом в 1822 г. после вскрытия тела молодого мужчины с множественными опухолями головного мозга, исходящими из черепа [3]. В 1916 г. Х. Кушинг объединил эти забо левания под общим названием «болезнь Реклинг хаузена», но после молекулярногенетических исследований в 1985 и 1987 гг. были обнаружены принципиальные отличия в патогенезе НФ1 и НФ2.
По современным представлениям НФ1 является заболеванием с аутосомнодоминантным типом наследования и полной пенетрантностью (100%). Риск передачи НФ1 от родителей к ребенку составляет 50% в случае, если один из родителей болен, и 75% при наличии заболевания у обоих родителей при каждой беременности. В 30–50% случаев патология возникает как результат спонтанной мутации (de novo).
В России статистические исследования НФ1 требуют систематизации. Исходя из данных о рождаемости, каждый год на свет появляется около 530 детей с НФ1 – болезнью Реклингхаузена.
НФ1 характеризуется выраженным клиническим полиморфизмом, прогрессирующим течением, полиорганностью поражений и высокой частотой осложнений, нередко являющихся жизнеугрожающими и приводящих к летальному исходу [5]. Симптомокомплекс включает множество проявлений, которые можно разделить по группам: кожные (чаще гиперпигментированные макулы цвета «кофе с молоком»), опухолевые (опухоли оболочек периферических нервов и др.), неврологические и когнитивные (эпилепсия, задержка в развитии и др.), офтальмологические (нарушения зрения, узелки Лиша и др.), ортопедические (дисплазии костей, прогрессирующий сколиоз и др.), эндокринные (задержка или преждевременное половое созревание) [6].
НФ2 – это аутосомнодоминантное заболевание, которое характеризуется развитием множественных доброкачественных опухолей, поражающих центральную и периферическую нервную систему [7]. Данная редкая генетическая патология встречается независимо от расы или пола [8], на ее долю приходится 3% всех случаев нейрофиброматоза, частота встречаемости составляет примерно 1 случай на 25–40 тыс. человек [9]. Около половины пациентов наследуют мутацию от больного родителя, а другие ее приобретают [10]. Заболевание опасно инвалидизацией в силу роста опухолевых образований вплоть до летального исхода. У пациентов с НФ2 первые признаки, связанные с опухолями, обычно проявляются в воз расте от 15 до 20 лет [4]. Фактическая выживаемость после постановки диагноза составляет около 15 лет, а средний возраст смерти – от 36 до 39 лет, при этом 10летняя выживаемость – 67% [10].
Клинические проявления НФ2 разнообразны: от бессимптомных до опасных для жизни проявлений, в зависимости от пораженных нервов. Вестибулярная шваннома может проявляться потерей слуха, нарушением равновесия и шумом в ушах, ее рост может сопровождаться компрессией при лежащего лицевого нерва. В запущенных случаях возникают опасные для жизни внутричерепные нарушения (например, гидроцефалия) вследствие сдавления ствола мозга или мозжечка. Две трети пациентов с НФ2 страдают опухолями спинного мозга, преимущественно шванномами, вызывающими изнуряющую боль, мышечную слабость или парестезии.
Примерно у 50% пациентов с НФ2 встречаются менингиомы, сопровождающиеся параличами. В 80% случаев наблюдаются офтальмологические симптомы, также характерны кожные проявления, хотя и менее выраженные, чем при НФ1.
В 1991 г. Национальный институт здоровья США скорректировал диагностические критерии для НФ2. Он может быть диагностирован при наличии одного из следующих факторов:
– двусторонние опухоли VIII пары черепных нервов, видимые при магнитнорезонансной томографии (МРТ) с контрастированием;
– наличие заболевания у родственников пер вой степени родства и односторонняя опухоль VIII пары черепных нервов или любой признак из перечисленных: нейрофиброма, менингиома, глиома, шваннома, задняя капсулярная катаракта или непрозрачность хрусталика в молодом возрасте.
Актуальность диагностики нейрофиброматозов у детей обусловлена несколькими факторами. Существует проблема поздней диагностики: НФ1 часто выявляется поздно, особенно у детей со спорадическими случаями и малосимптомным течением (без семейного анамнеза). Это связано с тем, что первые признаки, такие как пигментные пятна «кофе с молоком», могут быть приняты за обычные родимые пятна, а нейрофибромы, как правило, начинают проявляться в подростковом возрасте. Относительно НФ2 есть данные о том, что средний возраст постановки диагноза составляет около 20 лет. Ранняя диагностика заболева ния в условиях педиатрической практики позволит начать мониторинг и лечение на ранних стадиях, что может значительно улучшить качество жизни и прогноз пациентов. Понимание его генетической природы необходимо для семейного консультиро вания и планирования, так как нейрофиброматоз имеет наследственный характер. Наконец, знание различных проявлений нейрофиброматоза в разных анатомических областях важно для постановки диагноза и оптимизации последующего лечения.
Цель – анализ возможностей и изучение информативности КТ и МРТ в визуализации клиниче ских проявлений нейрофиброматоза.
Ввиду мультисистемного множественного поражения при нейрофиброматозе ведущую роль в диагностике играют мультимодальные исследования с применением современных томографических методов – МРТ и рентгеновской компьютерной томографии (КТ).
Материал и методы
В рамках указанной цели поставлены следую щие задачи:
– выбор оптимального алгоритма обследования с учетом всех предполагаемых областей поражения;
– анализ и сравнительная оценка данных КТ и МРТ в визуализации компонентов нейрофиброматоза с учетом возраста и тяжести состояния пациентов.
Пациенты
На основе ретроспективного анализа историй болезней сформирована группа пациентов с НФ1 и НФ2, наблюдающихся в ГАУЗ «Детская республиканская клиническая больница Министерства здравоохранения республики Татарстан», – 35 детей с подтвержденным или клинически предполагаемым заболеванием группы факоматозов. Окончательный диагноз НФ1 был поставлен 28 детям (в возрасте от 5 до 18 лет), клинически предположен у 5 детей. Диагноз НФ2 выставлен 2 пациентам.
Пациенты соответствовали следующим критериям включения: возраст от 0 до 18 лет включительно, мультисистемные проявления по данным КТ и МРТ, характерные визуальные изменения, установленный диагноз с кодами Международной классификации болезней 10го пересмотра: Q85.0, D84.9, G93.4, D33.1, С71.8, D21.6, D17.7.
Томографические методы исследования
Все КТ исследования проводили на 320 детекторном томографе Canon Aquilion Precision 210 (Япония) с шириной детектора 160 мм и полем сканирования 500 мм. Благодаря широкому детектору с субмиллиметровой толщиной среза до 0,5 мм выполняли как спиральные, так и объемные сканирования по методике «болюстрекер» с мануальным стартом либо по заранее заданным областям интереса. В томографе используется технология Pure Vision Optics, что имеет свои преимущества: оптимизированный спектр пучка и эффективный детектор – высококачественные снимки и снижение уровня лучевой нагрузки на 31%, четкое изотропное изображение и увеличение светового потока на 40%, улучшенная детализация при низкой контрастности (до 18% для изображений тела и до 22% для изображений мозга). Также на данном томографе применяется расширенный интеллектуальный модуль Clear IQ Engine (AiCE). Это инновационный подход к реконструкции КТ, включающий нейронные сети глубокого обучения, специально обученные для выполнения одной задачи – восстановления четких, ясных и различимых изображений.
Использовали разные методы введения йодосодержащего контрастного вещества (КВ) – двух фазное введение, прерывистое введение или сплитболюс. Это позволило одновременно исследовать различные структуры, усиливающие КВ с разной задержкой, например артерии и вены или мочевыделительную систему и паренхиму почек. Данная концепция также предоставляет возможность выполнить односпиральное или объемное исследование вместо нескольких многофазных [11, 12]. МРТ исследования проводили на томографах Toshiba Excelart Vantage AtlasX (Япония) и Siemens Aera 1.5T (Германия).
Выполняли визуализацию головного и спинного мозга, органов малого таза и брюшной полости, сердца, конечностей с применением КВ.
Использовали следующие импульсные последовательности [13]:
– Т2ВИ (анатомическая визуализация с минимальным временем сканирования, которая благодаря высокой контрастности наиболее информативна для выявления большинства опухолей с повышенным содержанием воды);
– FLAIR (подавление сигнала от свободной жидкости, в том числе цереброспинальной, при котором лучше всего визуализируются очаги, расположенные рядом с бороздами больших полушарий, боковыми желудочками, однако имеют место артефакты турбулентного тока);
– STIR (последовательность Т2 с неселективным жироподавлением для визуализации периферических нервных структур, которая позволяет оценить характер и структуру образований, четко определить границы плексиформных нейрофибром, но имеет недостаток – высокую чувствительность к артефактам, например от пульсации спин номозговой жидкости);
– Т1ВИ (оптимальная визуализация анатомических структур с высоким разрешением, которая позволяет выявить продукты деградации гемоглобина и жировую ткань, а также применяется для оценки контрастного усиления после внутривенного введения содержащих гадолиний КВ; ее недостатки – длительное время сканирования, подверженность артефактам, в том числе засчет неоднородности магнитного поля);
– DWI (косвенная метаболическая оценка очагов, но с высокой чувствительностью к артефактам восприимчивости);
– CISS/FIESTA (используется для визуализации ликворных путей, позволяет исключить спайки, стеноз, образования, визуализировать черепно - мозговые нервы).
С целью получения качественных изображе ний и минимизации количества артефактов движения у пациентов до 5 лет применяли седацию пре паратом севофлуран для ингаляционного наркоза.
Результаты и обсуждение
Характеристика пациентов Исследуемая группа пациентов была разделе на по возрасту, когда впервые выставлен диагноз нейрофиброматоза, на следующие подгруппы: до 5 лет, 5–10 лет, 10–15 лет, старше 15 лет (рис. 1).
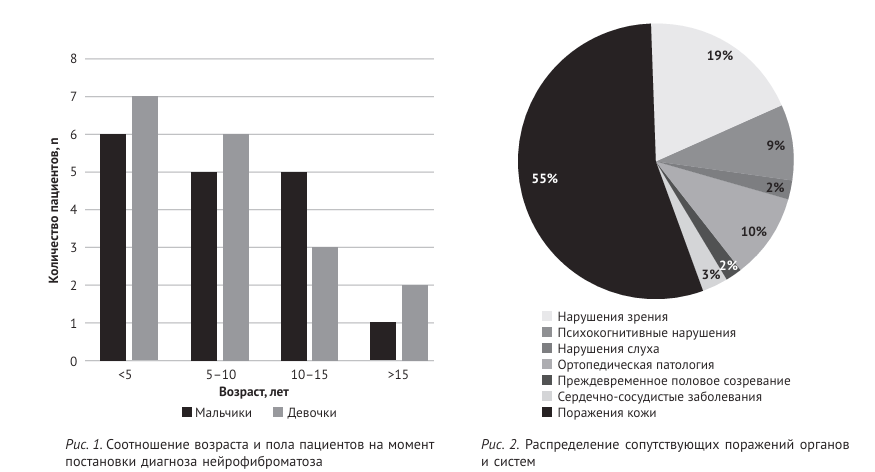
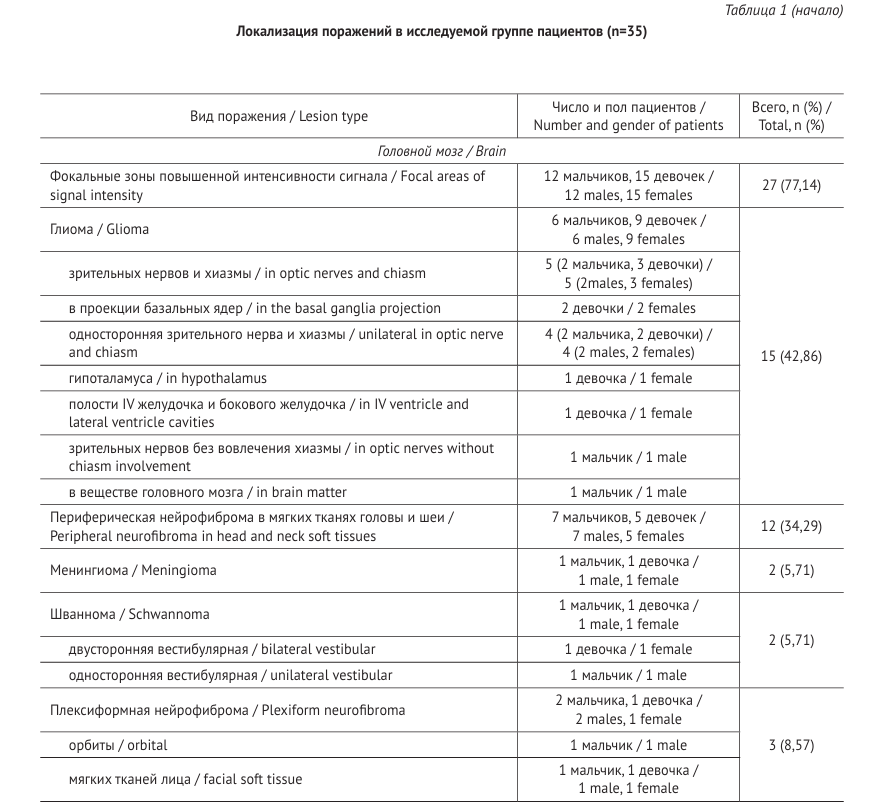
У большнства детей диагноз был выставлен до 5 лет, прослеживается гендерное распределение. Мень ше всего в нашем исследовании было пациентов с диагнозом, верифицированным позднее 15 лет. При ретроспективном анализе историй болезни выявлены сопутствующие поражения органов и систем (рис. 2). Локализация поражений Сводные данные по локализации поражений в исследуемой группе пациентов представлены в таблице 1.
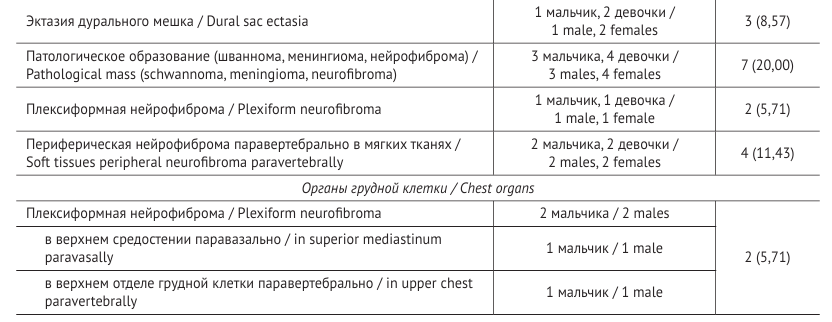
Наиболее частыми патологиями при исследовании головного и спинного мозга были фокальные зоны повышенной интенсивности сиг нала (focal areas of signal intensity, FASI) (77,14%), глиомы зрительных нервов с распространением на хиазму (25,00%), периферические нейрофибромы (34,29%). Также встречались менингиома, шваннома головного и спинного мозга и другие находки.
При визуализации органов грудной клетки (ОГК) выявлены следующие поражения: объемные образования (плексиформные нейрофи бромы) паравазально в области средостения и паравертебрально, распространяющиеся в спинномозговой канал (5,71%), мягкотканные узелки в грудной стенке – периферические ней рофибромы (2,86%).
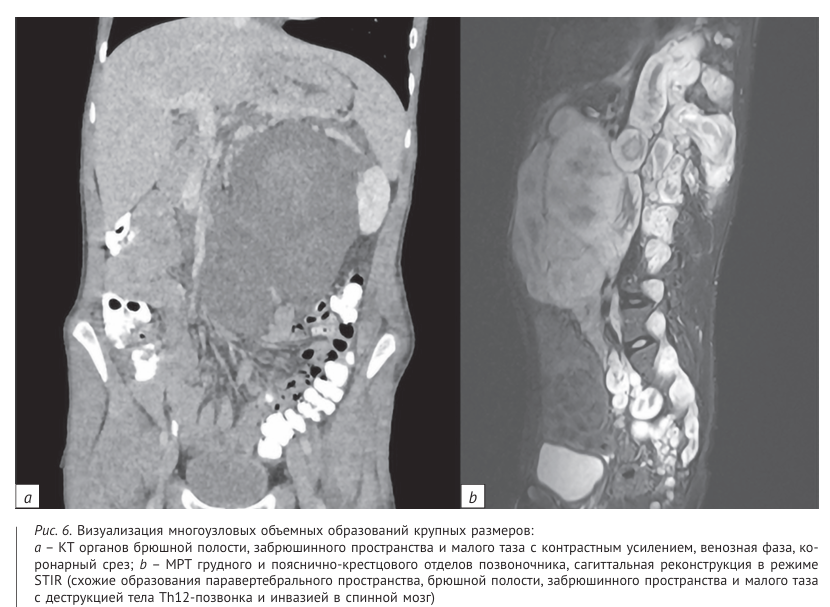
При исследовании органов брюшной полости (ОБП) и забрюшинного пространства (ЗП) обнаружены мягкотканные узелки в брюшной стенке (нейрофиброма) (2,86%), многоузловое объемное образование ОБП и ЗП, распространяющееся паравертебрально в спинномозговой канал с деструкцией тела позвонка (2,86%).
Исследования нижних конечностей показа ли плексиформные нейрофибромы с поражением мягких тканей конечности (5,71%), фиброзные дисплазии (5,71%) и другие патологии.
Анализ диагностических возможностей методов
В целом для диагностики нейрофиброматоза МРТ является предпочтительным методом ввиду высокой тканевой контрастности, позволяющей детально оценить размер, локализацию и характер роста опухолей нервной ткани, а также ее взаимоотношения с окружающими нервными структурами. КТ может быть назначена для выявления костных изменений (деформации, разрушение костной ткани), опосредованных нейрофибромазом, а также с целью визуализации сосудов и их взаимоотношения с опухолью.
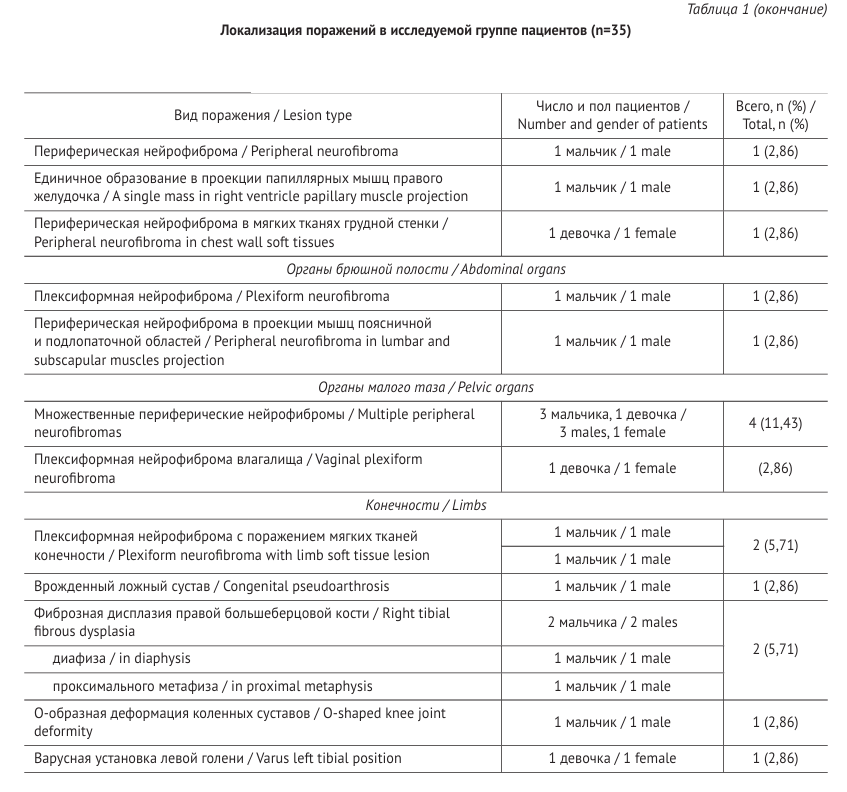
В рамках нашей работы также проанализированы возможности отдельных программ с практическими комментариями по применению. FASI считаются самым частым (86%) нейровизуальным признаком при НФ1, которые обусловлены вакуолизацией миелина без воспалительной реакции в окружающей ткани и без выраженной дисмиелинизации [14], характеризуются высокой интенсивностью сигнала на Т2ВИ и FLAIR изображениях, не накапливают КВ. Глиомы зрительных нервов на Т2ВИ имеют гиперинтенсивный сигнал с диффузным гетерогенным накоплением КВ. Периферические нейрофибромы лучше визуализируются с поражением мягких тканей конечности в режиме STIR благодаря усилению контрастности между опухолью и окружающей жировой тканью, после введения КВ демонстрируют очаговое центральное усиление сигнала. Для оптимальной визуализации менингиом используется Т1ВИ с контрастом ввиду интенсивного накопления (рис. 3).
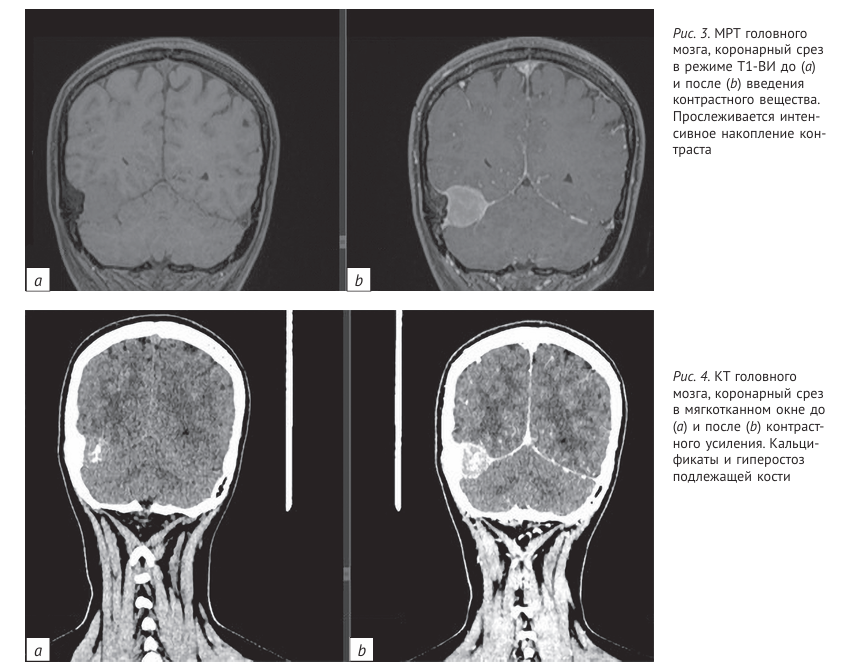
Также около 90% менингиом визуализируется при КТ.
В нашем исследовании выявлены кальцификаты и гиперостоз подлежащей кости (рис. 4).
Вестибулярные шванномы хорошо прослеживаются в режиме CISS. При использовании КТ были заподозрены образования в области слуховых нервов ввиду увеличения размеров внутреннего слухового прохода.
Рентгеновская КТ позволяет визуализировать невриномы размером не менее 1 см. До 40 % неврином размером 2 см в диаметре при обычной КТ без контрастирования даже с учетом вторичных признаков (смещение IV желудочка, перифокальный отек, облитерация и т.д.) остаются нераспознанными [15]. На Т1ВИ шванномы выглядят как изоинтенсивные или гипоинтенсивные образования, на Т2ВИ – как гиперинтенсивные с четкими контурами, часто с зонами кистозной дегенерации, особенно в крупных опухолях, после введения КВ наблюдается не однородное накопление контраста. На КТ они визу ализируются в виде четко ограниченных объемных образований, изоденсных по отношению к спинному мозгу и его корешкам, после введения КВ отмечается слабое гетерогенное накопление.
Использование КВ оправданно, поскольку интенсивное контрастное усиление опухолей более четко визуализирует границы, за исключением FASI (введение КВ не дало дополнительной информации). Тем не менее у большинства пациентов FASI является не единственным проявлением ней рофиброматоза, поэтому в целом целесообразно проведение МРТ исследований с внутривенным контрастным усилением. Для выявления патологии со стороны ОГК, ОБП и ЗП остается предпочтительным КТ с внутривенным болюсным контрастированием в каче стве первоначального метода исследования ввиду скорости и информативности (рис. 5, 6) [16].
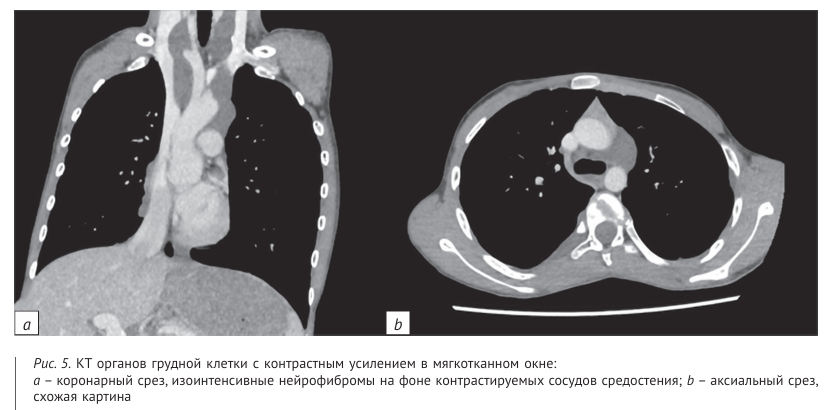
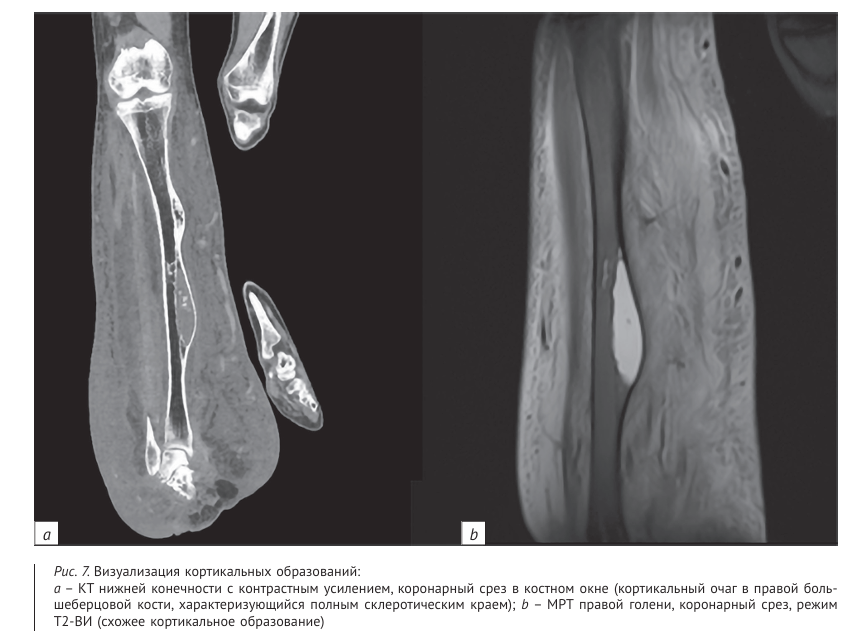
Прослеживается интенсивное накопление контраста позволяет улучшить визуализацию границ, размеров и взаимного расположения опухолей и тканей. Введение контраста может помочь в визуализации нейрофибром даже при отсутствии накопления ими КВ при расположении вблизи сосудов. После контрастирования хорошо видны мягкотканные узлы (нейрофибромы) низкой плотности, не накап ливающие контраст, на фоне ярко контрастируемых сосудов (см. рис. 5). Одним из проявлений НФ1 является фиброз ная дисплазия. При оценке патологии КТ лучше определяет морфологические костные изменения и считается методом выбора. У пациентов отмечается кортикальный очаг c полным склеротическим краем. Центр патологического очага характеризуется матовой плотностью различной степени выраженности. Схожую картину демонстрирует последовательность T1ВИ: по медиальному контуру патологическое гидрофильное образование с повышенным МР сигналом на STIR, утолщенным кортикальным слоем (рис. 7).
Заключение
Диагностика и динамическое наблюдение пациентов с нейрофиброматозом представляют собой сложную многопараметрическую задачу, требующую комплексной визуализации различных структур и тканей.
Преимуществом обладает мультимодальный подход, интегрирующий возможности КТ и МРТ. Роль МРТ остается ведущей благодаря высокому тканевому разрешению мягких тканей, что обеспечивает оптимальную визуализацию нервной системы. КТ помогает в решении целевых задач при сочетанном поражении костных структур, осложнениях основного заболевания в ургентной практике. МРТ предпочтительна для мониторинга роста доброкачественных опухолей.
Интеграция данных методов в практике клинициста позволяет не только установить точный диагноз, но и составить индивидуальный план долгосрочного наблюдения, существенно влияя на прогноз пациентов.
Литература
1. Юсупова Л.А., Юнусова Е.И., Гараева З.Ш., Мавлютова Г.И. Фа коматозы: диагностика, клиника и особенности течения различных форм заболевания. Лечащий врач. 2018; 5: 35–40.
2. Старосельцева О.А., Нуднов Н.В., Радутная М.Л. и др. Нейрофиброматоз II типа с вовлечением головного и спинного мозга. Вестник рентгенологии и радиологии. 2021; 102(2): 98 108.
3. Ghalavand MA, Asghari A, Farhadi M, et al. The genetic landscape and possible therapeutics of neurofibromatosis type 2. Cancer Cell Int. 2023; 23(1): 99.
4. Kallionpää RA, Uusitalo E, Leppävirta J, et al. Prevalence of neurofibromatosis type 1 in the Finnish population. Genet Med. 2018; 20(9): 1082–6.
5. Uusitalo E, Rantanen M, Kallionpää RA, et al. Distinctive cancer associations in patients with neurofibromatosis type 1. J Clin Oncol. 2016; 34(17): 1978–86.
6. Menor F, Marti-Bonmati L, Arana E, et al. Neurofibromatosis type 1 in children: MR imaging and follow-up studies of central nervous system findings. Eur J Radiol. 1998; 26(2): 121–31.
7. Tiwari R, Singh AK. Neurofibromatosis type 2. In: Treasure Island (FL): StatPearls Publishing; 2025 Jan.
8. Sur ML, Armat I, Sur G, et al. Neurofibromatosis in children: actually and perspectives. Children. 2022; 9(1): 40.
9. Le C, Thomas A, Lui F. Neurofibromatosis. In: Treasure Island (FL): StatPearls Publishing; 2025
10. Tamura R. Current understanding of neurofibromatosis type 1, 2, and schwannomatosis. Int J Mol Sci. 2021; 22(11): 5850.
11. Arenas-Jiménez JJ, Bernabé García JM, Fernández Suárez G, Calvo Blanco J. Optimising the use of iodinated contrast agents in CT scans: vascular, visceral, multiphasic and split-bolus examinations. Radiologia. 2024
12. Кармазановский Г.Г. Спиральная компьютерная томография: болюсное контрастное усиление. М.: ВидарМ; 2005: 376 с. [Karmazanovsky GG. Spiral computed tomography: bolus contrast enhancement. Мoscow: VidarM; 2005: 376 pp (in Russ).]
13. Смирнов В.В., Саввова М.В., Смирнов В.В. Магнитно-резонансная томография в диагностике заболеваний суставов. Обнинск: Артифекс; 2022: 170 с. [Smirnov VV, Savvova MV, Smirnov VV. Magnetic resonance imaging in the diagnosis of joint diseases. Obninsk: Artifeks; 2022: 170 pp (in Russ).]
14. Petrak B, Lisy J, Kraus J. Focal areas of high-signalintensity on brain T2-weighted magnetic resonance imaging scans are significant for the diagnosis of neurofibromatosis von Recklinghausen type 1. Pediatrics. 2008; 121(2): 147.
15. Никольский Ю.Е., Чехонацкая М.Л., Приезжева В.Н. и др. Возможности компьютерной и магнитно-резонансной томографии в диагностике неврином черепных нервов (обзор). Саратовский научно-медицинский журнал. 2012; 8(2): 499 – 501. [Nikolskiy YuE, Chekhonatskaya ML, Priezshzeva VN, et al. Features of computed tomography and magnetic resonance imaging in the diagnosis of cranial nerve neurinoma (review). Saratov Journal of Medical Scientific Research. 2012; 8(2): 499 – 501 (in Russ).]
16. Труфанов Г.Е. (ред.) Лучевая диагностика. М.: ГЭОТАР-Медиа; 2023: 484 с.
Авторы:
Малов Алексей Анатольевич, ассистент кафедры онкологии с курсом лучевой диагностики и лучевой терапии ФГБОУ ВО «Казанский государственный медицинский университет» Минздрава России, врач-рентгенолог отделения лучевой диагностики No 2
ГАУЗ «Детская республиканская клиническая больница Министерства здравоохранения Республики Татарстан», преподаватель кафедры радиологии, радиотерапии, радиационной гигиены и радиационной безопасности им. академиков А.С. Павлова и Ф.Г. Кроткова ФГБОУ ДПО «Российская медицинская академия непрерывного профессионального образования» Минздрава России;
Макарова Алина Сергеевна, ординатор ФГБОУ ВО «Казанский государственный медицинский университет» Минздрава России;
Портнова Екатерина Александровна, ординатор ФГБОУ ВО «Казанский государственный медицинский университет» Минздрава России;
Теги: компьютерная томография
234567 Описание для анонса:
234567 Начало активности (дата): 10.05.2026
234567 Кем создан (ID): 989
234567 Ключевые слова: нейрофиброматоз; компьютерная томография; магнитно-резонансная томография.
12354567899
Похожие статьи
Окситоцин улучшает работу мозга у детей с аутизмомРентген на дому 8 495 22 555 6 8
Что такое компьютерная томография?
Компьютерная томография в диагностике обструктивных болезней легких
Компьютерная томография высокого разрешения в диагностике хронической обструктивной болезни легких



