 03.09.2023
03.09.2023
Возможности хирургической коррекции деформаций позвоночника у пациентов с синдромом Ehlers-Danlos. Несистематический обзор
Синдром Элерса-Данло (Ehlers-Danlos Syndrome - EDS) - группа наследственных патологических состояний, вызванных различными дефектами метаболизма коллагена
ВВЕДЕНИЕ
Синдром Элерса-Данло (Ehlers-Danlos Syndrome - EDS) - группа наследственных патологических состояний, вызванных различными дефектами метаболизма коллагена.
Первое упоминание относится к 1682 году - J. van Meckeren [1] описал картину болезни у 23-летнего испанца, который был в состоянии подтянуть кожу от правой пекторальной области до левого уха, от подбородка до волосистой части головы и от области колена в сторону на 45 см. Первое детальное клиническое описание (юноша с вывихом в локтевом и тазобедренном суставах) принадлежит отечественному специалисту А. Черногорову (1891) [2]. Несколько позднее дерматологи датчанин E. Ehlers [3] и француз H. Danlos [4] опубликовали свои наблюдения, что позволило присвоить описанному синдрому их имена. Частота развития синдрома оценивается в границах от 1:5000 до 1:25000 рождений [5].
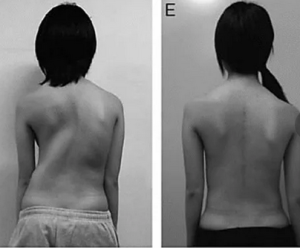
Наиболее яркими клиническими проявлениями являются гипермобильность суставов и чрезмерная растяжимость кожи. Даже легкие травмы вызывают расслоение кожных покровов с формированием обширных рубцов, истонченных по типу «папиросной бумаги». Стенки сосудов хрупкие, что приводит к повышенной кровоточивости. Развитие синдрома нередко осложняется патологией органа зрения, сердечнососудистой и желудочно-кишечной систем. Другим проявлением EDSявляется формирование плотных припухлостей, известных как моллюскообразные псевдоопухоли (особенно в зонах кожных рубцов), и сферической формы кальцификатов, пальпируемых подкожно в области предплечий и голеней [6]. В настоящее время методы молекулярной идентификации позволяют выделить 13 подтипов EDS[7].
Частота развития искривлений позвоночника у пациентов с EDS неизвестна, можно упомянуть лишь работу Beighton, Horan [6], которые выявили деформации различной степени выраженности у 23 больных из 100 обследованных с верифицированным диагнозом.
МАТЕРИАЛЫ И МЕТОДЫ
Поиск источников информации проводился в базах данных Scopus и Web of science, а также в пристатейных списках литературы. Критерий включения - результаты хирургической коррекции деформаций позвоночника у пациентов с EDS. Обзор основан на содержании 11 публикаций за 1990-2014 гг. В них содержатся результаты лечения 56 больных, половина - в виде отдельных наблюдений, половина - в виде описания клинических когорт пациентов от 7 до 9 случаев.
Тяжелые прогрессирующие деформации позвоночника у больных EDS требуют оперативного лечения, результаты которого представлены в сравнительно небольшом числе публикаций. Изучение глобальных баз данных позволило найти всего 11 работ [8-18]. Можно с определенной долей уверенности предполагать, что это - все статьи по обсуждаемой теме, тем более, что их авторы ссылаются только друг на друга. Обзорных работ нами обнаружено не было, при этом известно [19], что оперативное лечение синдромальных сколиозов (в том числе - при EDS) сопровождается развитием частых и тяжелых осложнений.
Цель - представить и проанализировать результаты хирургической коррекции тяжелых прогрессирующих деформаций позвоночника на почве синдрома Элерса-Данло.
РЕЗУЛЬТАТЫ
В вышеупомянутых статьях представлены результаты хирургического лечения 56 пациентов с EDS. Все эти пациенты, за одним исключением, подверглись одно- или двухэтапному вмешательству - коррекция различными типами металлоконструкций и дорсальный или вентро-дорсальный спондилодез. Лишь одна пациентка 6,5 лет на момент публикации [18] проходила этапное лечение с помощью инструментария VEPTR.
Анализ имеющегося в нашем распоряжении литературного материала дает возможность представить результаты хирургического лечения больных с EDS, проведенного в подавляющем большинстве случаев во второй декаде жизни пациента (табл. 1).
На ранних этапах развития патологии 27 пациентов из 56 [8, 10, 12, 15-17] получали консервативное лечение (различного типа корсеты, массаж, ЛФК и пр.), заметного эффекта не отмечено.
В 11 публикациях 1990-2014 годов представлены результаты оперативного лечения 56 пациентов. Анализ этого уникального материала несколько затруднен тем обстоятельством, что в трех работах [8, 15, 18] авторы анализировали усредненные результаты сравнительно больших групп больных (от 8 до 11 человек), а в остальных представлены более или менее подробные описания отдельных наблюдений (от одного до шести). Возраст пациентов на момент операции варьировал от трех до 20 лет, но в большинстве случаев приходился на период полового созревания, когда прогрессирование деформации ускоряется. Девушек среди оперированных больных было вдвое больше, чем юношей - 37 против 19. Тип EDS известен у 37 больных из 56: типы I и II - по одному случаю, тип III - 2, IV - 12, VI - 16, VII - 5 случаев. Величина сколиотической деформации в подавляющем большинстве случаев превышала 60-70°, достигая в целом ряде наблюдений крайних степеней - до 120-140°.
Предоперационная мобильность сколиотической деформации (тракция, bending-test) исследована всего в шести индивидуальных наблюдениях [9, 11, 14, 16]. В среднем у этих пациентов деформация уменьшалась с 80,3° до 49,0°, то есть, на 31,3° (24-40°) или 39 %. В группе B. Jasiewicz et al. (2010) мобильность грудных деформаций составила 22 %, поясничных - 27,2 %, Ю.И. Поздникина с соавт. (1990) - 15-20 %, М.В. Михайловского с соавт. (2014) - 28,2 %.
Техника оперативного вмешательства описана у 51 пациента, из которых 29 оперированы в один этап (коррекция дорсальным имплантатом, дорсальный спондилодез) и 22 - в два этапа (коррекции предшествовал вентральный доступ в объеме дискэктомии и межтелового спондилодеза). В качестве эндокорректоров авторы использовали дистракторы Harrington, инструментарий Luque, CDI и его аналоги, в отдельных случаях основному вмешательству предшествовала гало-тракция.
Определение величины достигнутой коррекции сколиотической деформации по литературным данным затруднено тем обстоятельством, что часть авторов представила отдельные наблюдения (не всегда сопровождая их величинами угла Кобба в до- и/или послеоперационном периодах), а другие сообщили усредненные результаты групп больных, состоящих из 8-11 пациентов. У 20 больных, данные по которым сообщены индивидуально [9-12, 14, 16, 17], сколиотическая деформация исправлена в среднем с 79,3° (36-125°) до 34,9° (4-77°) или на 44.4° (55,9 %). Данные когортных исследований показали следующие результаты: по данным Ю.И. Поздникина с соавт. (1990), коррекция у 8 пациентов составила 34,5° (50,6 %), B. Jasiewicz et al. (2010) у 11 пациентов - 30,2° (27,6 %), М.В. Михайловского с соавт. (2014) у 9 пациентов - 44,3° (47,4 %). Как явствует из представленной таблицы, объем достигнутой коррекции варьировал в широких пределах.
Таблица 1
Основные клинико-рентгенологические характеристики пациентов, включенных в обзор
|
Авторы, год, номер источника |
Кол-во больных всего |
Возраст на момент операции (лет) |
М:Ж |
Кол-во больных по типам синдрома |
Угол Кобба, ° |
Сроки наблюдения (лет) |
||
|
до операции |
после операции |
в конце периода наблюдения |
||||||
|
Поздникин с соавт., 1990 [8] |
8 |
14-16 |
1:7 |
5 (тип VI) |
68,2 (67-90) сколиоз |
33,7 |
3-5 (потеря коррекции) |
1,5-2 |
|
3 (тип VII) |
-80,5 (50-100) кифоз |
50,5 |
||||||
|
El-Shaker M., Watts H., 1991 [9] |
1 |
14 |
0:1 |
- |
125 |
67 |
- |
- |
|
McMaster et al., 1994 [10] |
5 |
11,8 (10,5-13,7) |
0:5 |
- |
95 |
41 |
- |
- |
|
115 |
75 |
- |
- |
|||||
|
100 |
73 |
74 |
4 |
|||||
|
75 |
15 |
16 |
1,5 |
|||||
|
68 |
22 |
38 |
1 |
|||||
|
Vogel et al., 1996 [11] |
4 |
9,6 (7-13) |
1:3 |
- |
115 |
53 (эндокорректор удален, неврология) |
86 |
- |
|
90 |
неврология |
- |
- |
|||||
|
Akpinar et al., 2003 [12] |
5 |
14 (8-20) |
0:5 |
5 (тип VI) |
90 |
|
35 |
6 |
|
45 |
18 |
min |
2.5 |
|||||
|
106 |
70 |
min |
2 |
|||||
|
70 (грудной лордоз) |
26 (грудной кифоз) |
- |
- |
|||||
|
45 |
10 |
min |
- |
|||||
|
Debnath, 2007 [13] |
1 |
20 |
1:0 |
1 (тип VI) |
95 |
95 |
- |
смерть |
|
Yang et al., 2009 [14] |
3 |
9,6 (7-13) |
2:1 |
1 (тип I) |
105 |
- |
28 |
5 |
|
1 (тип II) |
84 |
- |
40 |
3 |
||||
|
1 (тип III) |
82 |
32 |
32 |
2 |
||||
|
Jasiewicz et al., 2010 [15] |
11 |
13,8 (7-18) |
6:5 |
11 (тип IV) |
109,5 (83-142) |
79,3 (56-105) |
5,9 |
5,5 |
|
Yang Liu et al., 2011 [16] |
3 |
13,3 (13-14) |
0:3 |
3 (тип VI) |
78 |
15 |
16 |
5.8 |
|
36 |
8 |
10 |
6 |
|||||
|
50 |
10 |
12 |
4,5 |
|||||
|
Rabenhorst et al., 2012 [17] |
6 |
13,1 (3,2-18,5) |
3:3 |
2 (тип III) |
50 |
9 |
12 |
2 |
|
117 |
37 |
37 |
- |
|||||
|
2 (тип VI) |
98 |
77 |
76 |
8,5 |
||||
|
61 |
34 |
41 |
- |
|||||
|
2 (тип VII) |
63 |
29 |
38 |
9 |
||||
|
63 |
4 |
8 |
0,5 |
|||||
|
Михайловский с соавт., 2014 [18] |
9 |
12.5 (6,6-17,3) |
5:4 |
|
95,2 (30-143) |
50,9 (13-79) |
8,2 |
3 |
|
Всего больных |
56 |
|
19:37 |
|
|
|
|
|
(-) - нет информации, min - минимальная потеря коррекции
Послеоперационная потеря коррекции у 14 индивидуально представленных больных [10-12,14,16,17] составила 5,6° (0-33°) или 12,5 % от достигнутой у этих больных коррекции. В группах больных потеря коррекции была примерно на том же уровне: Ю.И. Поздникин с соавт. (1990) - 3-5°, B. Jasiewicz et al. (2010) - 5,9°, М.В. Михайловский с соавт. (2014) - 8,2°.
Деформация позвоночника в сагиттальной плоскости отмечена у большинства пациентов, но характер ее неоднозначен. В одних случаях ведущим компонентом описан кифосколиоз, в других - кифоз, формирующийся на стыке двух противоположно направленных сколи- отических дуг, который Y. Cotrel и J. Dubousset назвали гиперротационным [20]. Это обстоятельство снижает возможности анализа степени коррекции кифотическо- го компонента деформации. В группе Ю.И. Поздники- на с соавт. (1990) исходная величина кифоза составила 80,5° (50-100°) до операции и 50,5° - после нее. По данным B. Jasiewicz et al. (2010), коррекция кифоза была минимальной - с 89,1° (32-150°) до 79,5° (21-170°), а в дальнейшем увеличилась до 94,5°. В группе больных М.В. Михайловского с соавт. (2014) кифоз удалось корригировать с 93,7 до 53,9° (37,7 %), в дальнейшем отмечено прогрессирование на 5,7°. Среди индивидуально представленных наблюдений только пять дают возможность оценить степень коррекции кифоза: с 95 до 41° и с 55 до 24° [10], с 70 до 38° и с 40 до 5° [12] и с 95 до 24,5° [13].
Вопрос интраоперационной кровопотери у больных с EDS весьма актуален, учитывая характерное для этой патологии состояние сосудистой стенки и повышенную кровоточивость тканей. В шести из числа обсуждаемых работ (37 пациентов) содержится информация, позволяющая определить среднюю кровопотерю: M. McMaster et al. (1994) - 1243 мл, J. Yang et al. 2009) - 1050 мл, B. Jasiewicz et al. (2010) - 818 мл, Yang Liu et al. (2011) - 1833 мл, B. Rabenhorst et al. (2012) - 1730 мл, М.В. Михайловский с соавт. (2014) - 542 мл.
Глобальный фронтальный дисбаланс туловища исследован только двумя группами авторов. По данным B. Jasiewicz et al. (2010), до операции отклонение от центральной сакральной линии составило 17 мм, сразу после операции - 8,8, в конце периода наблюдения - 19,3 мм. В статье М.В. Михайловского с соавт. (2014) эти цифры составляют 28,3, 39,4 и 22 мм соответственно.
У 56 больных, описанных в 11 публикациях, констатировано в общей сложности 36 осложнений различной степени тяжести.
Неврологические осложнения. Самыми легкими из них были интраоперационное повреждение durae mater и нейропатия плечевого сплетения на фоне предоперационной галотракции, оба осложнения купированы без последствий. В одной работе описаны три случая развития тяжелой неврологической симптоматики [11] - нижняя параплегия с нарушением функции тазовых органов (в одном случае - после перевязки сегментарных сосудов в ходе вентрального спондилодеза). Металлоконструкции были удалены, но частичное восстановление функции спинного мозга отмечено только у двух пациентов.
Сосудистые осложнения были разнообразны: отрыв сегментарных сосудов, повреждение общих подвздошных вены и артерии (в ходе одного вентрального доступа), повреждение сегментарных артерий, брюшной аорты и наружной подвздошной артерии (в ходе одного вентрального доступа), отрыв сегментарных артерий, повреждение подвздошной артерии и вены, повреждение верхней ягодичной артерии при заборе трансплантата из гребня подвздошной кости. Все осложнения купированы без последствий. B. Rabenhorst et al. (2012) описали случай смертельного кровотечения в брюшную полость у 14-летней девочки в послеоперационном периоде (дорсальная коррекция инструментарием Luque-Galveston). Через три недели диагностировано массивное внутрибрюшное кровотечение, источником которого были множественные перитонеальные микроаневризмы.
Несколько особняком стоит тяжелейшее осложнение, которое может быть в равной степени отнесено как к сосудистым, так и неврологическим [13]. 20-летний пациент со сколиозом 95° был подвергнут двухэтапному вмешательству с интервалом в две недели - вентральный релиз и дорсальная коррекция деформации металлоконструкцией. Первый этап прошел без осложнений. Через 54 часа после второго этапа отмечены признаки патологии брюшной полости, диагностирован тромбоз ствола чревной (celiac) артерии в месте отхождения от аорты. Неотложная лапаротомия выявила разлитой перитонит, перфорацию стенки желудка, ишемию и некроз желчного пузыря, частичную ишемию печени, отсутствие кровотока в печеночной, левой желудочной и селезеночной артериях. Перфорация желудка ушита, желчный пузырь резецирован, эмбол чревной артерии удален. КТ-исследование показало некроз печени и селезенки. Повторная лапаротомия была выполнена в тот же день с гемигепатэктомией, спленэктомией. Через три недели после отключения от ИВЛ выявлено отсутствие движений в конечностях (ишемия спинного мозга с уровня С5-С6). Через 6 месяцев отмечен минимальный регресс неврологической симптоматики, через 10 месяцев - бронхопневмония и смерть от дыхательной недостаточности. Еще один летальный исход описан M. McMaster et al. - смерть наступила через пять лет после операции от сердечно-легочной недостаточности.
Осложнения, связанные с имплантатом, констатированы в 10 случаях - в шести из них потребовалась реоперация.
Другие осложнения - респираторный дистресс-синдром, гемопневмоторакс, гематома (5), формирование PJK (2), поверхностная инфекция (2), расхождение краев раны (2).
Результаты самооценки качества жизни пациентов по данным анкетирования содержатся только в одной публикации [18]. Через 6, 12 и 24 мес. после операции пациенты заполняли анкету SRS-24. По 4 доменам из 7 (боль, внешний вид после операции, функция после операции, общая активность) выявлена отчетливая положительная динамика, по трем (общий внешний вид, профессиональная активность, удовлетворенность результатами операции) - отрицательная динамика.
ОБСУЖДЕНИЕ
Синдром Элерса-Данло нередко приводит к развитию тяжелых прогрессирующих деформаций позвоночника, практически не поддающихся консервативному лечению.
Литературный материал, посвященный результатам хирургической коррекции этих деформаций, ограничен, но его анализ позволяет сделать определенные выводы.
1. В большинстве случаев отмечен высокий темп прогрессирования, часто деформации позвоночника могут достигать крайних степеней.
2. Деформация сохраняет достаточную мобильность вне зависимости от величины искривления.
3. Использование современных методов оперативной коррекции на протяжении второй декады жизни позволяют получить вполне удовлетворительный и стабильный результат, сравнимый с таковым при лечении идиопатических сколиозов подростков [21, 22]. Обращает на себя внимание то обстоятельство, что все пациенты, упомянутые в цитируемых нами публикациях, были оперированы в возрасте до 20 лет, и достигнутые результаты подтверждают правильность такого подхода.
4. Особенности основного патологического процесса (в первую очередь, уязвимость сосудистой стенки) являются причиной значительного количества тяжелых осложнений.
Описан ряд крайне тяжелых случаев с развитием массивных кровотечений, параплегий и даже летальных исходов, причем повреждения сосудов сопряжены с выполнением вентральных доступов, имевших целью обеспечить профилактику развития «феномена коленчатого вала» (crankshaft phenomena) [23]. Количество импланто-зависимых осложнений и патологии смежных уровней при EDS соответствует их частоте при лечении идиопатического сколиоза. Так, авторы констатировали развитие PJK всего в двух случаях, что труднообъяснимо, учитывая тот факт, что в основе EDS лежит тяжелая патология соединительной ткани.
5. Интраоперационная кровопотеря значительно превышала таковую при оперативной коррекции идиопатических сколиозов у подростков, даже при отсутствии осложнений.
Все эти обстоятельства привносят в проблему коррекции деформаций позвоночника при EDS дополнительные трудности, которые необходимо учитывать при планировании лечения. Доступный литературный материал весьма ограничен, что предопределяет необходимость новых исследований.
ЗАКЛЮЧЕНИЕ
Синдром Ehlers-Danlos встречается относительно редко, при этом хорошо известен клиницистам. Сопутствующие синдрому деформации позвоночника плохо поддаются консервативному лечению, часто достигают значительных величин и требуют оперативного вмешательства. Представленные в литературе немногочисленные данные свидетельствуют о том, что хирургическая коррекция эффективна, а достигнутые результаты стабильны.
В то же время количество наблюдений весьма ограниченно, а частота осложнений остается высокой. Системный анализ будет возможен по мере накопления данных, что подчеркивает актуальность мультицентровых работ с оценкой отдаленных результатов и их интегрального анализа.
СПИСОК ИСТОЧНИКОВ
1. Van Meekeren J. De dilatabilitate extraordinaria cutis [The extraordinary elasticity of the skin]. Observations Medico-chirurgicales. Amsterdam, 1682, chapter 32.
2. Tschernogobow A. Cutis laxa. Presentation at first meeting of Moscow Dermatologia and VenereologiaSociety. Mhft Prakt Derm. 1892;14:76-78.
3. Ehlers E. Cutis laxa, Niegung zu ha Haemorrhagien in der Haut, Lockerung mehrerer Artikulationen [Cutis laxa, tendency to haemorrhages in the skin, loosening of several articulations]. Dermatologische Zeitschrift. 1901;8:173-175. (in German)
4. Danlos H.A. Un cas de cutis laxa avec tumeurs por contusion chronique des coudes et des genoux (xanthoma juvenile pseudo-diabetique de MM. Hallopeau et Mace Lepinay) [A case of cutis laxa with chronic contusion tumors of the elbows and knees (pseudo-diabetic juvenile xanthoma of MM. Hallopeau and Mace de Lepinay)]. Bull Soc Franc Derm Syph. 1908;19: 70-72. (in French)
5. Germain DP. Ehlers-Danlos syndrome type IV. Orphanet J Rare Dis. 2007 Jul 19;2:32. doi: 10.1186/1750-1172-2-32
6. Beighton P, Horan F. Orthopaedic aspects of the Ehlers-Danlos syndrome. J Bone Joint Surg Br. 1969 Aug;51(3):444-453.
7. Malfait F, Francomano C, Byers P, et al. The 2017 international classification of the Ehlers-Danlos syndromes. Am J Med Genet C Semin Med Genet. 2017 Mar;175(1):8-26. doi: 10.1002/ajmg.c.31552
8. Поздникин Ю.И., Рыжаков Ю.П. Кифосколиотические деформации позвоночника у детей и подростков с синдромом Элерса-Данло и их лечение. Ортопедия, травматология и протезирование. 1990;(11):5-10.
9. el-Shaker M, Watts HG. Acute brachial plexus neuropathy secondary to halo-gravity traction in a patient with Ehlers-Danlos syndrome. Spine (Phila Pa 1976). 1991 Mar;16(3):385-386. doi: 10.1097/00007632-199103000-00029
10. McMaster MJ. Spinal deformity in Ehlers-Danlos syndrome. Five patients treated by spinal fusion. J Bone Joint Surg Br. 1994 Sep;76(5):773-777.
11. Vogel LC, Lubicky JP. Neurologic and vascular complications of scoliosis surgery in patients with Ehlers-Danlos syndrome. A case report. Spine (Phila Pa 1976). 1996 Nov 1;21(21):2508-2514. doi: 10.1097/00007632-199611010-00021
12. Akpinar S, Gogus A, Talu U, Hamzaoglu A, Dikici F. Surgical management of the spinal deformity in Ehlers-Danlos syndrome type VI. Eur Spine J. 2003 Apr;12(2):135-140. doi: 10.1007/s00586-002-0507-6
13. Debnath UK, Sharma H, Roberts D, Kumar N, Ahuja S. Coeliac axis thrombosis after surgical correction of spinal deformity in type VI Ehlers-Danlos syndrome: a case report and review of the literature. Spine (Phila Pa 1976). 2007 Aug 15;32(18):E528-E531. doi: 10.1097/BRS.0b013e31813162b3
14. Yang
JS, Sponseller PD, Yazici M, Johnston CE 2nd. Vascular complications from
anterior spine surgery in three patients with Ehlers-Danlos syndrome. Spine
(Phila Pa 1976). 2009 Feb 15;34(4):E153-E157.
15. Jasiewicz B, Potaczek T, Tesiorowski M, Lokas K. Spine deformities in patients with Ehlers-Danlos syndrome, type IV - late results of surgical treatment. Scoliosis. 2010 Nov 25;5:26. doi: 10.1186/1748-7161-5-26
16. Liu Y, Gao R, Zhou X, Yuan W. Posterior spinal fusion for scoliosis in Ehlers-Danlos syndrome, kyphoscoliosis type. Orthopedics. 2011 Jun 14;34(6):228. doi: 10.3928/01477447-20110427-28
17. Rabenhorst BM, Garg S, Herring JA. Posterior spinal fusion in patients with Ehlers-Danlos syndrome: a report of six cases. J Child Orthop. 2012 Jun;6(2):131-136. doi: 10.1007/s11832-012-0393-3
18. Михайловский М.В., Новиков В.В., Васюра А.С., Лебедева М.Н. Хирургическая коррекция деформаций позвоночника на почве синдрома Элерса-Данло. Хирургия позвоночника. 2014;(4):29-35.
19. Levy BJ, Schulz JF, Fornari ED, Wollowick AL. Complications associated with surgical repair of syndromic scoliosis. Scoliosis. 2015 Apr 23;10:14. doi: 10.1186/s13013-015-0035-x
20. Cotrel Y., Dubousset J. CD (Cotrel-Dubousset) Instrumentation in spine surgery: Principles, technicals, mistakes and traps. Montpellier, Sauramps medical, 1992. 159 p.
21. Asher M, Lai SM, Burton D, Manna B. Maintenance of trunk deformity correction following posterior instrumentation and arthrodesis for idiopathic scoliosis. Spine (Phila Pa 1976). 2004 Aug 15;29(16):1782-1788.
22. Bridwell KH, Hanson DS, Rhee JM, Lenke LG, Baldus C, Blanke K. Correction of thoracic adolescent idiopathic scoliosis with segmental hooks, rods, and Wisconsin wires posteriorly: it's bad and obsolete, correct? Spine (Phila Pa 1976). 2002 Sep 15;27(18):2059-2066. doi: 10.1097/00007632- 200209150-00018
23. Dubousset J, Herring JA, Shufflebarger H. The crankshaft phenomenon. J Pediatr Orthop. 1989 Sep-Oct;9(5):541-550. doi: 10.1097/01241398- 198909010-00008
Информация об авторах:
1. Михаил Витальевич Михайловский - доктор медицинских наук, профессор
2. Василий Александрович Суздалов - кандидат медицинских наук.
Теги: деформации позвоночника
234567 Начало активности (дата): 03.09.2023 22:31:00
234567 Кем создан (ID): 989
234567 Ключевые слова: Ehlers-Danlos Syndrome, деформации позвоночника, хирургическое лечение
12354567899
Похожие статьи
В Институте Склифосовского прошло апробацию новое российское устройство 3D-навигацииРентген на дому 8 495 22 555 6 8
«Синдромокомплекс» идиопатического сколиоза
Переходные пояснично-крестцовые позвонки у детей и подростков с травмой люмбального отдела позвоночника: частота диагностики и особенности клинической симптоматики
Оценка лейкоцитарных индексов у больных с ревизионным эндопротезированием тазобедренного сустава



