 06.09.2023
06.09.2023
Сравнение результатов оперативного и консервативного лечения нестабильности плечевого сустава после первичного вывиха плеча у пациентов старше 45 лет
Вопросы тактики диагностики и лечения пациентов средней и старшей возрастной групп после вывиха плеча в настоящий момент остаются открытыми, и хирургическое лечение активно обсуждается лишь в случаях хронической нестабильности ПС
ВВЕДЕНИЕ
Травматическому вывиху плеча подвержены люди всех возрастов, но чаще всего страдают люди, ведущие активный образ жизни [1, 2], поэтому встречаемость таких вывихов продолжает увеличиваться [3]. В то же время, до 64 %, по разным исследованиям, всех вывихов плеча происходит у пациентов старше 45 лет [2, 4, 5].
Вывих плеча может сопровождаться определенными характерным комплексом повреждений - переломом суставной впадины лопатки, импрессионным переломом головки плечевой кости (ПК), повреждением капсулы, связок и хрящевой губы сустава, повреждением вращательной манжеты плеча (ВМП), а также переломами проксимального отдела ПК [2, 6].
Несмотря на значительное количество исследований, посвященных этой теме [4, 7-10], определение повреждения, вносящего основной вклад в развитие нестабильности плечевого сустава (ПС), на сегодняшний момент остается затруднительным [6], что делает непростым выбор правильного алгоритма лечения и хирургической тактики ведения больных с вывихом плеча [11, 12].
Вопросы тактики диагностики и лечения пациентов средней и старшей возрастной групп с острой травмой в настоящий момент остаются открытыми, и хирургическое лечение активно обсуждается лишь в случаях хронической нестабильности ПС [13], в то время как именно консервативное лечение первичного вывиха плеча в большинстве случаев приводит к рецидивам нестабильности ПС и формированию выраженного стойкого болевого синдрома при имеющемся повреждении ВМП [14]. Традиционный подход к лечению вывиха плеча при помощи иммобилизации верхней конечности имеет значительные недостатки - высокий риск формирования хронической нестабильности ПС, риск стрессовой жировой дегенерации брюшка мышц ВМП, дегенерации поврежденных структур плеча, длительно сохраняющийся выраженный болевой синдром у пациентов средней и старшей возрастных групп, длительный период нетрудоспособности [4, 14, 16].
Молодые пациенты, испытывающие регулярные микротравмы плеча, молодые спортсмены бросковых видов спорта, а также спортсмены контактных видов спорта наиболее часто травмируют ВМП при высокоэнергетической травме [17]. Пациенты же средней и старшей возрастных групп, в силу происходящих дегенеративных возрастных изменений в сухожилиях ВМП, чаще повреждают её даже при низкоэнергетической бытовой травме [18]. В итоге, пропущенное повреждение ВМП приводит к ограничению функции ПС и обусловливает развитие хронического болевого синдрома и рецидивирующей нестабильности ПС, поэтому необходимо формирование алгоритма диагностики ее повреждения, а также рациональных способов хирургической коррекции [5, 17, 19-22].
Цель исследования: сравнить результаты консервативного и оперативного лечения пациентов средней и старшей возрастных групп после травматического вывиха плеча, сопровождающегося повреждением ВМП.
МАТЕРИАЛ И МЕТОДЫ
Исследование построено на проспективном анализе результатов обследования и лечения 114 пациентов с вывихом плеча в возрасте от 18 до 89 лет (средний возраст, SD 51,5 ± 18,4), обратившихся в период с 2015 по 2020 г. в травматолого-ортопедические стационары г. Москвы. Все пациенты выразили свое согласие на участие в исследовании и были согласны с предложенным планом лечения. Пациенты были включены в исследование после вправления вывиха плеча. Критериями невключения были признаки заболевания плечевого сустава до травмы, косвенные рентгенологические признаки повреждения ВМП, высокоэнергетическая травма, трудности при вправлении вывиха плеча, переломы проксимального отдела плечевой кости в момент травмы (кроме импрессионных переломов головки плечевой кости).
Для оценки характера и объема повреждений в ПС после вправления вывиха всем пациентам в течение одной недели после травмы была проведена магнитно-резонансная томография (МРТ). Повреждение ВМП было обнаружено у 43 пациентов старше 45 лет, которые были разделены на две группы - группа консервативного лечения и группа оперативного лечения. Первая группа включала в себя пострадавших, у которых основным методом лечения было консервативное лечение, во вторую группу включили пациентов, которым проводили оперативное вмешательство с последующим курсом восстановительного лечения, таким же, как в группе пациентов без оперативного лечения.
Всем пациентам предлагали оперативное лечение; при отказе от операции пациента включали в первую группу. Исключение из первой группы и включение во вторую группу было возможно только в течение первых 6 недель после вывиха. Таким образом, в группу для оперативного лечения включали пациентов без застарелых повреждений ВМП, которые отличаются большей долей неудач и осложнений при оперативном вмешательстве [21].
В группу консервативного лечения отобрано 19 пациентов из пациентов старшей возрастной группы с подтвержденным повреждением ВМП, 9 мужчин и 10 женщин (47,4 % и 52,6 % соответственно). Средний возраст пациентов составил 63,6 ± 11,9 года (от 45 до 88 лет), 95 %-й ДИ 58,28-68,98. Консервативное лечение заключалось в изначальной иммобилизации верхней конечности в течение трёх недель с последующим восстановлением активных движений.
В группу для оперативного лечения были включены 24 пациента, 15 мужчин и 9 женщин (62,5 % и 37,5 % соответственно), их средний возраст составил 59,6 ± 11,09 года (от 45 до 84 лет), 95 %-й ДИ 55,15-64,02. Оперативное вмешательство выполняли как при помощи методов оптической видеоаппаратуры (артроскопия), так и с использованием открытых методик. С учетом отсутствия разницы по исходам эндоскопических и открытых операций [23-26] метод вмешательства выбирался случайным образом. 15 (62,5 %) пациентов подвергли эндоскопическому вмешательству, а 9 (37,5 %) пациентов - открытой операции.
При эндоскопическом методе вмешательства на первом этапе выполняли диагностическую артроскопию, подробно осматривали элементы ПС и оценивали степень их повреждения. При отсутствии костных дефектов, значимо влияющих на биомеханику возникновения хронической нестабильности ПС, выполняли субакромиальную декомпрессию и визуализацию разрыва сухожилий ВМП, затем проводили рефиксацию ВМП при помощи якорных фиксаторов к анатомическому месту прикрепления сухожилий. Фиксацию, в зависимости от размеров повреждения и степени ретракции сухожилий (рис. 1), проводили при помощи как однорядного (62,5 % пациентов), так и двухрядного шва (37,5 % больных).
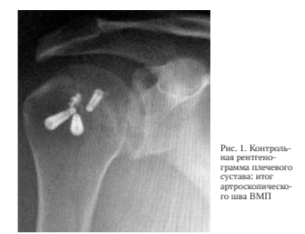
При открытом характере вмешательства, после визуальной и пальпаторной идентификации повреждений производили фиксацию сухожилий к большому бугорку ПК трансоссальным швом. Использовали стандартный трансдельтовидный передне-латеральный доступ с кожным разрезом длиной до 5-7 см параллельно волокнам дельтовидной мышцы. После прошивания через сухожилие нити натягивали и завязывали в положении отведения, достаточном для обеспечения хорошего контакта сухожилий с большим бугорком ПК.
В послеоперационном периоде пациенты проходили курс реабилитационных мероприятий, идентичный курсу консервативного лечения.
Через год после вывиха плеча в группе консервативного лечения и год после операции в группе оперативного лечения проводили клиническое обследование пациентов и их опрос при помощи специализированных функциональных шкал. Функциональное состояние ПС оценивали при помощи шкал оценки функции верхней конечности и ПС: UCLA (University of California Los Angeles), DASH (Disability of the Arm, Shoulder and Hand Outcome Measure), ASES (Shoulder assessment form American shoulder and elbow surgeons) [12, 16].
Основное внимание уделяли анализу данных, полученных именно при помощи опросников, потому что конечной целью работы является сравнение результатов лечения, которые в большей степени ощущаются самим пациентом.
Значения шкал для оценки функционального и клинического состояния верхней конечности при несоблюдении или при наличии тенденции к несоблюдению условий нормального распределения сравнивали при помощи U-критерия Манна-Уитни. При сравнении средних величин в нормально распределенных совокупностях количественных данных рассчитывали t-критерий Стьюдента. Для оценки соответствия нормальному распределению признака использовали критерий Шапиро-Уилка. Критическая статистическая значимость принята при значениях р < 0,05.
РЕЗУЛЬТАТЫ
Через год после эпизода вывиха плеча среди пациентов, которых лечили консервативно, полностью избивались от болевого синдрома в покое 5 (26,3 %), а 7 (36,8 %) отметили полное восстановление амплитуды движений в ПС. Полный объем движений в ПС и отсутствие болевого синдрома отметили 4 (21 %) пострадавших. При клиническом осмотре у 3-х (15,8 %) пациентов все тесты свидетельствовали об отсутствии патологии со стороны ВМП. У 14 (73,7 %) обследуемых при клиническом осмотре и проведении мануальных тестов сохранялся болевой синдром. Также в группе, которую лечили консервативно, у двух пациентов за год были эпизоды рецидивирующей нестабильности ПС (табл. 1).
При анализе результатов лечения через 12 месяцев после операции 16 (66,7 %) пациентов из группы оперативного лечения сообщили, что полностью избавились от болевого синдрома в покое, и 11 (45,8 %) пострадавших отметили полное восстановление амплитуды движений в ПС. При клиническом осмотре все тесты свидетельствовали об отсутствии патологии со стороны ВМП у 11 (45,8 %) пациентов. У 6-ти (31,6 %) обследуемых сохранялся незначительный болевой синдром при физикальном обследовании и проведении мануальных тестов. Рецидивов вывиха в этой группе не зафиксировано (табл. 1).
При сравнении исследуемых групп с помощью статистических методов выявлено, что в группе пациентов, которых лечили консервативно, Jobe тест, «lift- of^-тест, тест Наполеона и тест наружной ротации плеча были зафиксированы значимо чаще, чем в группе пациентов, которых лечили оперативно. По остальным характеристикам значимой разницы не обнаружено.
При оценке функционального состояния ПС по шкале UCLA из группы пациентов консервативного лечения у 8 (42,1 %) пострадавших результат лечения был определен как удовлетворительный, а у 11 (57,9 %) пациентов - как неудовлетворительный. Среди больных, перенесших оперативное вмешательство, у 18 75 %) - было отмечено удовлетворительное функциональное состояние верхней конечности, а у 6 (25 %) - неудовлетворительное. Средний показатель оценки функции верхней конечности по шкале UCLA в группе пациентов, которым проводили консервативное лечение, составил 24,9 ± 6,37 (95 %-й ДИ 22,03-27,76), а средний показатель в группе пациентов, которым проводили хирургическое лечение, - 29,04 ± 3,8 (95 %-й ДИ 27,53-30,56) балла (рис. 2).
Таблица 1
Сводная таблица итогов клинического осмотра пациентов через 12 месяцев
|
Характеристика |
Группа оперативного лечения, n = 24 |
Группа консервативного лечения, n = 19 |
||
|
положительный результат |
% |
положительный результат |
% |
|
|
Отсутствие болевого синдрома |
16 |
66,7 |
5 |
26,3 |
|
Полное восстановление амплитуды движений |
и |
45,8 |
7 |
36,8 |
|
Повторный вывих плеча |
0 |
0 |
2 |
10,5 |
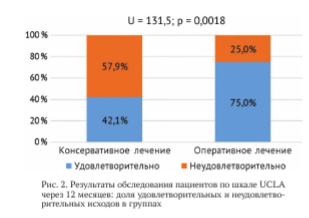
Наблюдаемое улучшение функциональных результатов, оцененное с помощью критерия Манна-Уитни, было статистически значимым (U = 131,5, р = 0,018).
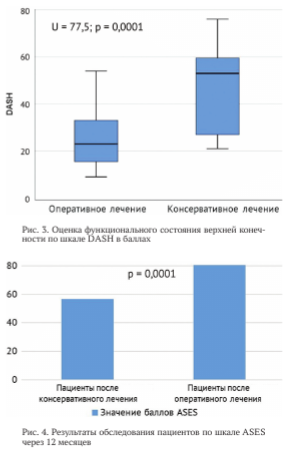
По шкале DASH в группе пациентов с изолированным консервативным лечением медиану определили в 53 балла с интерквартильным размахом от 27 до 59,5. В группе пациентов, которым восстанавливали ВМП оперативно, медиана составила 23 балла с интерквар- тильным размахом от 15,75 до 32,5 (рис. 3). Наблюдаемые различия функциональных значений по шкале DASH через год от травмы или оперативного вмешательства были статистически значимыми (U = 77,5, р = 0,0001).
При оценке функционального состояния пациентов, прошедших только консервативное лечение, по шкале ASES средний показатель составил 56,84 ± 15,7 (95 %-й ДИ 49,77-63,90), а у пациентов, которых лечили оперативно, - 80,6 ± 11,87 (95 %-й ДИ 75,83-85,33) балла (рис. 4). Парное сравнение групп позволило установить статистически значимо лучшие показатели состояния ПС у пациентов после проведенного оперативного восстановления ВМП (р = 0,0001).
ОБСУЖДЕНИЕ
Несмотря на наличие данных литературы о повреждениях ВМП при вывихах плеча, в повседневной практике до сих пор не уделяется достаточного внимания данному повреждению [27, 28]. Стоит отметить, что традиционное для нашей страны лечение таких пострадавших включает иммобилизацию в течение 4-6 недель [5, 28], несмотря на то, что многочисленные публикации показали, что традиционный срок иммобилизации для уже измененной дегенеративно-дистрофическими процессами ВМП может привести к значительному смещению сухожилий проксимально и к увеличению степени дегенерации [5]. Более того, после прекращения иммобилизации эти пациенты проходят неоднократные, но часто безрезультативные курсы лечебной физкультуры [28]. В итоге - за период иммобилизации и реабилитации развивается выраженная жировая дегенерация мышц, приводящая к дополнительному повреждению структур ПС за счет отсутствия центрации головки ПК [27, 28]. При отрыве сухожилий в поврежденных мышцах ВМП происходит контракция мышечных волокон, которая, в свою очередь, приводит к проксимальному смещению сухожилий. Все эти процессы приводят к дальнейшим значительным дегенеративно-дистрофическим изменениям сухожилий и, как следствие, значительно снижают успех оперативного лечения повреждений ВМП [19]. Во время операции возникают проблемы с фиксацией сухожилия к анатомическому месту прикрепления, трудности с прошиванием сухожилия, обусловленные прорезыванием нитей, и формирование несостоятельной рубцовой ткани в месте фиксации в послеоперационном периоде. Таким образом, своевременная ранняя диагностика повреждения ВМП способствует определению патогенетически обоснованной оптимальной клинической стратегии.
Результаты настоящего исследования сопоставимы с данными мировой литературы. Так, повреждение ВМП у людей старше 45 лет зафиксировано у 64 % пациентов [5].
Среди пациентов, пролеченных оперативно, полностью избавились от болевого синдрома 66,7 %, в то время как в группе консервативного лечения только 26,3 %. Эпизод рецидива нестабильности зафиксирован только среди пациентов консервативной группы, в то время как среди пациентов, которых лечили оперативно, рецидивов нестабильности ПС не обнаружено.
При попарном сравнении функционального состояния ПС, оцененного по шкалам UCLA, DASH, ASES через 12 месяцев с момента травмы или выполнения операции, результаты лечения пациентов хирургическими методами оказались выше, чем при консервативном лечении.
ЗАКЛЮЧЕНИЕ
Результаты хирургического лечения пациентов старше 45 лет после вывиха плеча с повреждением вращательной манжеты значимо лучше, чем результаты консервативного лечения. Следовательно, тактика обследования и лечения данных пациентов в первую очередь должна быть нацелена на раннее выявление повреждений сухожилий ВМП и раннее хирургическое восстановление, что позволит значительно уменьшить число осложнений и улучшить исходы лечения пациентов с травматическим вывихом плеча.
СПИСОК ИСТОЧНИКОВ
1. Длясин Н.Г. Современные методы лечения привычного вывиха плеча (обзор литературы) // Саратовский научно-медицинский журнал. 2010. Т. 6, № 3. C. 687-692.
2. Использование рентгенологических критериев проксимальной миграции головки плечевой кости после вывиха плеча для определения повреждения вращательной манжеты плеча / А.П. Степанченко, Г.В. Федорук, А.А. Маковский, В.Э. Дубров, Р.В. Зайцев, В.Е. Синицын // Вестник рентгенологии и радиологии. 2019. Т. 100, № 2. С. 97-103.
3. Федорук Г.В., Кругов Г.М., Тютюнов Н.Н. Вывих в плечевом суставе - отдаленные результаты // Сборник материалов Третьего конгресса российского артроскопического общества. М., 1999. С. 79-80.
4. Shoulder dislocation in patients older than 60 years of age / J.M. Rapariz., S. Martin-Martin., A. Pareja-Bezares, J. Ortega-Klein // Int. J. Shoulder Surg. 2010. Vol. 4, No 4. P. 88-92. DOI: 10.4103/0973-6042.79792.
5. Shoulder instability and related rotator cuff tears: arthroscopic findings and treatment in patients aged 40 to 60 years / G. Porcellini, P. Paladini, F. Campi, M. Paganelli // Arthroscopy. 2006. Vol. 22, No 3. P. 270-276. DOI: 10.1016/j.arthro.2005.12.015.
6. Магнитно-резонансная томография в диагностике повреждений мягкотканных структур плечевого сустава / Е.Н. Гончаров, А.М. Акимки- на, И.А. Знаменский, С.М. Чибисов, И.В. Лисаченко, Е.А. Юматова // Фундаментальные исследования. 2012. № 7-1. C. 76-79.
7. Dumont G.D., Russell R.D., Robertson W.J. Anterior shoulder instability: a review of pathoanatomy, diagnosis and treatment // Curr. Rev. Musculoskelet. Med. 2011. Vol. 4, No 4. P. 200-207. DOI: 10.1007/s12178-011-9092-9.
8. Zarins B., McMahon M.S., Rowe C.R. Diagnosis and treatment of traumatic anterior instability of the shoulder // Clin. Orthop. Relat. Res. 1993. No 291. P. 75-84.
9. Neviaser R.J., Neviaser T.J., Neviaser J.S. Anterior dislocation of the shoulder and rotator cuff rupture // Clin. Orthop. Relat. Res. 1993. No 291. P. 103-106.
10. Management of acute anterior shoulder dislocation / B. Dala-Ali, M. Penna, J. McConnell, I. Vanhegan, C. Cobiella // Br. J. Sports Med. 2014. Vol. 48, No 16. Р. 1209-1215. DOI: 10.1136/bjsports-2012-091300.
11. Location of the glenoid defect in shoulders with recurrent anterior dislocation / H. Saito, E. Itoi, H. Sugaya, H. Minagawa, N. Yamamoto, Y. Tuoheti // Am. J. Sports Med. 2005. Vol. 33, No 6. P. 889-893. DOI: 10.1177/0363546504271521.
12. Effectiveness of physical therapy in treating atraumatic full-thickness rotator cuff tears: a multicenter prospective cohort study / J.E. Kuhn, W.R. Dunn, R. Sanders, O. An, K.M. Baumgarten, J.Y. Bishop, R.H. Brophy, J.L. Carey, B.G. Holloway, G.L. Jones, C.B. Ma, R.G. Marx, E.C. McCarty, S.K. Poddar, M.V. Smith, E.E. Spencer, A.F. Vidal, B.R. Wolf, R.W. Wright; MOON Shoulder Group // J. Shoulder Elbow Surg. 2013. Vol. 22, No 10. P. 1371-1379.
13. Столбиков С.А., Лебедев А.А., Козлов Е.С. Сравнительный опыт хирургического лечения пациентов с привычным вывихом плеча // Уральский медицинский журнал. 2019. № 8. С. 59-61.
14. Мироманов А.М., Мироманов М.М., Борзунов Д.Ю. Современные аспекты развития и лечения хронической нестабильности плечевого сустава (обзор литературы) // Забайкальский медицинский вестник. 2018. № 4. С. 123-132.
15. Magnetic resonance imaging analysis of rotator cuff tear after shoulder dislocation in a patient older than 40 years / J.H. Kim, J.W. Park, S.Y. Heo, Y.M. Noh // Clin. Shoulder Elb. 2020. Vol. 23, No 3. P. 144-151.
16. Rotator cuff degeneration: etiology and pathogenesis / S.J. Nho, H. Yadav, M.K. Shindle, J.D. MacGillivray // Am. J. Sports Med. 2008. Vol. 36, No 5. P. 987-993. DOI: 10.1177/0363546508317344.
17. Glenohumeral instability and rotator cuff tear / G. Porcellini, F. Caranzano, F. Campi, A. Pellegrini, P. Paladini // Sports Med. Arthrosc. Rev. 2011. Vol. 19, No 4. P. 395-400. DOI: 10.1097/JSA.0b013e31820d583b.
18. Verletzungsmuster bei der Schulterluxation des alteren Patienten / M. Loew, M. Thomsen, M. Rickert, H.G. Simank // Unfallchirurg. 2001. Vol. 104, No 2. P. 115-118. DOI: 10.1007/s001130050700.
19. Fatty infiltration is a prognostic marker of muscle function after rotator cuff tear / A.P.Valencia, J.K. Lai, S.R. Iyer, K.L. Mistretta, E.E. Spangenburg, D.L. Davis, R.M. Lovering, M.N. Gilotra // Am. J. Sports Med. 2018. Vol. 46, No 9. P. 2161-2169. DOI: 10.1177/0363546518769267.
20. Proximal humeral migration in shoulders with symptomatic and asymptomatic rotator cuff tears / J.D. Keener, A.S. Wei, H.M. Kim, K. Steger-May, K. Yamaguchi // J. Bone Joint Surg. Am. 2009. Vol. 91, No 6. P. 1405-1413. DOI: 10.2106/JBJS.H.00854.
21. Gombera M.M., Sekiya J.K. Rotator cuff tear and glenohumeral instability: a systematic review // Clin. Orthop. Relat. Res. 2014. Vol. 472, No 8. P. 2448-2456. DOI: 10.1007/s11999-013-3290-2.
22. Dynamic glenohumeral stability provided by the rotator cuff muscles in the mid-range and end-range of motion. A study in cadavera / S.B. Lee, K.J. Kim, S.W. O'Driscoll, B.F. Morrey, K.N. An // J. Bone Joint Surg. Am. 2000. Vol. 82, No 6. P. 849-857. DOI: 10.2106/00004623-200006000-00012.
23. Baker C.L., Liu S.H. Comparison of open and arthroscopically assisted rotator cuff repairs // Am. J. Sports Med. 1995. Vol. 23, No 1. P. 99-104. DOI: 10.1177/036354659502300117.
24. Arthroscopic versus mini-open rotator cuff repair: a comparison of clinical outcomes and patient satisfaction / T. Youm, D.H. Murray, E.N. Kubiak, A.S. Rokito, J.D. Zuckerman // J. Shoulder Elbow Surg. 2005. Vol. 14, No 5. Р. 455-459.
25. Ide J., Maeda S., Takagi K. A comparison of arthroscopic and open rotator cuff repair // Arthroscopy. 2005. Vol. 21, No 9. Р. 1090-1098. DOI: 10.1016/j.arthro.2005.05.010.
26. Buess E., Steuber K.U., Waibl B. Open versus arthroscopic rotator cuff repair: a comparative view of 96 cases // Arthroscopy. 2005. Vol. 21, No 5. P. 597-604. DOI: 10.1016/j.arthro.2005.01.002.
27. Gumina S., Postacchini F. Anterior dislocation of the shoulder in elderly patients // J. Bone Joint Surg. Br. 1997. Vol. 79, No 4. P. 540-543. DOI: 10.1302/0301-620x.79b4.7497.
28. Murthi A.M., Ramirez M.A. Shoulder dislocation in the older patient // J. Am. Acad. Orthop. Surg. 2012. Vol. 20, No 10. P. 615-622. DOI: 10.5435/ JAAOS-20-10-615.
Информация об авторах:
1. Алексей Андреевич Маковский
2. Руслан Валерьевич Зайцев - кандидат медицинских наук, доцент
3. Вадим Эрикович Дубров - доктор медицинских наук, профессор
Теги: вывих плеча
234567 Начало активности (дата): 06.09.2023 10:57:00
234567 Кем создан (ID): 989
234567 Ключевые слова: вывих плеча, нестабильность плечевого сустава, повреждение вращательной манжеты плеча
12354567899
Похожие статьи
Возможности хирургической коррекции деформаций позвоночника у пациентов с синдромом Ehlers-Danlos. Несистематический обзорРентген на дому 8 495 22 555 6 8
Способ моделирования хронического травматического остеомиелита
Остеопороз в ракурсе оказания профильной травматолого-ортопедической помощи при низкоэнергетических переломах проксимального отдела бедренной кости
Цифровое моделирование критических состояний эндопротезирования пястно-фалангового сустава



