 11.10.2024
11.10.2024
Кишечная и нутритивная недостаточноть при осложненной травме шейного отдела позвоночника
Клинические, эндоскопические, лабораторные, фоноэнтерографические параллели у пациентов с позвоночно-спинномозговой травмой шейного отдела позвоночника демонстрируют, что наиболее критическими для состояния желудочно-кишечного тракта и показателей белкового профиля являются именно 7-10-е сутки после травмы.
В структуре закрытой травмы доля травмы позвоночника составляет 3-5 %, а среди повреждений опорно-двигательного аппарата — 5,5-17,8 %. При этом осложненные переломы позвоночника встречаются от 11 до 53 случаев на один миллион [1-5]. В последние годы отмечается увеличение количества случаев позвоночно-спинномозговой травмы (ПСМТ), обусловленное автодорожными происшествиями (50 % всех ПСМТ), 20 % приходится на травмы, полученные в результате падения с высоты, 15-20 % — бытовые, 10-15 % — спортивные травмы [5-7].В структуре травмы позвоночника переломы на уровне шейного отдела составляют 20-30 %, из которых 10-30 % сопровождаются повреждением спинного мозга [8-11].
В результате травмы спинного мозга происходит рефлекторная депрессия ниже уровня повреждения из-за прерывания потока нисходящей возбуждающей импульсации, что клинически проявляется развитием нейрогенного шока и приводит к нарушению функционирования жизненно важных систем организма, таких как дыхательная, сосудодвигательная, мочевыделительная, система гемостаза, иммунная, пищеварительная [12, 13].
Атония кишечника развивается сразу после травмы и может продолжаться от нескольких дней до 2-4 недель, что часто приводит к транслокации микробной флоры в результате нарушения кишечного барьера [14-16].
Развившийся на фоне атонии кишечника парез усугубляет течение дыхательной недостаточности, увеличивает риск развития инфекционных осложнений, формирует своеобразный порочный круг в патогенезе развития полиорганной недостаточности при осложненной травме шейного отдела позвоночника (ШОП).
На фоне пареза, при котором нарушена моторно-эвакуаторная функция желудочно-кишечного тракта (МЭФ ЖКТ), необходимо максимально раннее начало проведения нутритивной поддержки, так как энергетические и белковые потери пациента увеличиваются вследствие травмы [17].
Целью ранней нутритивной поддержки с метаболической направленностью является сохранение клеток кишечника. Глутамин служит пластическим и энергетическим субстратом для всех быстрорастущих клеток организма — энтероцитов, лимфоцитов, макрофагов [8].
Ding L.A. и Li J.S. в 2003 г. и другие исследователи позже доказали, что глутамин является важным компонентом для поддержания структуры и функции слизистой ЖКТ, повреждение которой снижает барьерную функцию и, увеличивая транслокацию бактерий и токсинов в кровоток, приводит к развитию сепсиса и полиорганной недостаточности [4, 18-20].
Питание энтероцитов и колоно- цитов во многом зависит от поступления питательных веществ из просвета кишечника. Отсутствие такого источника при голодании ведет к атрофии и быстрому снижению функции слизистой оболочки кишечной стенки [21].
Морфологические и функциональные изменения обратимы в условиях энтерального питания. Поэтому наряду с хирургическим лечением и поддержанием функционирования жизненно важных систем организма приоритетную значимость приобретает своевременная профилактика, ранняя диагностика и лечение кишечной и нутритивной недостаточности.
Цель исследования — дать оценку кишечной и нутритивной недостаточности при осложненной травме шейного отдела позвоночника.
МАТЕРИАЛЫ И МЕТОДЫ
В исследование включено 38 пациентов c осложненной травмой ШОП.
Критерии исключения: постреанимационная болезнь, аспирация желудочным содержимым, легочное кровотечение, неврологический дефицит ASIA B, С и D.
Возраст пациентов составил ± 13,5 года. Все пациенты были мужского пола, с тяжелыми повреждениями спинного мозга по классификации American Spinal Injury Association (Американской ассоциации спинальной травмы) ASIA А. Время с момента получения травмы до операции составило ± 5,8 ч. Всем пациентам при поступлении в стационар проводилось комплексное предоперационное обследование с обязательным применением высокотехнологичных методов лучевой диагностики (МСКТ и МРТ) и оценки по шкалам SOFA и APACHE II. В предоперационном периоде интенсивная терапия была направлена на лечение травматического и спинального шока, на профилактику дыхательной, сердечно-сосудистой, кишечной недостаточности, диагностику скрытых источников кровотечения. Всем пациентам проводилась оценка нутритивного статуса. После хирургического лечения в объеме декомпрессии спинного мозга и стабилизации травмированного сегмента позвоночника данные пациенты нуждаются в наблюдении и интенсивной терапии в условиях ОРИТ.
Для обеспечения энергетической потребности с 1-х суток начинали смешанное питание. Объем вводимых энтеральных и парентеральных смесей питания зависел от функционального состояния ЖКТ. Для определения белково-энергетической недостаточности применялись лабораторные методы исследования общего белка и альбумина. Потребность в нутриентах и энергии определяли с помощью метода непрямой калориметрии (метаболограф CCM Express).
По степени выраженности клиники пареза кишечника определяли динамику течения кишечной недостаточности по шкале, используемой в ОРИТ [16].
Для объективизации оценки ау- скультационного звука при парезе кишечника, количественного и частотного анализа использовали компьютерные программы с записью фоноэнтерограмм в режиме реального времени (КФЭГ) с помощью экспериментальной модели фоноэнтерографа, созданной на базе кафедры электронных приборов НГТУ. Звук с помощью данного устройства записывался с частотой дискретизации 8 кГц и разрядностью 16 бит, в одноканальном режиме. Фильтр низких частот был настроен на 1200 Гц, чем подавляются звуки легких и нежелательные шумы. Шумы сердца, основная мощность которых приходится на более низкий диапазон частот, чем кишечные, можно устранить с помощью программных средств. Полученный сигнал передавался на персональный компьютер, где производился анализ звуковых сигналов — кишечных шумов. Для вывода на экран фоноэнтерограммы использовалось программное обеспечение Audacity 2.1.2. Графическое изображение кишечных шумов позволяло диагностировать изменение их частоты. Электронный стетоскоп (головка стетоскопа) устанавливался выше пупка на 7-8 см, в эпигастральной области под мечевидным отростком. Запись производилась в течение 30 минут на голодный желудок и через30 минут после приема пищи (си- пинг, зонд) в течение 30-60 минут.
Анализировали данные, полученные при ФГДС. Для измерения внутрибрюшного давления использовали систему Unometer™Abdo- Pressure™.
Статистическая обработка результатов исследования проводилась с вычислением среднего арифметического (М), ошибки среднеарифметического значения (т) и представлялась в виде М ± т. Оценка статистической взаимосвязи проводилась с использованием софта IBM SPSS Statistika v25.0 путем расчета коэффициентов корреляции непараметрических методов Спирмена и Кендалла.
Проведенное исследование соответствует стандартам, изложенным в Хельсинкской декларации Всемирной медицинской ассоциации «Этические принципы проведения научных медицинских исследований с участием человека» и Правилам клинической практики в Российской Федерации. Информированное согласие пациентов на обработку своих персональных данных получено (протокол заседания комитета по биомедицинской этике ФГБУ «ННИИТО им. Я.Л. Цивьяна» Минздрава России № 035/18 от 01.06.2018 г.).
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ
Средний возраст больных с повреждением типа ASIA А составил 34,3 ± 13,6 года. Все больные мужского пола. Тяжесть состояния пациентов после травмы по шкале APACHE II в среднем 10 баллов, по шкале SOFA — 3 балла.
Пациентам в 96 % случаев выполнялось оперативное вмешательство по экстренным показаниям в течение 8,2 ± 5,8 часа после травмы. Хирургическое лечение было выполнено в объеме декомпрессии спинного мозга, стабилизации поврежденного отдела позвоночника.
Лечение было направлено на профилактику и коррекцию полиорганной недостаточности, так как тяжесть состояния больных с первых суток определялась грубым неврологическим дефицитом, сердечно-сосудистой недостаточностью, дыхательной недостаточностью центрального генеза вследствие пареза дыхательной мускулатуры и нарушения дренажной функции легких из-за слабости кашлевого толчка, нарушением МЭФ ЖКТ.
Назогастральный зонд устанавливался всем больным при поступлении. Для оценки моторно-эва- куаторной функции ЖКТ в режиме реального времени применялся метод КФЭГ. Степень выраженности пареза ЖКТ оценивалась в баллах, динамика развития пареза кишечника представлена в таблице. Направленность динамики пареза ЖКТ указывает, что пиковые клинические проявления пареза были констатированы на 7-10-е сутки.
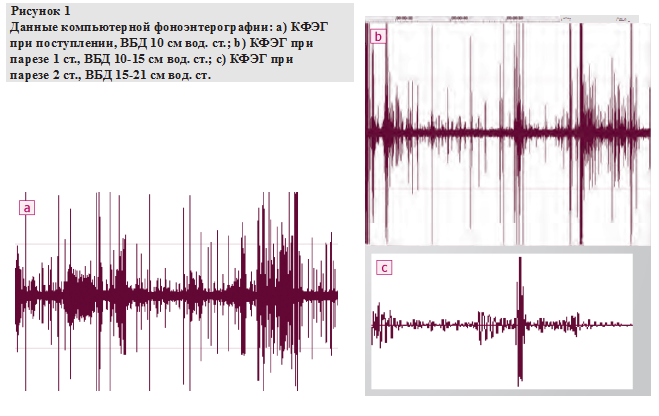
На КФЭГ отчетливо прослеживается тенденция к уменьшению частоты и величины интенсивности и амплитуды кишечного шума в зависимости от стадии пареза. Данные КФЭГ представлены на рисунке 1 (a, b, c).
Парез ЖКТ в 37 % случаев определяли в первые сутки. К 7-10-м суткам у 33 % пациентов формировался парез ЖКТ 1 степени (вариант КФЭГ представлен на рисунке 1b) и у 10 % больных 2 степени (вариант КФЭГ на рисунке 1c). На графических изображениях кишечных шумов информативно, в режиме реального времени диагностировано угнетение моторики — снижении амплитуды и частоты кишечных шумов. Констатировано, что к 20-м суткам у 23 % пациентов сохранялись нарушения МЭФ ЖКТ, проявляющиеся различными степенями пареза ЖКТ. Максимальная выраженность пареза ЖКТ отмечалась на 7-10-е сутки. Выраженность пареза ЖКТ четко коррелировала с показателями внутрибрюшного давления (ВБД). Максимальные цифры ВБД были отмечены на 7-10-е сутки и в среднем составили 20 ± 3 см вод. ст. Значимая прямая корреляционная зависимость установлена между степенями пареза ЖКТ и ВБД при r = 0,9 на 7-е сутки.
Для профилактики и лечения кишечной недостаточности выполнялась установка назогастрального зонда, вводились лекарственные средства (гастрокинетики и прокинетики, антипаретическая терапия ингибиторами антихолинестеразы), физиотерапевтические процедуры (электростимуляция кишечника), очищение кишечника при помощи гипертонических клизм до 3-4 раз в сутки по показаниям с установкой газоотводной трубки при выраженном вздутии живота. Для профилактики стрессовых язв назначали гастропротекторную терапию ингибиторами протоновой помпы.
C первых суток (через 2-4 часа после операции) через зонд проводилось раннее энтеральное питание (РЭП) методом постоянной инфузии 10-20 мл/час с последующим расчетным увеличением скорости введения на 10-21-е сутки с последующим переходом на полное энтеральное питание в объеме 2000-2400 мл в сутки.
Для проведения РЭП вначале использовались метаболические смеси с повышенным содержанием глутамина, затем вводились полуэлементные смеси, с последующим включением смесей, обогащенных пищевыми волокнами типа Файбер. Проведение зондового питания осуществлялось при помощи шприцевых насосов в постоянном круглосуточном режиме с периодическим определением остаточного объема.
Проведение РЭП для сохранения клеток кишечника было одной из главных задач интенсивной терапии критического состояния. Второй задачей, которую было нужно решить, было восполнение энергетического и белкового дефицита.
При недостаточном восполнении белково-энергетических потребностей организма РЭП дополняли парентеральными смесями «три-в- одном» с добавлением парентеральных форм глутамина (из расчета 0,3-0,4 г/кг) и фармаконутриентов (комплекс жиро- и водорастворимых витаминов, минералов). Смеси для парентерального питания (ПП) вводили внутривенно в непрерывном режиме линейными дозаторами, под непременным контролем уровня гликемии. Концентрацию глюкозы крови поддерживали на уровне 6-10 ммоль/л.
По данным проанализированных историй болезни, в первые сутки нахождения в отделении интенсивной терапии больные получали в среднем 1,4 ± 0,63 грамма белка на килограмм, причем 85 % полученного белка поступило за счет парентерального питания. На 7-е сутки количество вводимого белка увеличивалось до 1,9 ± 0,6 грамма белка на килограмм массы тела с преобладанием доли парентерального питания — 79 %, с переходом на полуэлементные смеси типа Пептисорб и возможностью увеличения доли энтерального питания к 10-15-м суткам — до 50-60 %. Перевод на гиперкалорические смеси с волокнами и начало сиппинга констатированы к 16-20-м суткам. Высокий уровень значимости между парезом ЖКТ и белковым профилем с прямой отрицательной корреляцией выявлен г = -0,85 — на 7-е сутки (общий белок), г = -0,82 — на 10-е сутки (альбумин).
Величина основного обмена (ОО), вычисленная по уравнению Харрисона — Бенедикта, составляла 1841,2 ± 199,6 ккал. На 7-10-е сутки после травмы показатели ОО, полученные при измерении методом непрямой калориметрии, были выше на 30-50 % (2393,3-2761,0 ккал/сут.), чем величина, вычисленная по формуле Харрисона — Бенедикта. Дыхательный коэффициент (RQ) в пер - вые сутки после травмы и операции — 0,65 ± 0,01, на 7-10-е сутки составил 0,9 ± 0,09. Значения RQ свидетельствуют, что окисление и получение энергии в первые сутки после травмы и операции осуществляется за счет жиров. Показатели RQ на 7-10-е сутки указывают, что окисление и получение энергии осуществляется за счет белков.
Эрозивные изменения слизистой желудка и двенадцатиперстной кишки выявлены в первые сутки при ФГДС у 50 % больных.
Эрозивный гастродуоденит сохранялся также на 3-и, 7-е и 10-е сутки по данным повторных ФГДС. Регресс эрозивных поражений наступал у 30 % пациентов только к 20-м суткам, что соответствовало эндоскопической картине поверхностного гастродуоденита. На протяжении всего времени наблюдения ни у одного пациента в анализируемой группе исследования клинических и эндоскопических признаков желудочных, кишечных кровотечений, перфораций не было отмечено.
Количественная оценка нутритивной поддержки проводилась по уровню общего белка и альбумина, показателей азотистого баланс при определении основного обмена методом непрямой калориметрии и параллельным вычислением по формуле Харрисона-Бенедикта. Общая направленность и специфика изменения показателей общего белка и альбумина представлена на рисунках 2, 3. Обращает на себя внимание максимальное снижение показателей на 3-7-е сутки пребывания в ОРИТ с последующим ростом к 15-20-м суткам, однако, не достигающим исходных значений даже к 20-м суткам.
Уровень показателей альбумина резко уменьшался на протяжении первых 15 суток нахождения в отделении интенсивной терапии. Положительная динамика направленности уровня альбумина отмечалась только после 15-х суток с момента травмы, что объясняется выраженным гиперкатаболизмом и гиперметаболизмом (рис. 2, 3). Показатели азотистого баланса были отрицательными на протяжении всего времени пребывания в ОРИТ (рис. 4).
Динамика направленности показателей азотистого баланса, рассчитанного по уровню экскреции азота мочевины, также подтверждает максимальные цифры потери белка на 7-10-е сутки после полученной травмы.
Больные с неврологическим дефицитом и повреждением спинного мозга типа ASIA А находились в ОРИТ в среднем 30,84 ± 9,9 суток.
ЗАКЛЮЧЕНИЕ
Клинические, эндоскопические, лабораторные, фоноэнтерографические параллели при ПСМТ ШОП демонстрируют, что 7-10-е сутки после травмы являются критическими для состояния ЖКТ и показателей белкового профиля.
Поэтому профилактика, диагностика и лечение кишечной и нутритивной недостаточности являются одними из приоритетных направлений интенсивной терапии при ПСМТ.
ЛИТЕРАТУРА
2. Yarkony G, Chen D. Rehabilitation of patients with spinal cord injuries. In: Physical medicine and rehabilitation /Ed. by R. Braddom. W.B. Saunders Company, 1996. P. 1149-1179.
3. Tatar CH, Benzel EC. Contemporary management of spinal cord injury: from impact to rehabilitation. AANS. 2001; (1): 15-33.
4. Lee BB, Cripps RA, Fitzharris M, Wing PC. The global map for traumatic spinal cord injury epidemiology: update 2011, global incidence rate Spinal cord. 2014; 52(2): 110-116.
5. Singh A, Tetreault L, Kalsi-Ryan S, Nouri A, Fehlings MG. Global prevalence and incidence of traumatic spinal cord injury. Clin epidemiol. 2014; (6): 309-331.
6. Simonova IA, Kondakov EN. Organizational aspect of specialized medical care for patients with spine and spinal cord injury in a large city. Neurosurgery, 2001; (4): 59-62. Russian (Симонова И.А., Кондаков Е.Н. Организационный аспект специализированной медицинской помощи больным с позвоночно-спинномозговой травмой в условиях крупного города //Нейрохирургия. 2001. № 4. C. 59-62.)
7. Jazayeri SB, Beygi S, Shokraneh F, Hagen EM, Rahimi-Movaghar V. Incidence of traumatic spinal cord injury worldwide: a systematic review. Eur Spine. 2015; 24(5): 905-918.
8. Grin AA. Problems of organization and treatment of patients with spinal and spinal trauma (comments on the article by AN Barinov and EI Kondakov: Organization of care for victims with spine and spinal trauma in the Arkhangelsk region). Neurosurgery. 2011; (3): 79-81. Russian (Гринь А.А. Проблемы организации и лечения больных с позвоночно-спинномозговой травмой (комментарии к статье А.Н. Баринова и Е.И. Кондакова: Организация помощи пострадавшим с позвоночно-спинномозговой травмой в Архангельской области) //Нейрохирургия. 2011. № 3. С. 79-81.)
9. Dulaev AK. Surgical treatment of victims with acute and uncomplicated and complicated injuries to the spine of thoracic and lumbar localization: thesis for a doctorate in medical sciences. SPb, 1997. 476 p. Russian (Дулаев А.К. Хирургическое лечение пострадавших с острыми неосложненными и осложненными повреждениями позвоночника грудной и поясничной локализации: дис. ... докт. мед. наук. СПб, 1997. 476 с.)
10. Lutsik AA, Roerich VV, Bondarenko GYu, Karpenko VS. Vertebral-spinal cord injury (classification characteristic, surgical manual): the textbook. Novokuznetsk: Higher education, 2011. 43 p. Russian (Луцик А.А., Рерих В.В., Бондаренко Г.Ю., Карпенко В.С. Позвоночно-спинномозговая травма (классификационная характеристика, хирургическое пособие): учебное пособие. Новокузнецк: Высшее образование, 2011. 43 с.)
11. Rerich VV, Lastevsky AD. Surgical treatment of injuries of the lower cervical spine. Surgery of the Spine. 2007; (1): 13-20. Russian (Рерих В.В., Ластевский А.Д. Хирургическое лечение повреждений нижнешейного отдела позвоночника //Хирургия позвоночника. 2007. № 1. С. 13-20.)
12. Shulga AE, Norkin IA, Ninel VG, Puchinyan DM, Zaretskov VV, Korshunova GA et al. Modern aspects of the pathogenesis of spi
nal cord injury and peripheral nerve trunks. Sechenov Russian Physiology Journal. 2014; (2): 145-160. Russian (Шульга А.Е., Норкин И.А., Нинель В.Г., Пучиньян Д.М., Зарецков В.В., Коршунова Г.А. и др. Современные аспекты патогенеза травмы спинного мозга и стволов периферических нервов //Российский физиологический журнал им. И.М. Сеченова. 2014. № 2. С. 145-160.)13. Gelfand BR, Saltanov AI. Intensive therapy: national manual: 2 volumes: М.: GEOTAR- Media, 2009. Vol. 1, 960 p. Russian (Гельфанд Б.Р., Салтанов А.И. Интенсивная терапия: национальное руководство: в 2 т. М.: ГЭОТАР-Медиа, 2009. Т. I. 960 с.)
14. Shlapak IP, Baran MS, Lisyanskiy MS. Spinal trauma: pathophysiological and clinical aspects. Ukrainian Medical Chasopis. 2002; 5(31) IX/X: 39-44. Russian (Шлапак И.П., Баран М.С, Лисянский М.С. Спинальная травма: патофизиологические и клинические аспекты //Украшський медичний часопис. 2002. № 5(31)IX/X. С. 39-44.)
15. Kirilina SI. Anesthetic protection and correction of intestinal failure in orthopedic operations of high risk: thesis for the degree of doctor of medical sciences. Novosibirsk, 2010. 216 p. Russian (Кирилина С.И. Анестезиологическая
защита и коррекция кишечной недостаточности при ортопедических операциях высокой степени риска: дис. . докт. мед. наук. Новосибирск, 2010. 216 с.)
16. Kirilina SI, Shevchenko VP, Lebedeva MN, Semenycheva TV. Early enteral nutrition in the syndrome of intestinal insufficiency in surgical vertebrology. Anesthesiology and Reanimatology. 2004; (4): 63-68. Russian (Кирилина С.И., Шевченко В.П., Лебедева М.Н., Семенычева Т.В. Раннее энтеральное питание при синдроме кишечной недостаточности в хирургической вертебрологии // Анестезиология и реаниматология. 2004. № 4. С. 63-68.)
17. Villet S, Chiolero RL, Bollmann MD, Revelly JP, Cayeux MC, Delar- ue J et al. Negative impact of hypocaloric feeding and energy balance on clinical outcome in ICU patient. Clinical Nutrition. 2005; 24(4): 502-509.
18. Mazurok VA, Golovkin AS, Bautin AE, Gorelov II, Belikov VL, Sliv- in OA. Gastrointestinal tract in critical conditions: the first suffers, the latter, who are given attention. Bulletin of Intensive Therapy. 2016; (2): 28-37. Russian (Мазурок В.А., Головкин А.С., Баутин А.Е., Горелов И.И., Беликов В.Л., Сливин О.А. Желудочно-кишечный тракт при критических состояниях: первый страдает, последний, кому уделяют внимание //Вестник интенсивной терапии. 2016. № 2. С. 28-37.)
19. Parakhonskiy AP. The role of bacterial translocation in the development of surgical sepsis. Successes of Modern Natural Science. 2007; (7): 45-46. Russian (Парахонский А.П. Роль бактериальной транслокации в развитии хирургического сепсиса //Успехи современного естествознания. 2007. № 7. С. 45-46.)
20. Ding LA, Li JS. Effects of glutamine on intestinal permeability and bacterial translocation in TPN-rats with endo-toxemia. World J. Gastroenterol. 2003; 9(6): 1327-1332.
21. Eckerwall G, Andersson R. Early enteral nutrition in severe acute pancreatitis: a way of providing nutrients, gut barrier protection, immunomodu-lation or all of them? Scand. J. Gastroent. 2001; 36(5): 449-458.
Сведения об авторах:
Сирота Г.Г., врач анестезиолог-реаниматолог отделения анестезиологии и реаниматологии, ФГБУ «ННИИТО им. Я.Л. Цивьяна» Минздрава России, г. Новосибирск, Россия.
Кирилина С.И., д.м.н., главный научный сотрудник отделения анестезиологии и реаниматологии, врач анестезиолог-реаниматолог, ФГБУ «ННИИТО им. Я.Л. Цивьяна» Минздрава России, г. Новосибирск, Россия.
Сирота В.С., к.м.н., научный сотрудник отделения анестезиологии и реаниматологии, врач анстезиолог-реаниматолог, ФГБУ «ННИИТО им. Я.Л. Цивьяна» Минздрава России, г. Новосибирск, Россия.
Лебедева М.Н., д.м.н., начальник научно-исследовательского отделения анестезиологии и реаниматологии, врач анестезиолог-реаниматолог, ФГБУ «ННИИТО им. Я.Л. Цивьяна» Минздрава России, г. Новосибирск, Россия.
Иванова Е.Ю., врач анестезиолог-реаниматолог отделения реанимации и интенсивной терапии, ФГБУ «ННИИТО им. Я.Л. Цивьяна» Минздрава России, г. Новосибирск, Россия.
Первухин С.А., к.м.н., заведующий отделением реанимации и интенсивной терапии, ФГБУ «ННИИТО им. Я.Л. Цивьяна» Минздрава России, г. Новосибирск, Россия.
Стаценко И.А., врач анестезиолог-реаниматолог отделения реанимации и интенсивной терапии, ФГБУ «ННИИТО им. Я.Л. Цивьяна» Минздрава России, г. Новосибирск, Россия.
Гусев А.Ф., к.м.н., ученый секретарь, ФГБУ «ННИИТО им. Я.Л. Цивьяна» Минздрава России, г. Новосибирск, Россия.
Теги: травма шейного отдела позвоночника
234567 Начало активности (дата): 11.10.2024 18:43:00
234567 Кем создан (ID): 989
234567 Ключевые слова: осложненная травма шейного отдела позвоночника; кишечная и нутритивная недостаточность; основной обмен; нутритивно-метаболическая терапия
12354567899
Похожие статьи
Синдром крыловидной лопаткиРентген на дому 8 495 22 555 6 8
Хирургическое лечение огнестрельных повреждений области таза и тазобедренного сустава
Клинический случай сочетанного повреждения головного и спинного мозга при использовании электросамоката
Реабилитация больных с заболеваниями и травмой шейного отдела позвоночника в раннем и позднем послеоперационном периоде анализ российских и зарубежных рекомендаций)



