 29.11.2025
29.11.2025
Переломы и ложные суставы костей запястья
Список сокращений
АБ – антибактериальные препараты
АТОР – Общероссийская общественная организация «Ассоциация травматологов-ортопедов России»
КТ – компьютерная томография
МРТ – магнитно-резонансная томография
AVN (Avascular necrosis) – аваскулярный некроз кости
SNAC (Scaphoid Nonunion Advanced Collapse) – прогрессирующий коллапс запястья, развившийся ввиду наличия ложного сустава ладьевидной кости
N (norm) – норма
l (length) – длина
h (height) – высота
LISA (lateral intrascaphoid angle) – латеральный внутриладьевидный угол
DCA (dorsal cortical angle) – дорсальный кортикальный угол
ИОХВ – инфекция области хирургического вмешательства
МДРК – мультидисциплинарная команда по реабилитации
Термины и определения
1) Перелом кости без смещения - перелом без смещения костных фрагментов под углом, по ширине или ротационного смещения [11].
2) Перелом ладьевидной кости со смещением отломков - обычно включает 1 из 4 признаков [11, 12]:
а) смещение на 1 мм, как правило по радиальной либо дорсальной поверхности;
б) зазор между фрагментами > 1мм;
в) угловое смещение фрагментов в ладонную сторону, проявляющееся за счет:
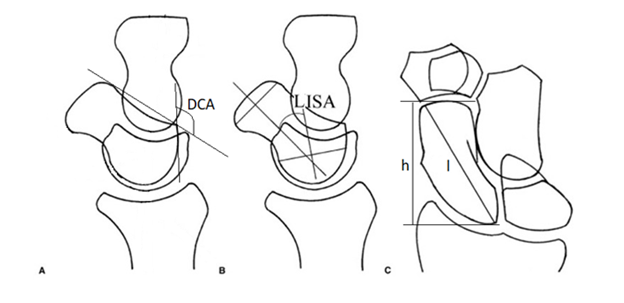
- Дорсальный кортикальный угол > 160 градусов (N≤160º) (рис. А);- Латеральный внутриладьевидный угол > 35 градусов (N≤35º) (рис. В);
- Отношение высоты ладьевидной кости к её длине > 0,65 (N≤0,65) (рис.С);
г) ротация фрагментов.
3) Скрытый перелом ладьевидной кости - перелом ладьевидной кости, не имеющий признаков перелома по данным первичных рентгенограмм [13].
4) Неправильно сросшийся перелом ладьевидной кости - консолидация в порочном положении, с деформацией ладьевидной кости (чаще всего сгибание и пронация дистального фрагмента по отношению к проксимальному) [11].
5) Деформация по типу верблюжьего горба (humpback deformity) – угловое смещение между проксимальным и дистальным фрагментами, возникающее в результате наклона дистального фрагмента в ладонную сторону, проксимального фрагмента в тыльную сторону [13, 14].
6) Тыльная нестабильность промежуточного сегмента (DISI (Dorsal Intercalated Segment Instability) – возникает в результате разгибания полулунной кости содружественно с проксимальным фрагментом ладьевидной кости связанных ладьевидно- полулунной связкой, что может возникать независимо или в результате деформации по типу верблюжьего горба, что приводит к нарушению биомеханики запястья и перспективе развитию остеоартрита [15].
7) Гипотенар – группа мышц кисти, расположенная по локтевому краю ладони, формирующая возвышение мизинца.
1. Краткая информация по заболеванию или состоянию (группы заболеваний или состояний)
1.1 Определение заболевания или состояния (группы заболеваний или состояний)
Перелом костей запястья и кисти – повреждение костей запястья, пястных костей, либо фаланг пальцев с нарушением их целостности.
Ложный сустав кости запястья – перелом, который не срастается, несмотря на достаточные сроки консолидации. Может развиваться после неоперативного лечения, у пациентов без лечения, либо после неадекватного лечения [11].
1.2 Этиология и патогенез заболевания или состояния (группы заболеваний или состояний)
Этиология переломов костей запястья и кисти заключается в воздействии внешнего насилия, превышающего прочность кости. Чаще всего это прямое механическое воздействие на кость, либо падение с упором на руку в крайних положения сгибания/разгибания кистевого сустава, экстремальная нагрузка за счет вытянутого запястья во время занятий спортом (гимнастикой и поднятием тяжестей) [1, 45, 46].
Кровоснабжение ладьевидной кости влияет на её консолидацию и развитие осложнений.
Кровоснабжение дистальных 20-30% ладьевидной кости осуществляется через ладонные ветви лучевой артерии, проходящие вблизи бугорка дистального полюса, кровоснабжающие последний и область талии кости. Кровоснабжение 70-80% ладьевидной кости осуществляется через дорсальные ветви лучевой артерии, которая кровоснабжает проксимальный полюс через слабый внутрикостный кровоток. Переломы ладьевидной кости приводят к нарушению внутрикостной сосудистой смети, что потенциально может привести к:
- к ишемии и иногда некрозу проксимального полюса;
- формированию ложного сустава.
1.2.1 Особенности этиологии и патогенеза заболевания или состояния (группы заболеваний или состояний) у детей
Переломы костей запястья у детей являются редкой травмой. Низкая встречаемость в значительной степени обусловлена особенностью их строения и для возникновения перелома требуется большая сила, чем у взрослых [76]. При рождении кости запястья представлены хрящевой тканью. Первоначально ядра окостенения возникают в возрасте от 1 до 6 месяцев в головчатой кости (чаще в 2 месяца) и крючковидной кости (чаще к 3 месяцам). Далее центры оссификации появляются в трехгранной кости с 2 до 4 лет, полулунной от 3 до 5 лет, от 4,5 до 6 лет для кости трапеции, трапецевидной и в 5-6 лет в ладьевидной кости.
Последним, в возрасте 10-12 лет, ядро окостенения возникает в гороховидной кости.
Дополнительное ядро окостенения может отмечаться в крючке крючковидной кости до возраста 11 лет. К возрасту 13-15 лет кости запястья по структуре не отличаются от взрослых [86, 81]. Учитывая сроки окостенения переломы костей запястья у детей чаще встречаются в дистальном отделе [84, 82].
Перелом костей запястья в детском возрасте имеет низкоэнергетический механизм и в 80% связан с падением. Однако описаны высокоэнергетические повреждения - случаи травматизации в связи с ударами, раздавливанием и ДТП [77]. Такому воздействию подвергаются головчатая, трехгранная и крючковидная кости. Переломы возникают в результате соударения костей друг о друга в результате воздействия внешней высокоэнергетической силы [78].
Помимо единичных переломов, возможно сочетание переломов костей запястья у детей [79], а также сочетание переломов ладьевидно и головчатой костей с переломом лучевой кости [90].
1.3 Эпидемиология заболевания или состояния (группы заболеваний или состояний)
По данным русскоязычной литературы, переломы костей кисти составляют от 9 до 13 % всех переломов костей скелета человека, из них до 10 % переломов костей запястья [2]. По данным различных источников, травмы лучезапястного сустава и кисти составляют 25-65% всех повреждений кистевого сустава [3]. В общей структуре специализированного отделения хирургии верхней конечности, на последствия травм приходится 40-56 % всех больных с патологией кисти [4]. В 18,5 % случаев переломы костей запястья отмечаются одновременно с переломами лучевой кости, шиловидных отростков лучевой и локтевой костей, с переломами и вывихами других костей запястья, пястных костей и фаланг пальцев [5]. Наиболее часто страдает ладьевидная кость (доля переломов ладьевидной кости составляет от 70 до 90% всех переломов костей запястья, 11% от переломов кисти и 2,4% от переломов всех костей человеческого тела [6-8]. Около 18% всех переломов костей запястья составляют переломы трехгранной кости, переломы кости- трапеции составляют около 3-5%, переломы полулунной кости – 4%, переломы головчатой кости – 2%, переломы крючковидной кости- 2%, переломы гороховидной кости 1-2 %, переломы трапециевидной кости менее 1% [45].
Переломы ладьевидной кости встречаются чаще у мужчин, в соотношении 2:1 [12]. Данные травмы чаще всего встречаются у молодых пациентов с высоким уровнем активности, включая мужчин 15-29 лет, девочек 10-14 лет, редко встречаются у маленьких детей и пожилых людей за счет более низкой плотности дистального метаэпифиза лучевой кости по сравнению с ладьевидной, что приводит к переломам лучевой кости [16].
1.3.1 Особенности эпидемиологии заболевания или состояния (группы заболеваний или состояний) у детей
Переломы ладьевидной кости являются наиболее распространенными переломами, составляют 0,5% переломов верхней части тела и менее 3% переломов кисти и запястья у данного контингента пациентов. Такие травмы чаще всего наблюдаются у подростков в возрасте от 11 до 17 лет и очень редко у детей младше 8 лет [82].
Другие кости запястья у детей повреждаются достаточно редко, представлены клинические случаи повреждения головчатой трапециевидной, трехгранной, гороховидной и полулунной костей (0,3 -24,4%) [87, 76].
Изолированные переломы кости трапеции являются редкими травмами, особенно среди подростков, составляя всего 0,4% всех переломов костей запястья [80].
Перелом головчатой кости является вторым по частоте встречаемости после перелома ладьевидной кости и составляют около 0,3% от всех переломов костей запястья [87].
Частота несращений переломов ладьевидной кости у детей в литературе составляет в среднем 1,5%, что в основном происходит в результате пропущенных или недостаточно диагностированных травм. В отличие от взрослых пациентов, дистальная треть ладьевидной кости страдает наиболее часто, а проксимальные переломы редки из-за большого хрящевого колпачка проксимального полюса [82].
1.4 Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статистической классификации болезней и проблем, связанных со здоровьем
В данной рекомендации представлена информация по переломам, вывихам костей запястья и кисти, а также по их последствиям:
- S62 перелом на уровне запястья и кисти
- S63.0 вывих запястья
- S63.1 вывих пальца кисти
- T92.2 последствия перелома на уровне запястья и кисти
1.5 Классификация заболевания или состояния (группы заболеваний или состояний)
Острыми принято считать переломы костей запястья до 4 недель с момента травмы, с 4 недель до 6 месяцев- замедленно срастающийся перелом, ложный сустав- при отсутствии консолидации в течение 6 месяцев с момента травмы [9, 10].
Анатомическая классификация переломов ладьевидной кости основана на расположении зоны перелома в пределах кости [12-14]:
- Проксимальная треть (примерно у 5% пациентов);
- Средняя треть (талия) (примерно у 70% пациентов);
- Дистальная треть (примерно у 10-20% пациентов);
- Бугорок ладьевидной кости (примерно у 5% пациентов).
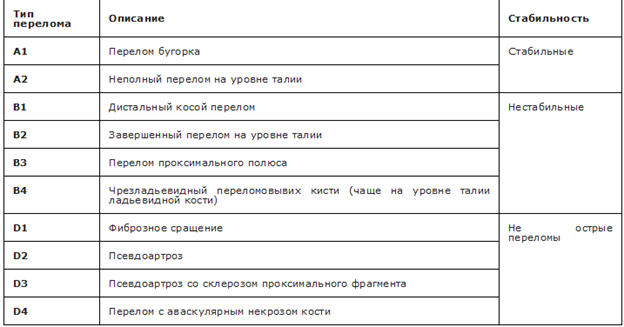
Модифицированная классификация Herbert переломов ладьевидной кости (1996 г.) [10]:
Переломы трехгранной кости делятся на:
- Перелом тыльного кортикального слоя (отрывной),
- Перелом тела кости,
- Ладонно-отрывной перелом-отрыв ладонных локте- и полулунно-трехгранных связок [44, 46].
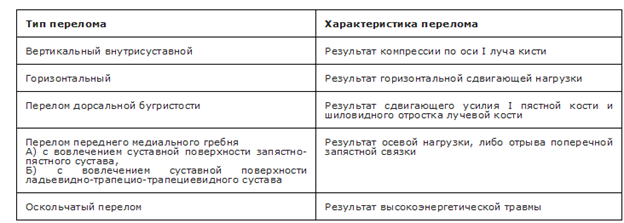
Переломы кости трапеции делятся на [46, 101]:
Переломы полулунной кости делятся на:
- Переломы ладонной колонны,
- Перелом тыльной колонны,
- Поперечный перелом,
- Костно- хрящевой,
- Чрезсуставной перелом тела [46].
Переломы головчатой кости делятся на:
- поперечный перелом тела,
- поперечный перелом полюса,
- вертикально- фронтальный,
- парасагиттальный.
Переломы крючковидной кости классифицируются на:
- Переломы крючка.
- Переломы тела крючковидной кости:
А. перелом проксимального полюса
Б. медиальной бугристости
В. косой сагиттальный
Г. тыльный корональный [46]
Переломы гороховидной кости классифицируются на:
- Поперечный перелом,
- Парасагиттальный перелом,
- Оскольчатый перелом,
- Гороховидно- трехгранный компрессионный перелом.
Изолированные переломы трапециевидной кости делятся на переломы тыльного края и тела.
1.6 Клиническая картина заболевания или состояния (группы заболеваний или состояний)
Общая симптоматика переломов костей запястья:
- локальный болевой синдром в проекции поврежденной кости,
- ограниченный болевым синдромом объем движений в кистевом суставе,
- отёк в зоне повреждения.
Клинические признаки перелома ладьевидной кости кисти:
- боль по лучевой поверхности кистевого сустава, при давлении на сухожилие лучевого сгибателя запястья [12] (проявляется как глубокая тупая боль, усиливающаяся при кулачном схвате или движениях в кистевом суставе [17]; «боль в области «анатомической табакерки», либо как боль в проекции ладьевидной кости, что наблюдается не у всех пациентов [18]),
- болевой синдром при движении в суставах I пальца [18],
- снижение амплитуды движений в кистевом суставе [14],
- снижение силы кулачного схвата [14],
- отек в проекции перелома (не постоянный признак) [17].
2. Диагностика заболевания или состояния (группы заболеваний или состояний) медицинские показания и противопоказания к применению методов диагностики
2.1 Жалобы и анамнез
- Рекомендуется сбор анамнеза и жалоб при патологии костной системы у всех пациентов с травмой кисти с целью выяснения обстоятельств обращения за медицинской помощью [11].
Уровень убедительности рекомендаций — C (уровень достоверности доказательств – 5).
Комментарии: сбор жалоб и анамнеза входит в объем соответствующей медицинской услуги, оказываемой пациенту, из раздела «B» номенклатуры медицинских услуг (утверждена Приказом Минздрава России от 13 октября 2017 г. № 804н с последующими изменениями и дополнениями).
Рекомендуется практикующему врачу узнать о:
- характере полученной травмы, было ли падение с упором на руку, или прямой удар по запястью высокой силы [11];
- давности травмы и динамике изменения характера болевого синдрома, включая диагностику и лечение прочих травм запястья [11];
- наличии доминантной руки, характере основной работы и увлечениях [19];
- факторах образа жизни, связанных с повышенным риском перелома ладьевидной кости, включая участие в:
- командных видах спорта с высоким травматизмом, таких как футбол и баскетбол [12];
- других видах спорта, включая езду на велосипеде, скейтбординг, роликовые коньки и сноуборд [20].
2.2 Физикальное обследование
- Рекомендуется всем пациентам с подозрением на перелом на уровне запястья и/или кисти проводить консультацию врача - травматолога - ортопеда (Прием (осмотр, консультация) врача-травматолога-ортопеда первичный) с целью установления диагноза и определения тактики лечения, проводить визуальное исследование травмированной конечности с подозрением на перелом костей запястья с целью уточнения диагноза [11, 12, 22].
Уровень убедительности рекомендаций — C (уровень достоверности доказательств – 5).
Комментарии: в ходе визуального осмотра возможно диагностировать отёк в зоне перелома, ограничение движений в кистевом суставе (см. раздел 1.6).
- Рекомендуется пальпация области травмы всем пациентам с подозрением на перелом костей запястья и кисти с целью уточнения диагноза [7, 8].
Уровень убедительности рекомендаций — C (уровень достоверности доказательств – 5).
Комментарии: при переломе ладьевидной кости в ходе пальпации выявляются:
- Болевой синдром в проекции анатомической табакерки, усиливающаяся при локтевой девиации запястья [17];
- Болевой синдром в проекции бугорка ладьевидной кости при осевой нагрузке, либо при пальпации в проекции самого бугорка ладьевидной кости [11, 12];
- Болевой синдром при осевой нагрузке нагрузке на I луч травмированной кисти [11];
- Положительный тест смещения ладьевидной кости (тест Watson) [21].
В ходе выполнения данного теста врач кладет I палец на бугорок ладьевидной кости, обхватывает II-V пальцами дистальный конец лучевой кости и удерживает запястье пациента в локтевой девиации. При выполнении лучевой девиации врач усиливает давление на бугорок ладьевидной кости. Болевой синдром входе выполнения данного теста может указывать на возможный перелом ладьевидной кости, при возникновении “щелчка”, либо “стука”- уместно говорить о наличии ладьевидно- полулунной нестабильности.
При переломе трехгранной кости в ходе пальпации выявляются:
- Локальная болезненность в проекции трехгранной кости;
- Болевой синдром по локтевому краю запястья;
- Локальный болевой синдром в проекции трехгранной кости при сгибании кисти.
При переломе кости трапеции в ходе пальпации выявляются:
- Очаговая болезненность в проекции кости трапеции;
- Болезненность в проекции основания I пальца, усиливающаяся при сгибании кисти с сопротивлением (не постоянный симптом);
- Проведение пальпации области травмы необходимо дополнить тестом «ступки» (grinding test).
При переломе полулунной кости в ходе пальпации выявляются:
- Болевой синдром по тыльной поверхности запястья;
- Отёк в проекции полулунной кости.
При переломе крючковидной кости в ходе пальпации выявляются:
- Болевой синдром по локтевому краю ладонной поверхности, в проекции крючка (усиливающийся при активном захвате, локтевой девиации и разгибании кисти);
- Отек, гематома в области гипотенара (при переломе крючка), отек по тыльной поверхности кисти в проекции крючковидной кости (при переломе тела);
- Парестезии локтевого нерва (непостоянный симптом).
При переломе гороховидной кости в ходе пальпации выявляются:
- Болевой синдром по локтевому краю запястья, непосредственно над гороховидной костью;
- Признаки нейропатии локтевого нерва (непостоянный симптом).
При переломе трапециевидной кости в ходе пальпации выявляются:
- Слабо локализованный болевой синдром в области основания II пястной кости и анатомической табакерки;
- Отек по тыльной поверхности кисти в проекции трапециевидной кости.
Комментарии: пальпация области раны входит в объем соответствующей медицинской услуги, оказываемой пациенту, из раздела «B» номенклатуры медицинских услуг (утверждена Приказом Минздрава России от 13 октября 2017 г. № 804н с последующими изменениями и дополнениями).
2.3 Лабораторные диагностические исследования
- Всем пациентам, которым поставлен диагноз перелома костей запястья и планируется оперативное лечение рекомендуется выполнение следующих лабораторных исследований с целью предоперационной подготовки [22, 75]:
- Определение основных групп по системе AB0 и определение антигена D системы Резус (резус-фактор);
- Исследование уровня креатинина в крови;
- Исследование уровня глюкозы в крови;
- Определение активности аланинаминотрансферазы в крови (АЛТ), определение активности аспартатаминотрансферазы в крови (АСТ);
- Определение антител к бледной трепонеме (Treponema pallidum);
- Определение антител класса M, G (IgM, IgG) к HBSAg Hepatitis B virus (определение антигена (HbsAg) вируса гепатита B (Hepatitis B virus) в крови, определение антител к поверхностному антигену (HBsAg) вируса гепатита B (Hepatitis B virus) в крови);
- Определение антитела класса M, G (IgM, IgG) к Hepatitis С virus (определение антител к вирусу гепатита C (Hepatitis C virus) в крови, определение суммарных антител классов M и G (anti-HCV IgG и anti-HCV IgM) к вирусу гепатита C (Hepatitis C virus) в крови);
- Определение антител классов M, G (IgM, IgG) к вирусу иммунодефицита человека ВИЧ-1 (Human immunodeficiency virus HIV 1) в крови;
- Определение антител классов M, G (IgM, IgG) к вирусу иммунодефицита человека ВИЧ-2 (Human immunodeficiency virus HIV 2) в крови.
Уровень убедительности рекомендаций — C (уровень достоверности доказательств – 5).
Комментарии: данные лабораторных исследований не являются определяющими для постановки диагноза, но необходимы для планирования оперативного вмешательства и тактики дальнейшего лечения, осуществления послеоперационного лабораторного контроля. Дополнительные методы обследования должны быть применены при наличии у пациента сопутствующих заболеваний.
2.4 Инструментальные диагностические исследования
- Рекомендуется рентгенография запястья и рентгенография кисти пациентам подозрительным на наличие перелома костей верхней конечности с целью уточнения диагноза [23].
Уровень убедительности рекомендаций — C (уровень достоверности доказательств – 5).
Комментарии: «рентгенография области повреждения» на усмотрение назначающего ее медицинского работника соответствует одной или нескольким медицинским услугам типа «рентгенологические исследования с их последующим описанием и рентгенотерапия», включая — но не ограничиваясь ими — следующие медицинские услуги:
- рентгенография верхней конечности;
- рентгенография локтевой кости и лучевой кости;
- рентгенография запястья;
- рентгенография пясти;
- рентгенография кисти;
- рентгенография фаланг пальцев кисти;
- рентгенография пальцев фаланговых костей кисти;
- рентгенография I пальца кисти.
При подозрении на перелом ладьевидной кости:
Необходимо выполнение 3х проекций: прямая и боковая проекции плюс дополнительный снимок (полупронация). Варианты выполнения дополнительных проекций: Наружная косая рентгенограмма в передне-задней проекции, центрированная на ладьевидную кость с запястьем в положении пронации и локтевой девиации. Передне-задняя рентгенограмма при укладке кисти, сжатой в кулак и в локтевой девиации, выполненная под углом в проксимальном направлении, а именно когда рентгеновская трубка направлена в сторону локтевого сустава, выделяет ладьевидную кость в длину и помогает выявить скрытые переломы. Повторные рентгенограммы в диагностических целях проводятся после начала предполагаемой гипсовой иммобилизации через 10-14 дней, при отсутствии возможности проведения других инструментальных диагностических процедур.
При подозрении на перелом трехгранной кости:
- рентгенограммы в прямой проекции,
- рентгенограммы в прямой проекции, лучевой девиации кисти,
- рентгенограммы в боковой проекции,
- рентгенограммы в боковой проекции пронации кисти 45 градусов [45, 46].
При подозрении на перелом кости трапеции:
- рентгенограммы в прямой проекции,
- рентгенограммы в прямой проекции, положении пронации (проекция Bett),
- рентгенограммы в боковой проекции,
- рентгенограммы в проекции запястного канала [44, 45].
При подозрении на перелом полулунной кости выполняются стандартные рентгенограммы в прямой, боковой и ¾ проекциях, а также соответствующие рентгенограммы контрлатеральной конечности для выявления вариантов анатомии запястья [45, 46].
При подозрении на перелом головчатой кости выполняются стандартные рентгенограммы в прямой и боковой проекциях, либо КТ исследование при отсутствии смещения отломков [44, 45].
При подозрении на перелом головчатой кости выполняются стандартные рентгенограммы в прямой и боковой проекциях, либо КТ исследование при отсутствии смещения отломков [44, 45].
При подозрении на перелом крючковидной кости выполняются рентгенограммы в проекции карпального канала, либо КТ исследование [44, 45].
При подозрении на перелом гороховидной кости выполняются
- рентгенограммы в боковой проекции,
- рентгенограммы в боковой проекции, локтевой девиации и разгибании кисти,
- рентгенограммы в прямой проекции кулачного схвата и локтевой девиации кисти [44, 45]. При затруднении в диагностике по данным рентгенограмм- выполняется КТ исследование.
При подозрении на перелом трапециевидной кости выполняются стандартные рентгенограммы в прямой, боковой и ¾ проекциях кисти, на которых можно выявить подвывих II пястной кости при имеющемся переломе трапециевидной.
- Рекомендуется выполнение МРТ кисти всем пациентам при подозрении на перелом и отсутствии данных за перелом по рентгенограммам кисти, либо наличии клинических данных за сопутствующее повреждение связочного аппарата кистевого сустава [11-13].
Уровень убедительности рекомендаций — C (уровень достоверности доказательств – 5).
- Рекомендуется всем пациентам выполнение компьютерной томографии верхней конечности (кисти) при наличии данных за перелом костей запястья со смещением по данным рентгенографии или МРТ, либо застарелых переломах, ложных суставах костей запястья [11-13].
Уровень убедительности рекомендаций — C (уровень достоверности доказательств – 5).
2.4.1 Особенности инструментальных диагностических исследований у детей
- Рекомендуется детям выполнение контрольной рентгенографии кисти в трех проекциях на этапе лечения (7-21 сутки после травмы) с целью выявления перелома [90, 91, 92].
Уровень убедительности рекомендаций — C (уровень достоверности доказательств – 5).
- Рекомендуется детям выполнение магнитно-резонансной томографии кисти в трех проекциях на этапе лечения (7-21 сутки после травмы) с целью выявления перелома [90, 91, 92].
Уровень убедительности рекомендаций — C (уровень достоверности доказательств – 5).
Комментарии: у детей в 90,9% случаев при выполнении стандартной рентгенографии костей запястья могут быть получены ложноотрицательные результаты, поскольку хрящевая структура не видна на рентгеновском снимке.
Компьютерная томография и магнитно-резонансная томография помогают выявлять изолированные переломы костей запястья у детей [87, 85, 92, 94, 95, 96] / Однако у детей до 7-8 летнего возраста выполнение МРТ может также быть неинформативным, как и рентгенография в связи с тем, что хрящевой покров костей запястья эластичен, прочен и может сохраняться без видимых повреждений при переломе ядра окостенения [83].
МРТ наиболее информативен для выявления аваскулярного некроза, принятия решения о наличии или отсутствии сращения [88, 89].
2.5 Иные диагностические исследования
Нет.
3. Лечение, включая медикаментозную и немедикаментозную терапии, диетотерапию, обезболивание, медицинские показания и противопоказания к применению методов лечения
3.1 Консервативное лечение взрослых
- При выявлении стабильного перелома ладьевидной кости без смещения, либо скрытого перелома, рекомендуется наложение короткой ладонной гипсовой лонгеты (наложение гипсовой повязки при переломах костей) от средней трети предплечья до дистальной ладонной складки без/с фиксацией I луча кисти [8].
Уровень убедительности рекомендаций — В (уровень достоверности доказательств – 3).
Комментарии: наложение короткой гипсовой лонгеты без иммобилизации I пальца сопоставимо по эффективности с фиксацией без иммобилизации I пальца [11, 12, 14].
Гипсовая иммобилизация проводится до выявления консолидации через 4-8 недель по данным контрольного КТ исследования [11, 14]. При изолированных переломах бугорка ладьевидной кости без смещения необходимо провести компьютерную томографию верхней конечности (кисти) для контроля через 4 недели от начала гипсовой иммобилизации, при переломах на уровне талии, либо дистальной трети ладьевидной кости- через 8 недель [13]. Если по истечению 8 недель гипсовой иммобилизации нет признаков консолидации по данным контрольного КТ исследования- иммобилизацию продолжают еще в течение 4-6 недель, при отсутствии консолидации (по данным КТ) после данного срока- стоит прибегнуть к оперативному лечению.
- Рекомендуется проведение гипсовой иммобилизации в постоперационном периоде после оперативного лечения переломов костей запястья. При отсутствии признаков консолидации в срок 8 недель- проводится повторная иммобилизация еще на 2 недели, с последующим контролем с использованием компьютерной томографии верхней конечности (кисти), дальнейшая иммобилизация не проводится [11, 13].
Уровень убедительности рекомендаций — C (уровень достоверности доказательств – 5).
Комментарии: постоперационная иммобилизация проводится ладонной гипсовой лонгетой от проксимальной трети предплечья до дистальной ладонной складки кисти, до выявления признаков консолидации по данным контрольного КТ исследования (на сроках 6-8 недель от дня операции).
- При выявлении тыльного кортикального перелома трехгранной кости с незначительным смещением, либо перелома без смещения, рекомендуется наложение короткой ладонной гипсовой лонгеты (наложение гипсовой повязки при переломах костей) от средней трети предплечья до дистальной ладонной складки без фиксации I луча кисти с целью консолидации перелома трехгранной кости на 4-6 недель с последующей компьютерной томографией верхней конечности (кисти) [44-46].
Уровень убедительности рекомендаций — C (уровень достоверности доказательств – 5).
- Рекомендуется проводить консервативное лечение в гипсовой лонгете на I палец пациентам с переломами кости трапеции в области тела и основания гребня, сроком на 4-6 недель [46].
Уровень убедительности рекомендаций — C (уровень достоверности доказательств – 5).
Комментарии: при сохранении болевого синдрома по истечению периода иммобилизации – рассмотреть вопрос раннего удаления гребня.
- Рекомендуется консервативное лечение в виде гипсовой иммобилизации на 4-6 недель с целью консолидации переломов полулунной кости без смещения и стабильных переломах (тыльных фрагментах) с последующей контрольной компьютерной томографией верхней конечности (кисти) [44, 45].
Уровень убедительности рекомендаций — C (уровень достоверности доказательств – 5).
- Рекомендуется проводить консервативное лечение переломов головчатой кости при переломах без смещения. Проводится гипсовая иммобилизация 6-8 недель с последующей контрольной компьютерной томографией верхней конечности (кисти) [44-46].
Уровень убедительности рекомендаций — C (уровень достоверности доказательств – 5).
- Рекомендуется проводить консервативное лечение переломов крючковидной кости при переломах без смещения, стабильных переломах крючка и тела. Проводится иммобилизация короткой гипсовой лонгетой при переломе тела кости 4-6 недель, при переломе крючка до 11 недель [44-46].
Уровень убедительности рекомендаций — C (уровень достоверности доказательств – 5).
- Рекомендуется проводить консервативное лечение переломов гороховидной кости при переломах без смещения, или парасагиттальных переломах [44, 45]. Консервативное лечение включает в себя гипсовую иммобилизацию в короткой гипсовой лонгете до 4-6 недель [47].
Уровень убедительности рекомендаций — C (уровень достоверности доказательств – 5).
- Рекомендуется проводить консервативное лечение переломов трапециевидной кости при стабильных переломах без смещения [44-46]. Консервативное лечение включает в себя гипсовую иммобилизацию в короткой гипсовой лонгете до 4-6 недель [47].
Уровень убедительности рекомендаций — C (уровень достоверности доказательств – 5).
3.1.2 Особенности консервативного лечения у детей
- При наличие клинического подозрения на перелом костей запястья у ребенка (даже при отсутствие рентгенологических данных) рекомендуется выполнить гипсовую иммобилизацию с фиксацией 1 пястно-фалангового сустава с последующим контрольным рентгенографическим исследованием через 7-14 дней [92].
Уровень убедительности рекомендаций — B (уровень достоверности доказательств – 3).
- Рекомендуется проводить консервативное лечение переломов ладьевидной кости у детей при помощи гипсовой иммобилизации сроком от 8 до 12 недель. Наиболее предпочтительно использование гипсовой повязки до средней трети предплечья, в положении тыльной флексии и физиологическом отведении первого пальца, различают иммобилизацию без фиксации пястно-фалангового сустава и с фиксацией. По данным литературы второй вариант является предпочтительнее [100].
Уровень убедительности рекомендаций — А (уровень достоверности доказательств – 2).
- Рекомендуется проводить консервативное лечение переломов головчатой кости у детей при помощи гипсовой иммобилизации от 6 до 12 недель [87, 93].
Уровень убедительности рекомендаций — C (уровень достоверности доказательств – 4).
- Рекомендуется проводить консервативное лечение переломов гороховидной кости у детей при помощи закрытой репозиции, с последующей с фиксацией гипсовой повязкой от 5 до 6 недель [98].
Уровень убедительности рекомендаций — C (уровень достоверности доказательств – 4).
3.2 Хирургическое лечение взрослых и детей
- Рекомендуется проведение оперативного лечения (закрытое вправление перелома с внутренней фиксацией, остеосинтез при переломе мелких костей конечности, операции по поводу множественных переломов и повреждений, остеосинтез мелких костей скелета, реконструкция кости, эндопротезирование ортопедическое мелких суставов стопы и кисти, артропластика кисти и пальцев руки, реконструкция кости. Остеотомия кости с использованием внутренних фиксаторов и аппаратов внешней фиксации, репозиция отломков костей при переломах) пациентам при выявлении переломов костей запястья со смещением, переломов проксимального полюса ладьевидной кости, ложных суставов (в том числе бессимптомных), либо неправильным сращением перелома, ложным суставом ладьевидной кости с прогрессирующими осложнениями, включая AVN (далее аваскулярный некроз) или SNAC (далее прогрессирующий коллапс запястья) [11].
Уровень убедительности рекомендаций — C (уровень достоверности доказательств – 5).
Комментарии: оперативное лечение переломов ладьевидной кости может сократить время возвращения к работе и улучшить функциональные результаты по сравнению с неоперативным лечением.
- Оперативное лечение переломов ладьевидной кости со смещением включает в себя:
- репозицию отломков с артроскопическим контролем и внутренней фиксацией спицами 1,0, либо винтом,
- открытую репозицию с внутренней фиксацией спицами 1,0, либо винтом.
Оперативное лечение переломов ладьевидной кости без смещения заключается в чрескожной фиксации кости винтом.
- Оперативное лечение длительно несрастающихся переломов ладьевидной кости без смещения, либо без деформации кости проводится в объеме чрескожной фиксации винтом, либо спицами. При наличии деформации кости, либо наличии DISI- внутренняя фиксация винтом дополняется открытой, либо артроскопической репозицией и костной пластикой спонгиозным транспланатом.
- Оперативное лечение ложных суставов ладьевидной кости, в зависимости от возможностей отделения и навыков оперирующего врача выполняется в объеме резекции зоны ложного сустава (открытой, либо артроскопической техникой) в пределах хорошо кровоснабжаемой костной ткани, затем:
- коррекции деформаций ладьевидной кости, костной аутопластики спонгиозным аутотрансплантатом, фиксации спицами.
- пластики кровоснабжаемым костным трансплантатом на ножке из метаэпифиза лучевой кости (либо свободным кровоснабжаемым костным лоскутом мыщелков бедренной кости) с одновременной коррекцией деформаций ладьевидной кости и фиксацией винтом,
- Рекомендуется проведение оперативного лечения (закрытое вправление перелома с внутренней фиксацией, остеосинтез при переломе мелких костей конечности, операции по поводу множественных переломов и повреждений, остеосинтез мелких костей скелета, реконструкция кости, Эндопротезирование ортопедическое мелких суставов стопы и кисти, артропластика кисти и пальцев руки, реконструкция кости. Остеотомия кости с использованием внутренних фиксаторов и аппаратов внешней фиксации, репозиция отломков костей при переломах) переломов трехгранной кости при переломах со смещением (и нарушением дуги среднезапястного сустава).
Уровень убедительности рекомендаций — C (уровень достоверности доказательств – 5).
Комментарии: оперативное лечение переломов трехгранной кости проводится в объеме открытой репозиции, фиксации спицами или винтами с фиксацией полулунно- трехгранного сочленения (при повреждении перилунарных связок), либо остеосинтез трехгранной кости компрессионным винтом/спицами при изолированном переломе [44- 46].
- Рекомендуется проведение оперативного лечения (закрытое вправление перелома с внутренней фиксацией, остеосинтез при переломе мелких костей конечности, операции по поводу множественных переломов и повреждений, остеосинтез мелких костей скелета, реконструкция кости, Эндопротезирование ортопедическое мелких суставов стопы и кисти, артропластика кисти и пальцев руки, реконструкция кости. Остеотомия кости с использованием внутренних фиксаторов и аппаратов внешней фиксации, репозиция отломков костей при переломах) переломов кости трапеции при переломах со смещением более 2 мм, нестабильных переломах тела, любой степенью подвывиха в запястно- пястном суставе, переломах со смещением либо нестабильных переломах гребня, вывихе кости, после его устранения.
Уровень убедительности рекомендаций — C (уровень достоверности доказательств – 5).
Комментарии: оперативное лечение переломов кости трапеции проводится в объеме открытой репозиции и фиксацией винтом (ами) или спицами с костной аутопластикой при наличии показаний [44-47].
- Рекомендуется проведение оперативного лечения (закрытое вправление перелома с внутренней фиксацией, остеосинтез при переломе мелких костей конечности, операции по поводу множественных переломов и повреждений, остеосинтез мелких костей скелета, реконструкция кости, Эндопротезирование ортопедическое мелких суставов стопы и кисти, артропластика кисти и пальцев руки, реконструкция кости. Остеотомия кости с использованием внутренних фиксаторов и аппаратов внешней фиксации, репозиция отломков костей при переломах) переломов полулунной кости при переломах со смещением, либо нестабильных переломах.
Уровень убедительности рекомендаций — C (уровень достоверности доказательств – 5).
Комментарии: в случае перелома тела полулунной кости проводится открытая репозиция, остеосинтез кости винтом (ами),
- при переломе тыльного края с повреждением ладьевидно- полулунной и/или полулунно- трехгранной связок проводится пластика связок с формированием костных тоннелей и фиксаторов,
- переломы ладонного края требуют фиксации винтом либо спицами,
- тяжелый оскольчатый перелом требует индивидуальной тактики, с возможной частичной консолидацией, либо резекцией проксимального полюса [44, 45].
- Рекомендуется проведение оперативного лечения (закрытое вправление перелома с внутренней фиксацией, остеосинтез при переломе мелких костей конечности, операции по поводу множественных переломов и повреждений, остеосинтез мелких костей скелета, реконструкция кости, Эндопротезирование ортопедическое мелких суставов стопы и кисти, артропластика кисти и пальцев руки, реконструкция кости. Остеотомия кости с использованием внутренних фиксаторов и аппаратов внешней фиксации, репозиция отломков костей при переломах) переломов головчатой кости при переломах со смещением, многооскольчатых переломах, а также при переломо- вывихах кисти.
Уровень убедительности рекомендаций — C (уровень достоверности доказательств – 5).
Комментарии: оперативное лечение переломов головчатой кости проводится в объеме открытой репозиции и фиксацией винтом, с костной аутопластикой при наличии показаний, либо чрескожной фиксации спицами [44, 45].
- Рекомендуется проведение оперативного лечения (закрытое вправление перелома с внутренней фиксацией, остеосинтез при переломе мелких костей конечности, операции по поводу множественных переломов и повреждений, остеосинтез мелких костей скелета, реконструкция кости, эндопротезирование ортопедическое мелких суставов стопы и кисти, артропластика кисти и пальцев руки, реконструкция кости. Остеотомия кости с использованием внутренних фиксаторов и аппаратов внешней фиксации, репозиция отломков костей при переломах) переломов крючковидной кости при переломах тела со смещением, многооскольчатых переломах, болевом синдроме ввиду ложного сустава крючка, либо нейропатии локтевого нерва при данном осложнении.
Уровень убедительности рекомендаций — C (уровень достоверности доказательств – 5).
Комментарии:
1) при переломе крючка производится его удаление, либо открытая репозиция, остеосинтез винтом.
2) при переломе тела со смещением следует выполнить открытую репозицию, фиксацию винтами, пластинами, либо спицами Киршнера [46].
- Рекомендуется проведение оперативного лечения (закрытое вправление перелома с внутренней фиксацией, остеосинтез при переломе мелких костей конечности, операции по поводу множественных переломов и повреждений, остеосинтез мелких костей скелета, реконструкция кости, Эндопротезирование ортопедическое мелких суставов стопы и кисти, артропластика кисти и пальцев руки, реконструкция кости. Остеотомия кости с использованием внутренних фиксаторов и аппаратов внешней фиксации, репозиция отломков костей при переломах) переломов гороховидной кости при значительном смещении отломков, оскольчатых переломах, дисфункции локтевого сгибателя запястья, постоянного болевого синдрома после проведенного консервативного лечения.
Уровень убедительности рекомендаций — C (уровень достоверности доказательств – 5).
Комментарии: оперативное лечение заключается в удалении гороховидной кости с последующим восстановлением, либо реконструкцией локтевого сгибателя кисти, при необходимости.
- Рекомендуется проведение оперативного лечения (закрытое вправление перелома с внутренней фиксацией, остеосинтез при переломе мелких костей конечности, операции по поводу множественных переломов и повреждений, остеосинтез мелких костей скелета, реконструкция кости, Эндопротезирование ортопедическое мелких суставов стопы и кисти, артропластика кисти и пальцев руки, реконструкция кости. Остеотомия кости с использованием внутренних фиксаторов и аппаратов внешней фиксации, репозиция отломков костей при переломах) переломов трапециевидной кости при значительном смещении отломков, либо внутрисуставном переломе.
Уровень убедительности рекомендаций — C (уровень достоверности доказательств – 5).
Комментарии: оперативное лечение заключается в открытой репозиции, остеосинтезе винтом либо спицами Киршнера, с последующей гипсовой иммобилизацией на 6-8 недель.
3.3 Иное лечение
3.3.1 Хирургическая антибиотикопрофилактика
- При хирургическом лечении взрослых и детей с переломами и ложными суставами костей запястья при имплантации металлических конструкций рекомендуется проводить хирургическую антибиотикопрофилактику (ХАП) инфекции области хирургического вмешательства однократным предоперационным введением антибактериального препарата с целью снижения риска развития инфекционных осложнений [50, 51].
Уровень убедительности рекомендации — C (уровень достоверности доказательств – 5).
Комментарии. В соответствии с международными клиническими руководствами по профилактике инфекций области хирургического вмешательства [50,52] задачей ХАП является создание бактерицидных концентраций антибактериального препарата в тканях, подвергающихся микробной контаминации во время операции для профилактики инфекций области хирургического вмешательства. Необходимость проведения ХАП определяется классом хирургической раны предстоящей операции: ХАП не требуется для «чистых» операционных ран, не связанных с установкой имплантатов ортопедических и металлических конструкций. ХАП следует проводить: для условно-чистых и контаминированных операционных ран; для «чистых» операционных ран, при которых устанавливаются импланты ортопедические и металлические конструкции. При инфицированных («грязных») ранах ХАП не показана, проводится антибиотикотерапия.
- У пациентов с переломами и ложными суставами костей запястья рекомендуется использовать в качестве основных препаратов с целью хирургической антибиотикопрофилактики при проведении оперативных вмешательств в травматологии и ортопедии цефалоспорины первого и второго поколения (I и II поколения, АТХ J01DB, J01DC) (цефазолин**, цефуроксим**), в качестве альтернативы при непереносимости бета-лактамных антибактериальных препаратов – антибактериальные препараты гликопептидной структуры (ванкомицин**), линкозамиды (#клиндамицин**) [50]. Применение указанных лекарственных препаратов проводится с учетом возрастных ограничений в инструкции по медицинскому применению.
Уровень убедительности рекомендации — С (уровень достоверности доказательств – 5).
Комментарии. Для пациентов с неотягощенным аллергоанамнезом и без значимых факторов риска носительства метициллин-резистентных стафилококков для профилактики ХАП используются цефалоспорины первого и второго (I и II поколения) (цефазолин**, цефуроксим**), которые вводятся внутривенно в интервале от 30 до 60 минут до разреза кожи. При непереносимости бета-лактамных антибактериальных препаратов следует назначить ванкомицин**, который вводится в течение минимум 60 мин с началом внутривенной инфузии за 2 ч до разреза, либо #клиндамицин**. При значимых факторах риска носительства метициллин-резистентных стафилококков (MRS) схема ХАП должна включать антибактериальные препараты системного действия (АТХ: J01) с анти-MRS-активностью (ванкомицин**). В большинстве случаев для эффективной профилактики достаточно одной предоперационной дозы антибактериального препарата системного действия. При длительных вмешательствах (более 3 ч) или массивной кровопотере следует назначать дополнительную интраоперационную дозу антибактериального препарата системного действия (АТХ: J01) (ориентировочный срок интраоперационного введения – через 2 периода полувыведения после предоперационной дозы). Введение антибактериальных препаратов системного действия (АТХ: J01) после закрытия раны в операционной нецелесообразно даже при наличии установленных дренажей.
В проспективном рандомизированном клиническом исследовании показано, что введение антибактериального препарата с целью ХАП через 1 минуту после наложения жгута продемонстрировало статистически значимое преимущество в плане снижения частоты ИОХВ, времени заживления ран и общей удовлетворенностью пациентов в сравнении с введением антибиотика до наложения жгута [53].
Разовые дозы основных антибактериальных препаратов для ХАП при оперативных вмешательствах в травматологии и ортопедии у взрослых: цефазолин** 2 г (при весе пациента ≥120 кг — 3 г), цефуроксим** 1,5 г, #клиндамицин** 900 мг, ванкомицин** по 15 мг/кг в виде медленной в/в инфузии [50].
Разовые дозы для детей следует рассчитывать по фактическому весу: цефазолин** 30 мг/кг, цефуроксим** 50 мг/кг, #клиндамицин** 10 мг/кг, ванкомицин** 15 мг/кг, применение фторхинолонов (АТХ: J01MA) в период формирования костно-суставной системы противопоказано в связи с риском развития артропатии [50, 54, 55].
- Рекомендуется взрослым пациентам с переломами и ложными суставами костей запястья проведение антибактериальной терапии продолжительностью не более 72 часов после закрытия раны [56].
Уровень убедительности рекомендации — A (уровень достоверности доказательств – 1).
Комментарии. В случае открытых переломов профилактическое введение антибиотиков эффективно для предупреждения ранней инфекции, при этом препарат следует вводить как можно скорее после травмы. Антибиотиком выбора является цефазолин**, однако пациентам с открытыми высокоэнергетическими переломами; повреждением магистральных сосудов, при сильно загрязненных ранах целесообразно расширение спектра назначаемых антибиотиков за счет грамотрицательных возбудителей. В таких случаях для взрослых пациентов возможно рассматривать добавление к цефазолину** #гентамицина**(в дозе 6 мг/кг 1 раз в сутки) [57,58]. Альтернативой указанной комбинации для пациентов старше 18 лет может быть #ампициллин + сульбактам** (в дозе 3,0 г каждые 8 часов в течение 3 суток) [59], последний, особенно актуален в случае риска развития клостридиальной инфекции. По мнению большинства исследователей при открытых переломах III типа по Gustilo и Anderson антибиотики не следует продолжать более 72 часов после закрытия мягкотканной раны [60].
- При хирургическом лечении пациентов с переломами и ложными суставами костей запястья рекомендуется проводить антибиотикопрофилактику инфекции области хирургического вмешательства продолжительностью не более 24 часов [61].
Уровень убедительности рекомендации — C (уровень достоверности доказательств – 5).
Комментарии: в соответствии с действующей в РФ нормативной документацией (СанПиН 3.3686-21) и клиническими рекомендациями [61] с целью достижения эффективной концентрации антибактериального препарата в тканях и сыворотке крови в момент разреза кожи, антибиотики для профилактики инфекции области хирургического вмешательства следует вводить внутривенно в интервале от 30 до 60 минут до разреза кожи, при применении ванкомицина** в течение 2 часов до разреза. Максимальная продолжительность профилактического введения антибактериального препарата системного применения не должна превышать 24 часов после окончания операции. В большинстве случаев для эффективной профилактики достаточно одной дозы антибактериального препарат системного применения. Дополнительные дозы следует вводить при длительных операциях, когда от момента предоперационного введения антибактериального препарата системного применения проходит время периода полувыведения примененного антибактериального препарата системного применения и возникает риск снижения концентрации антибактериального препарата системного применения ниже бактерицидной и повышение риска ИОХВ.
3.3.2 Послеоперационное обезболивание
- С целью адекватного обезболивания пациентам с переломами и ложными суставами костей запястья рекомендуется использовать мультимодальную анальгезию для взрослых и детей с учётом возрастных ограничений, которая может включать НПВП (из группы M01A Нестероидные противовоспалительные и противоревматические препараты нестероидные противовоспалительные и противоревматические препараты), парацетамол** и опиоиды (АТХ код группы N02A) немедленного высвобождения с учетом возрастных ограничений в инструкции по медицинскому применению, при невозможности её назначения – мономодальную [65, 66, 67, 68].
Уровень убедительности рекомендаций — A (уровень достоверности доказательств – 1).
Комментарии: необходимо обеспечить полноценное обезболивание пациенту с переломом до выполнения любых манипуляций и на весь период лечения перелома, продолжительность которого существенно варьируется в зависимости от выбранной тактики ведения пациента. При проведении обезболивания в стационаре необходимо учесть назначения, выполненные на этапе оказания неотложной медицинской помощи. В остром периоде травмы с целью обезболивания необходимо обеспечить пациенту надлежащую иммобилизацию отломков при помощи вакуумной шины, вакуумного матраса или аппарате внешней фиксации.
Из фармакологических стратегий в настоящее время общепринятым является применение мультимодальной анальгезии (ММА), представляющей собой использование нескольких анальгетиков (опиоидных и неопиоидных) из группы N02 Анальгетики с разным механизмом действия и нефармакологических вмешательств, направленных на воздействие на периферические и/или центральные участки нервной системы [69]. Такое сочетание позволяет более эффективно купировать болевой синдром за счет усиления эффектов различных лекарственных препаратов, что в большинстве случаев ведет к снижению частоты назначении и/или доз опиоидных аналгетиков. Таким образом, MMA снижает профиль риска каждого лекарства, обеспечивая при этом синергетический контроль боли с помощью различных классов лекарств. Послеоперационная ММА может включать психотерапию, физиотерапию, НПВП, парацетамол**, регионарную анестезию (однократное введение или установка катетеров для периферических нервов), местные инъекции и опиоиды [66,70].
В современной научной литературе авторы акцентируют внимание на использовании самых низких эффективных доз опиоидов в течение, как можно более короткого периода времени, не используют опиоиды с пролонгированным высвобождением. В качестве адьюванта на фоне проведения ММА для взрослых пациентов можно использовать однократное введение #дексаметазона** 1,25–20 мг в/в перед оперативным вмешательством (за 60 мин до разреза), который дает значимое снижение болевого синдрома [65].
Необходимо помнить об ограниченной двумя сутками длительности применения парентерального введения большинства НПВП из группы АТХ M01A «нестероидные противовоспалительные и противоревматические препараты» (кеторолак**, кетопрофен**, диклофенак**) в соответствии с инструкциями по медицинскому применению, что требует своевременного перевода пациента на пероральный прием препаратов или смены препарата или согласования дальнейшего применения с врачебной комиссией. Конкретный выбор способа местной анестезии и лекарственных средств осуществляет лечащий врач индивидуально в соответствии с особенностями пациента, локальными протоколами и оснащением медицинской организации.
При назначении обезболивающей терапии детям следует выбирать разовую дозу с учетом веса и возраста ребенка. Предпочтение следует отдавать анальгетикам с пероральным или ректальным путем введения, избегать внутримышечных инъекций.
- Рекомендуется выполнение местной блокады или регионарной анестезии, как части послеоперационного мультимодального режима [66, 71].
Уровень убедительности рекомендаций — А (уровень достоверности доказательств – 1).
Рекомендуемые анальгетики из группы N02 Анальгетики приведены в Приложениях А3.1, А3.2, А3.3.
3.3.3 Профилактика венозных тромбоэмболических осложнений
- Рутинно при операциях на верхней конечности под местной или региональной анестезией фармакологическая профилактика ВТЭО не рекомендуется [62].
Уровень убедительности рекомендации — C (уровень достоверности доказательств – 5).
Комментарии: подробно вопросы профилактики ВТЭО у пациентов травматолого-ортопедического профиля рассмотрены в методических рекомендациях 2022 г. [63] и рекомендациях российских экспертов 2023 г. [64].
4. Медицинская реабилитация и санаторно-курортное лечение, медицинские показания и противопоказания к применению методов медицинской реабилитации, в том числе основанных на использовании природных лечебных факторов
Травмы запястья могут приводить не только к нарушению функции кисти и пальцев, но и затруднению повседневной деятельности и самообслуживания, что ухудшает качество жизни пациента. Травматологическая помощь имеет решающее значение в лечении этой травмы, но полное восстановление невозможно без реабилитации. Не зависимо от метода лечения данной травмы – консервативного с фиксацией перелома гипсовой повязкой или оперативного, реабилитация начинается с первых дней и продолжается на всех этапах до полного выздоровления. Мультидисциплинарный, комплексный, но в то же время индивидуальный подход позволяет сократить сроки восстановления. Проведение этапной реабилитации с использованием лечебной физкультуры (ЛФК), массажа, физиотерапии и эрготерапии ускоряет сроки функционального восстановление и улучшает качество жизни пациента [32, 36, 39, 42].
- Рекомендована при консервативном и оперативном лечении пациентов с переломами и вывихом костей запястья этапная реабилитация с целью восстановления нарушенных функций кисти и пальцев, социально-бытового и профессионального восстановления, которая проводится МДРК по протоколам соответствующего периода лечения [29, 31, 32, 36, 37].
Уровень убедительности рекомендаций — С (уровень достоверности доказательств – 5).
Комментарии: учитывая большую значимость кисти и пальцев, как органа самообслуживания и выполнения трудовых операций, реабилитация имеет важное значение и направлена на восстановление нарушений, вызванных травмой и иммобилизацией. После вывиха запястья подвижность сустава может быть сильно ограничена, что требует специальных техник мобилизации. Обязательно отмечается мышечная слабость после иммобилизации, восстановление которой необходимо для поддержания стабильности сустава и выполнения трудовых задач. Теряется координация движений и контроль над мелкой моторикой, что требует специальной проприоцептивной тренировки. И конечной целью реабилитации является восстановление способности человека выполнять повседневные действия и задачи, начиная с самообслуживания, письма, работы с предметами, домашней работы и трудовых операций, что требует использования эрготерапии [29, 31, 32, 36, 37].
- Рекомендована программа реабилитации периода иммобилизации переломов/ вывиха костей запястья с целью улучшения местного кровообращения, профилактики тугоподвижности в суставах и мышечных гипотрофий, составляемая врачом ФРМ/ЛФК для выполнения в домашних условиях [29-32, 34].
Уровень убедительности рекомендаций — С (уровень достоверности доказательств – 5).
Комментарии: длительность периода иммобилизации различна и составляет в среднем при острых вывихах после закрытого вправления 4 недели, при застарелых вывихах после открытого вправления и фиксации спицами - 6 недель, при острых переломах костей запястья без смещения до 3-х месяцев и при острых переломах костей запястья после открытой репозиции и фиксации спицами/винтами - до 8 недель [31, 32, 34, 36, 37].
Длительность периода определяется совместно с врачом-травматологом-ортопедом.
Программа реабилитации составляется врачом ФРМ/ЛФК индивидуально и состоит из лечебной гимнастики (составление плана проведения курса лечебной физкультуры, назначение комплекса упражнений лечебной физкультуры, прием (осмотр, консультация) врача по лечебной физкультуре)):
- активных движений пальцами и в локтевом суставе - сгибание/разгибание, захват мягкого мяча и мелких предметов для профилактики тугоподвижности в суставах,
- изометрических сокращений мышц предплечья для улучшения кровообращения и профилактики мышечной атрофий,
- идеомоторных упражнений,
- динамические упражнения для здоровых конечностей.
При кратковременном пребывании в стационаре после хирургического лечения назначается локальная криотерапия, магнитотерапия (воздействие магнитными полями) через гипсовую повязку для уменьшения отека и боли.
- Рекомендована поэтапная программа амбулаторной реабилитации раннего постиммобилизационного периода в соответствии со сроками после переломов/ вывиха костей запястья с целью улучшения функции кисти и пальцев, мышечной силы, координации движений и самообслуживания. Программы реабилитации составляются врачом ФРМ/ЛФК дифференцировано в соответствии с характером травмы, стабильностью перелома или сустава и метода лечения и проводится МДРК [29-32, 34-37].
Уровень убедительности рекомендаций — С (уровень достоверности доказательств – 5).
Комментарии: на раннем этапе восстановительного периода (6–12 недель) после снятия иммобилизации программа реабилитации состоит из:
- лечебной гимнастики (А19.04.001.003) с упражнениями для мобилизации суставов (активные движения пальцами, пассивного сгибание/разгибание с помощью здоровой руки в запястном суставе, круговых движений запястьем (по/против часовой стрелки);
- для улучшения мышечной силы (динамические упражнения с сопротивлением и небольшими грузами (удержание легкого груза (0,5 кг) с медленным разгибанием, сопротивление сгибанию/разгибанию с эластичной лентой;
- упражнений на координацию и восстановление проприоцепции [26, 27, 35];
- пассивной механотерапии (А19.30.006.001 роботизированная механотерапия);
- ультразвуковой терапии (А17.30.034 ультрафонофорез лекарственный) и теплолечения [38, 39] для размягчения рубцов;
- ручного массажа кисти и предплечья и/или массажа электростатическим полем для уменьшения боли (массаж верхней конечности медицинский, воздействие переменного электростатического поля);
- локальный подводный вихревой массажа;
- гидрокинезотерапии (А19.03.003.023 гидрокинезотерапия при переломе костей).
- Рекомендована программа амбулаторной реабилитации позднего постиммобилизационного периода (3-6 месяцев) с целью восстановления функции кисти и пальцев, работоспособности руки, самообслуживания и трудовой деятельности, которая составляется врачом ФРМ/ЛФК и проводится МДРК [29-34, 36-39].
Уровень убедительности рекомендаций — С (уровень достоверности доказательств – 5).
Комментарии: программа реабилитации включает:
- лечебную гимнастику (А19.04.001.003) для восстановления мышечной силы: сгибание/разгибание запястья с гантелями (1–2 кг) и сопротивлением, с сопротивлением при супинации/пронации при помощи эспандера;
- эрготерапию (моделирование реальных действий, таких как поднятие мелких предметов или поворот дверной ручки, крана, др.) захват и удержание, перекладывание мелких предметов (монеты, шарики), лепка из пластилина, письмо и др. [42, 43];
- массажа кисти и предплечья;
- вибрационную терапию как элемент ручного массажа или аппаратного массажа [33];
- мягкотканные приемы мануальной терапии (A21.03.004);
- тренировка проприоцепции [26, 27, 35] на тренажерах с биологической обратной связью (А19.04.001.014).
Важно: проприоцепцию можно и нужно тренировать даже в период иммобилизации методами визуализации и зеркальной терапии. Исследования (например, Rosenkranz et al., J Hand Ther 2022[41] показывают, что ранняя проприоцептивная стимуляция сокращает сроки восстановления на 17-23%. Однако эти методики у нас в стране применяются редко и их нет в номенклатуре услуг.
- Рекомендовано в программы реабилитации при тяжелых травмах кисти и пальцев, требующих длительного восстановления в специализированных реабилитационных центрах внедрять современный технологии, с доказанной эффективностью, ускоряющие сроки и повышающие эффективность функционального восстановления: роботизированные тренажеры с биологической обратной связью, методы вибрационной стимуляции и проприоцептивной стимуляции [24, 25, 28, 33, 41].
Уровень убедительности рекомендаций — C (уровень достоверности доказательств – 5).
5. Профилактика и диспансерное наблюдение, медицинские показания и противопоказания к применению методов профилактики
Специальная профилактика переломов, вывихов фаланг пальцев кисти и пястных костей не разработана. Актуальны мероприятия по снижению травматизма, соблюдению техники безопасности в быту и на производстве. Диспансерное наблюдение при наличии перелома костей кисти не регламентировано.
- С целью профилактики переломов костей запястья рекомендовано включать использование специальной защитной экипировки (таких как наручи у сноубордистов и т.д.) в видах спорта, связанных с повышенным риском получения травм [48].
Уровень убедительности рекомендаций — А (уровень достоверности доказательств – 2).
6. Организация оказания медицинской помощи
Клиническое применение рекомендаций: Травматология и ортопедия, Анестезиология и реаниматология, Медицинская реабилитация, Организация здравоохранения и общественное здоровье.
Цель клинических рекомендаций: Клинические рекомендации разработаны с целью повышения качества оказания медицинской помощи, стандартизации алгоритмов диагностики и лечения пациентов с переломами и ложными суставами костей запястья.
Показаниями для госпитализации являются клинические ситуации, требующие выполнения оперативного лечения (см. раздел 3.2).
Показаниями для выписки пациента из медицинской организации являются: явное регрессирование болевого синдрома, отсутствие признаков активного воспаления, активизация пациента и начало медицинской реабилитации, либо отказ пациента/либо его опекунов в случае юридически установленной недееспособности пациента от продолжения стационарного лечения (причина отказа должна быть зафиксирована в истории болезни с личной подписью больного или его опекунов).
7. Дополнительная информация (в том числе факторы, влияющие на исход заболевания или состояния)
В постоперационном периоде сохраняется вероятность развития постиммобилизационных контрактур, развитие гнойно- воспалительного процесса, синдрома Зудека, требующего длительного комплексного лечения и наблюдения [49].
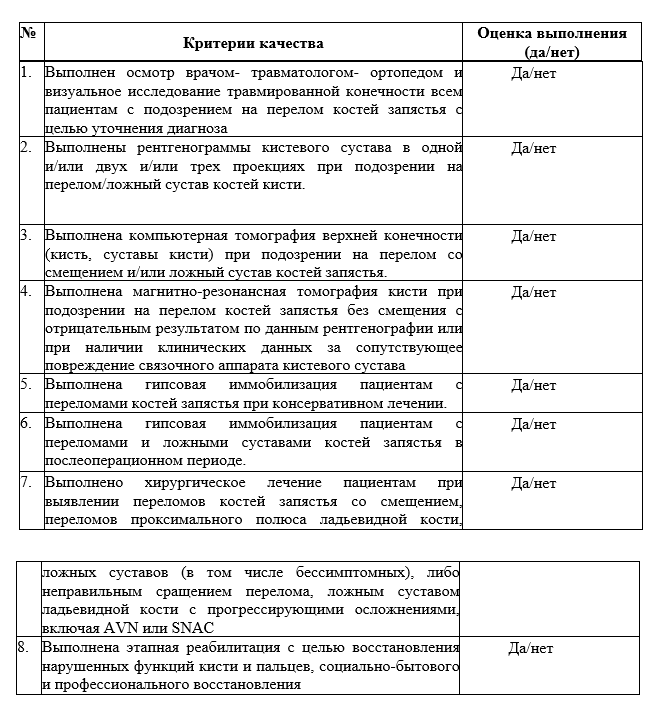
Критерии оценки качества медицинской помощи
Список литературы
- Clin Plast Surg. 2019 Jul;46(3):469-477. doi: 10.1016/j.cps.2019.03.007. Epub 2019 Apr 12. Fractures of the Carpal Bones. Brian M Christie, Brett F Michelotti. Affiliations Expand. PMID: 31103090 DOI: 10.1016/j.cps.2019.03.007
- Мусалатов Х.А. Травматология и ортопедия: учебник / под ред. Х.А. Мусалатова, Г.С. Юмашева. - 4-е изд., перераб. и доп. - М. : Медицина, 1995. – 560 с
- Черемисин В.М, Ищенко Б.И. Неотложная лучевая диагностика механических повреждений. – С.П. : ГИППОКРАТ, 2003. - С. 3-5.
- Волкова A.M. Хирургия кисти. Т. 3 / A.M. Волкова. - Екатеринбург: Уральский рабочий, 1996. - 208 с.
- Голубев И.О. Карпальная нестабильность / И.О. Голубев // Избранные вопросы пластической хирургии. - 2001. - Т. 1, № 8. - С. 52-53.
- Котельников Г.П. Травматология: национальное руководство / коллектив авторов; под ред. Г.П. Котельникова, С.П. Миронова. – М. : ГЭОТАР-Медиа, 2008. – 368 с.
- Clementson, M. Acute scaphoid fractures: guidelines for diagnosis and treatment / M. Clementson, A. Björkman, N.O.B. Thomsen // EFORT Open Rev. – 2020. Vol. 5, №2. – P. 96-103.
- Van Tassel, D. C. Incidence estimates and demographics of scaphoid fracture in the US population / D. C. Van Tassel, B. D. Owens, J. M. Wolf // J Hand Surg Am. – 2010. – №35. – P. 1242-1245.
- Borges, C. S. Scaphoid Reconstruction / C. S. Borges, P. H. Ruschel, M. B. Pignataro // Ortop Clin North Am. – 2020. – Vol.51, №1. – P. 65-76.
- Ko, J. H. Management of Scaphoid Fractures / J. H. Ko, M. A. Pet, W. C. Hammert // Plast Reconstr Surg. – 2017. – Vol.140, №2. – P. 333-346.
- Dias J,Kantharuban S. Treatment of Scaphoid Fractures: European Approaches. Hand Clin. 2017 Aug;33(3):501-509.
- Fowler JR, Hughes TB. Scaphoid fractures. Clin Sports Med. 2015 Jan;34(1):37-50.
- Schmitt R, Rosenthal H. Imaging of Scaphoid Fractures According to the New S3 Guidelines. Rofo. 2016 May;188(5):459-69
- Sendher R, Ladd AL. The scaphoid. Orthop ClinNorth Am. 2013 Jan;44(1):107-20.
- Winston M.J., Weiland A.J. Curr Rev MusculoskeletMed 2017 Mar;10(1):38 doi: 10.1007/s12178-017-9382-y.
- J Hand Surg Am 2008 Jul-Aug;33(6):988.
- Phillips T.G., Reibach A.M., Slomiany W.P. Am Fam Physician 2004 Sep 1;70(5):879.
- JHand Surg Am 2008 Jul-Aug;33(6):988.
- Hile D., Hile L. Emerg Med Clin North Am 2015 May;33(2):397 DOI: 10.1016/j.emc.2014.12.009.
- Tassel D.C.V., Owens B.D., Wolf J.M. J Hand SurgAm 2010 Aug;35(8):1242 DOI: 10.1016/j.jhsa.2010.05.017
- Daniels J.M.2, ZOOK E.G., Lynch J.M. AmFam Physician 2004 Apr 15;69(8):1941.
- Котельников Г.П. Травматология. Национальное руководство /под ред. Г.П. Котельникова, С.П. Миронова. Москва: ГЭОТАР-Медиа, 2017. 528 с.
- Torabi M., Lenchik L., Beaman F. D. et al. ACR Appropriateness Criteria® acute hand and wrist trauma. J. Am. Coll. Radiol. 2019; 16(5S): S7-S17.
- Alentorn-Geli, E., et al. (2020) "Local vibration therapy improves proprioception and motor function in patients with distal radius fractures: A randomized controlled trial"J. of Hand Therapy V. 33, Issue 2, April-June 2020, P. 123-130 DOI: 10.1016/j.jht.2019.12.005
- American Physical Therapy Association (2023) "Clinical Practice Guidelines for Vibration Therapy in Hand Rehabilitation"
- Rosenkranz K., et al. (2022)."Sensorimotor training during limb immobilization improves proprioception and motor function after cast removal" J. of Hand Therapy, 35(3), 345-356.DOI: 10.1016/j.jht.2021.12.003
- Petranyuk A., et al. (2021)."Early proprioceptive rehabilitation after wrist immobilization: A randomized controlled trial"Archives of Physical Medicine and Rehabilitation, 102(8), 1501-1510.
- Hesse et al. (2021)"Robot-assisted hand rehabilitation after wrist fractures"J Neuroeng Rehabil. 18: 84.
- Herzberg, G., Merlini, L., & Burnier, M. (2019)."Acute Perilunate Dislocations: A Systematic Review of Current Treatment Options.Hand Clinics, 35(1), 13-21.
- Wong, J., & Maffulli, N. (2021).*"Rehabilitation for Carpal Bone Fractures and Dislocations: An Evidence-Based Approach."British Medical Bulletin, 138(1), 85-99. DOI:10.1093/bmb/ldaa040
- Herzberg G. (2023) "Acute Carpal Dislocations: 2023 Treatment Algorithm"Journal of Hand Surgery (European Volume)
- Wolfe S.W., et al."Evidence-Based Management of Wrist Ligament Injuries" J.of Hand Surgery (American Volume) 2022, Т/N: 47(8) p: 789-804. DOI:10.1016/j.jhsa.2022.05.003
- Pollock, M., et al. (2022)"Vibration therapy for improving proprioception in chronic wrist instability"Cochrane Database of Systematic Reviews. Issue 5, Art. No.: CD015259DOI: 10.1002/14651858.CD015259
- Lalonde, D. H., & Wong, A. (2021)."How soon should we mobilize patients after wrist fracture surgery? A meta-analysis." Plastic and Reconstructive Surgery, 147(1), 39e-48e.
- Dias, J. J., et al. (2020)."Rehabilitation after scaphoid fractures: a systematic review and meta-analysis."J. of Hand Surgery (European Volume), 45(8), 818-826. DOI: 10.1177/1753193420937617
- Buijze, G. A., et al. (2018). "Clinical and radiological outcomes of early mobilization versus cast immobilization after surgical fixation of scaphoid fractures: a randomized controlled trial." J. of Bone and Joint Surgery, 100(13), 1072-1079. DOI: 10.2106/JBJS.17.01189
- Herzberg, G., et al. (2019)."Acute perilunate dislocations: a systematic review of current treatment options."Hand Clinics, 35(1), 13-21.
- Hoang-Kim, A., et al. (2018)."Physical therapy interventions for carpal fractures: a Cochrane review summary."J.l of Orthopaedic & Sports Physical Therapy, 48(4), 324. DOI: 10.2519/jospt.2018.0404
- European Hand Trauma Society (EHTS, 2021)."Rehabilitation protocols for carpal injuries." DOI: 10.1016/j.jhse.2021.03.001
- American Society of Hand Therapists (2023)."Clinical Guidelines for Proprioceptive Rehabilitation in Wrist Trauma"
- Rosenkranz
et al."The effects of sensorimotor training on proprioception and
functional outcomes in patients with chronic wrist instability: A
randomized controlled trial" J. of Hand Therapy .2022.
Т/N: 35(4) р567-576
- Souer
J.S., Buijze G.A., Ring D."Occupational Therapy Versus Independent
Exercise After Volar Plate Fixation of Distal Radius Fractures: A
Randomized Controlled Trial"J.l of Hand Surgery (American
Volume).2021. Т/N:46(5)p.387-395
- Hoang-Kim A., Pegreffi F., Moroni A., Ladd A. Effectiveness of Occupational Therapy Interventions for Adults With Musculoskeletal Conditions of the Forearm, Wrist, and Hand: A Systematic Review"J.Archives of Physical Medicine and Rehabilitation,2022, Т/N:103(6)p.1209-1222.e7
- Christie BM, Michelotti BF. Fractures of the Carpal Bones.Clin PlastSurg. 2019 Jul;46(3):469-477
- Urch EY, Lee SK. Carpal fractures other than scaphoid. Clin Sports Med. 2015Jan;34(1):51-67
- Suh N, Ek ET, Wolfe SW. Carpal fractures. J Hand Surg Am. 2014 Apr;39(4):785-91
- Pan T, Lögters TT, Windolf J, Ksaufman R. Uncommon carpal fractures. Eur J Trauma Emerg Surg. 2016 Feb;42(1):15-27
- Russel K, Hagel B, Francescutti LH. Clin J Sport Med. 2007 Mar;17(2):145-50 doi: 10.1097/JSM.0b013e31803f901b.
- Vanvelk N., Chen B., Van Lieshout EMM, et al. Duration of perioperative antibiotic prophylaxis in open fractures: a systematic review and critical appraisal. Antibiotics (Basel). 2022; 11(3):293.
- Bratzler D.W., Dellinger E.P., Olsen K.M., et al. Clinical practice guidelines for antimicrobial prophylaxis in surgery // Am. J. Health. Syst. Pharm. 2013. Vol. 70, № 3. P. 195–283.
- AO Principles of Fracture Management: Vol. 1: Principles, Vol. 2: Specific fractures / ed. Buckley R.E., Moran C.G., Apivatthakakul T. Stuttgart: Georg Thieme Verlag, 2018. P. b-006-149767.
- World Health Organization. Global guidelines for the prevention of surgical site infection. 2nd ed. Geneva: World Health Organization, 2018. 184 p.
- Akinyoola A.L., Adegbehingbe O.O., Odunsi A. Timing of Antibiotic Prophylaxis in Tourniquet Surgery // J. Foot Ankle Surg. 2011. Vol. 50, № 4. P. 374–376.
- Opri F., Bianchini S., Nicoletti L., et al. Surgical Antimicrobial Prophylaxis in Patients of Neonatal and Pediatric Age Undergoing Orthopedic and Hand Surgery: A RAND/UCLA Appropriateness Method Consensus Study // Antibiotics. 2022. Vol. 11, № 3. P. 289.
- Власова А.В., Смирнова Е.В., Теновская Т.А., et al. Протокол периоперационной и постэкспозиционной антибиотикопрофилактики в ГБУЗ «Морозовская ДГКБ ДЗМ» // Здоровье Мегаполиса. 2021. Vol. 2, № 2. P. 46–64.
- Messner J., Papakostidis C., Giannoudis P.V., et al. Duration of Administration of Antibiotic Agents for Open Fractures: Meta-Analysis of the Existing Evidence // Surg. Infect. 2017. Vol. 18, № 8. P. 854–867.
- Sorger J.I., Kirk P.G., Ruhnke C.J., et al. Once Daily, High Dose Versus Divided, Low Dose Gentamicin for Open Fractures: // Clin. Orthop. 1999. Vol. 366. P. 197–204.
- Hoff W.S., Bonadies J.A., Cachecho R., et al. East Practice Management Guidelines Work Group: Update to Practice Management Guidelines for Prophylactic Antibiotic Use in Open Fractures // J. Trauma Inj. Infect. Crit. Care. 2011. Vol. 70, № 3. P. 751–754.
- Takahara S., Tokura T., Nishida R., et al. Ampicillin/sulbactam versus cefazolin plus aminoglycosides for antimicrobial prophylaxis in management of Gustilo type IIIA open fractures: A retrospective cohort study // Injury. 2022. Vol. 53, № 4. P. 1517–1522.
- What is the most optimal prophylaxtic antibiotic coverage and treatment duration for open fractures of long bones? [Electronic resource] // ICM Philly. 2019.
- Брико
Н.И., Божкова С.А., Брусина Е.Б. и др.; Национальная ассоциация
специалистов по контролю инфекций, связанных с оказанием медицинской
помощи (НАСКИ). Профилактика инфекций области хирургического
вмешательства. Метод. рекомендации. М., 2022. 74 с. [Electronic resource].
- Roberts DC, Warwick DJ. Venous thromboembolism following elbow, wrist and hand surgery: a review of the literature and prophylaxis guidelines. J Hand Surg Eur Vol. 2014;39(3):306-312. doi:10.1177/1753193412469131
- Божкова С.А., Тихилов Р.М., Андрияшкин В.В. Профилактика, диагностика и лечение тромбоэмболических осложнений в травматологии и ортопедии: методические рекомендации // Травматология И Ортопедия России. 2022. Vol. 28, № 3. P. 136–166.
- Селиверстов Е.И., Лобастов К.В., Илюхин Е.А. Профилактика, диагностика и лечение тромбоза глубоких вен. Рекомендации российских экспертов // Флебология. 2023. Vol. 17, № 3. P. 152–296.
- Waldron N.H., Jones C.A., Gan T.J., et al. Impact of perioperative dexamethasone on postoperative analgesia and side-effects: systematic review and meta-analysis // Br. J. Anaesth. 2013. Vol. 110, № 2. P. 191–200.
- Wick E.C., Grant M.C., Wu C.L. Postoperative Multimodal Analgesia Pain Management With Nonopioid Analgesics and Techniques: A Review // JAMA Surg. 2017. Vol. 152, № 7. P. 691.
- Doleman B., Mathiesen O., Sutton A.J., et al. Non-opioid analgesics for the prevention of chronic postsurgical pain: a systematic review and network meta-analysis // Br. J. Anaesth. 2023. Vol. 130, № 6. P. 719–728.
- Frizzell K.H., Cavanaugh P.K., Herman M.J. Pediatric Perioperative Pain Management // Orthop. Clin. North Am. 2017. Vol. 48, № 4. P. 467–480.
- Hsu J.R., Mir H., Wally M.K., et al. Clinical Practice Guidelines for Pain Management in Acute Musculoskeletal Injury // J. Orthop. Trauma. 2019. Vol. 33, № 5. P. e158–e182.
- Lee S.K., Lee J.W., Choy W.S. Is multimodal analgesia as effective as postoperative patient-controlled analgesia following upper extremity surgery? // Orthop. Traumatol. Surg. Res. 2013. Vol. 99, № 8. P. 895–901.
- Richman J.M., Liu S.S., Courpas G., et al. Does Continuous Peripheral Nerve Block Provide Superior Pain Control to Opioids? A Meta-Analysis // Anesth. Analg. 2006. Vol. 102, № 1. P. 248–257.
- Hauer J. Pain in children: Approach to pain assessment and overview of management principles // UpToDate. Poplack DG. Wolters Kluwer.
- Orliaguet G., Hamza J., Couloigner V., et al. A Case of Respiratory Depression in a Child With Ultrarapid CYP2D6 Metabolism After Tramadol // Pediatrics. 2015. Vol. 135, № 3. P. e753–e755.
- Schechter W. Pharmacologic management of acute perioperative pain in infants and children // UpToDate. Sun LS. Wolters Kluwer.
- Desai N., Schofield N., Richards T. Perioperative patient blood management to improve outcomes. Anesth Analg. 2018; 127 (5): 1211-1220.
- Weber, D. M., Kraus, R., Wirth-Welle, R., Andreisek, G., Gnannt, R., Guéro, S., Seiler, M. Paediatric fractures of carpal bones other than the scaphoid //Hand Surgery and Rehabilitation. – 2023. – Т. 42. – №. 5. – С. 406-412.
- Wulff RN, Schmidt TL. Carpal fractures in children. J Pediatr Orthop. 1998 Jul-Aug;18(4):462-5. PMID: 9661853.
- Light TR. Injury to the immature carpus. Hand Clin 1988;4:415-24.
- Anderson WJ. Simultaneous fracture of the scaphoid and capitate in a child. J Hand Surg Am. 1987 Mar;12(2):271-3.
- Aldeeb M, Aminake GN, Khalil IA, Hayton M, Ksantini OEK, Hagert E. Isolated Trapezoid Fracture in Adolescent Goalkeepers: A Scoping Review of the Literature and a Report of Two Cases. J Hand Surg Glob Online. 2023 Oct 31;6(1):46-52. doi: 10.1016/j.jhsg.2023.09.001.
- P. Journeau, Traumatismes du carpe chez l’enfant, Chirurgie de la Main, Volume 32, Supplement 1, 2013, Pages S16-S28, ISSN 1297-3203,
- Oestreich K, Jacomel TUY, Hassan S, Horwitz MD, Lindau TR. Pediatric Scaphoid Nonunions: A Case Series, Review of the Literature, and Evidence-Based Guidelines. J Wrist Surg. 2020 Feb;9(1):2-12. doi: 10.1055/s-0039-3401035. Epub 2019 Dec 20. PMID: 32025347; PMCID: PMC7000270.
- Fujioka Hiroyuki, Nishikawa Tetsuo, Takagi Yohei, Oi Takanori , Yoshiya Shinichi. Stress Fracture of the Ossification Center of the Scaphoid in a Skeletally Immature Gymnast - 2019 The Journal of Hand Surgery (Asian-Pacific Volume) PG - 386-388 10.1142/S2424835519720172 [doi]
- Al-Khater, K. M., Hegazi, T. M., Al-Thani, H. F., Al-Muhanna, H. T., Al-Hamad, B. W., Alhuraysi, S. M., ... & Siddiqui, F. B. (2020). Time of appearance of ossification centers in carpal bones: A radiological retrospective study on Saudi children //Saudi Medical Journal. – 2020. – Т. 41. – №. 9. – С. 938
- Pan, T., Lögters, T. T., Windolf, J., & Kaufmann, R. (2016). Uncommon carpal fractures //European Journal of Trauma and Emergency Surgery. – 2016. – Т. 42. – С. 15-27.
- Хисамутдинова А.Р., Карелина Н.Р. Остеогенез костей предплечья и кисти как надежный критерий определения биологического возраста //Российские биомедицинские исследования. – 2017. – Т. 2. – №. 4. – С. 42-47.
- Gümüştaş, S. A., Tosun, H. B., Ağır, İ., & Uludağ, A. Nonunion of capitate due to late diagnosis in a teenager //The American Journal of Case Reports. – 2014. – Т. 15. – С. 139.
- De Schrijver F, De Smet L: Isolated fracture of the capitate: the value of MRI in diagnosis and follow up. Acta Orthop Belg, 2002; 68(3): 310–15
- Albertsen J, Mencke S, Christensen L et al: Isolated capitate fracture diagnosed by computed tomography. Case report. Handchir Mikrochir Plast Chir, 1999; 31(2): 79–81
- Compson JP. Trans-carpal injuries associated with distal radial fractures in children: a series of three cases. J Hand Surg Br. 1992 Jun;17(3):311-4. doi: 10.1016/0266-7681(92)90119-m.
- Nafie, S. A. A. Fractures of the carpal bones in children. Injury, 18 : 1987 117- 119.
- Eckert K, Tröbs RB, Schweiger B, Liedgens P, Radeloff E, Ackermann O. Diagnostisches Vorgehen bei Handwurzelknochenfrakturen im Kindesalter: eine retrospektive Analyse . Z Orthop Unfall. 2016 Feb;154(1):43-9. German. doi: 10.1055/s-0035-1558078.
- Khoriati A, Jones C, Abdulkareem A, Ellahee N. Delayed identification of an isolated paediatric capitate fracture. Trauma Case Rep. 2017 Oct 31;12:8-10. doi: 10.1016/j.tcr.2017.10.004. PMID: 29644275; PMCID: PMC5887053.
- Jørgsholm P, Thomsen N, Besjakov J, Abrahamsson S, Björkman A. MRI shows a high incidence of carpal fractures in children with posttraumatic radial-sided wrist tenderness. Acta Orthop. 2016 Oct;87(5):533-7. doi: 10.1080/17453674.2016.1210940. Epub 2016 Jul 20. PMID: 27436058; PMCID: PMC5016915.
- Romme KL, Thorninger R, Tvedegaard-Christensen J. [Fracture of os capitatum and os triquetrum in a child]. Ugeskr Laeger. 2019 Jan 21;181(4):V08180527. Danish. PMID: 30722834.
- Obdeijn MC, van der Vlies CH, van Rijn RR. Capitate and hamate fracture in a child: the value of MRI imaging. Emerg Radiol. 2010 Mar;17(2):157-9. doi: 10.1007/s10140-009-0815-9. Epub 2009 May 26. Erratum in: Emerg Radiol. 2010 Mar;17(2):169. van Vliet, Cornelis [corrected to van der Vlies, Cornelis H]. PMID: 19468765; PMCID: PMC2816242.
- Giannetti A, Fidanza A, Passeri M, Romanini E, Ciuffoletti A, Calvisi V. Pisiform Bone Dislocation in a Pediatric Patient: What is the Best Treatment? Case Report and Review of the Literature. J Hand Microsurg. 2020 Oct 29;14(4):339-342. doi: 10.1055/s-0040-1718863. PMID: 36398158; PMCID: PMC9666076.
- Hurni Y, Fusetti C, de Rosa V. Fracture dislocation of the pisiform bone in children: a case report and review of the literature. J Pediatr Orthop B. 2015 Nov;24(6):556-60. doi: 10.1097/BPB.0000000000000210. PMID: 26163866.
- Foley K, Patel S. Fractures of the scaphoid, capitate and triquetrum in a child: a case report. J Orthop Surg (Hong Kong). 2012 Apr;20(1):103-4. doi: 10.1177/230949901202000121. PMID: 22535822.
- Shaterian A, Santos PJF, Lee CJ, Evans GRD, Leis A. Management Modalities and Outcomes Following Acute Scaphoid Fractures in Children: A Quantitative Review and Meta-Analysis. Hand (N Y). 2019 May;14(3):305-310. doi: 10.1177/1558944717735948. Epub 2017 Oct 27. PMID: 29078712; PMCID: PMC6535946.
- Gibney B, Murphy MC, Ahern DP, Hynes D, MacMahon PJ. Trapezium fracture: a common clinical mimic of scaphoid fracture. Emerg Radiol. 2019 Oct;26(5):531-540.
Приложение А1. Состав рабочей группы по разработке и пересмотру клинических рекомендаций
- Авдейчик Н.В., к.м.н., врач-травматолог-ортопед отделения реконструктивной микрохирургии и хирургии кисти ФГБУ «НМИЦ ДТО им. Г.И. Турнера» Минздрава России.
- Балюра Г.Г., к.м.н., член межрегиональной общественной организации «Общество кистевых хирургов — Кистевая группа», Москва; член АТОР.
- Галкина Н.С., врач-травматолог-ортопед отделения реконструктивной микрохирургии и хирургии кисти ФГБУ «НМИЦ ДТО им. Г.И. Турнера» Минздрава России.
- Героева И.Б., д.м.н., профессор, ФГБУ «НМИЦ ТО им. Н.Н. Приорова» Минздрава России, Москва.
- Голубев И.О., д.м.н., председатель межрегиональной общественной организации «Общество кистевых хирургов — Кистевая группа», Москва; член АТОР.
- Гранкин Д.Ю., врач-травматолог-ортопед отделения реконструктивной микрохирургии и хирургии кисти ФГБУ «НМИЦ ДТО им. Г.И. Турнера» Минздрава России.
- Кокорев А.И., к.м.н., врач-травматолог-ортопед, начальник отдела организации деятельности травматолого-ортопедической службы, ФГБУ «НМИЦ ТО им. Н.Н. Приорова» Минздрава России, член АТОР.
- Назаренко А.Г., д.м.н., член-корреспондент РАН, директор ФГБУ «НМИЦ ТО им. Н.Н. Приорова» Минздрава России, Москва, вице-президент АТОР.
Конфликт интересов: члены рабочей группы заявляют об отсутствии у них конфликта интересов при разработке данной клинической рекомендации.
Приложение А2. Методология разработки клинических рекомендаций
Целевая аудитория данных клинических рекомендаций:
- Врачи-травматологи-ортопеды
- Врачи-хирурги
- Врачи-детские хирурги
- Врачи общей практики (семейные врачи)
- Врачи по медицинской реабилитации
Этапы оценки уровней достоверности доказательств и убедительности рекомендаций:
- Определение критериев поиска и отбора публикаций о клинических исследованиях (КИ) эффективности и/или безопасности медицинского вмешательства, описанного в тезисе-рекомендации.
- Систематический поиск и отбор публикаций о КИ в соответствии с определёнными ранее критериями.
Систематический поиск и отбор публикаций о клинических исследованиях:
Доказательной базой для рекомендаций явились публикации, отобранные с помощью информационного поиска в базах данных ЦНМБ «Российская медицина», MEDLINE (НМБ США) и COCHRANE Library, научных электронных библиотеках eLibrary.ru и «КиберЛенинка», а также в сети Интернет с помощью поисковых систем Яндекс, Google и Google Scholar, путем просмотра ведущих специализированных рецензируемых отечественных медицинских журналов по данной тематике и рекомендаций по лечению переломов международной Ассоциации Остеосинтеза AO/ASIF.


Порядок обновления клинических рекомендаций.
Механизм обновления клинических рекомендаций предусматривает их систематическую актуализацию – не реже чем один раз в три года, а также при появлении новых данных с позиции доказательной медицины по вопросам диагностики, лечения, профилактики и реабилитации конкретных заболеваний, наличии обоснованных дополнений/замечаний к ранее утверждённым КР, но не чаще 1 раза в 6 месяцев.
Приложение А3. Справочные материалы, включая соответствие показаний к применению и противопоказаний, способов применения и доз лекарственных препаратов, инструкции по применению лекарственного препарата
Приложение А3.1. Рекомендации по обезболиванию при большой мышечно-скелетной травме (оперативные вмешательства по фиксации переломов длинных трубчатых костей или сложного суставного перелома, обширная травма мягких тканей, обширное оперативное вмешательство и др.) у взрослых
В таблице представлены обезболивающие лекарственные препараты в режимах дозирования в соответствии с Клиническим руководством по обезболиванию при острой мышечно-скелетной травме [69].
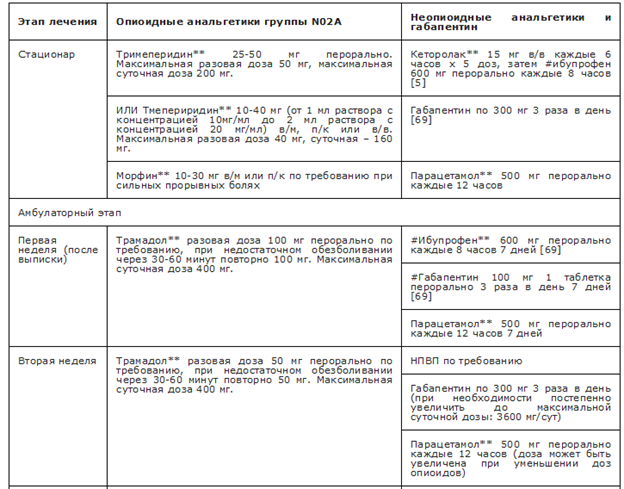

Приложение А3.2. Рекомендации по обезболиванию при мышечно-скелетной травме без оперативного вмешательства (закрытые переломы, поверхностные ранения и др.) у взрослых
В таблице представлены обезболивающие лекарственные препараты в режимах дозирования в соответствии с Клиническим руководством по обезболиванию при острой мышечно-скелетной травме [69].
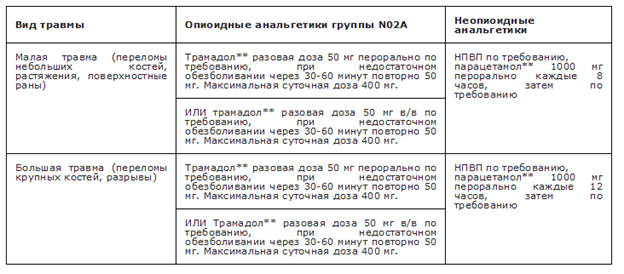
Приложение А3.3 Режим дозирования обезболивающих препаратов для детей
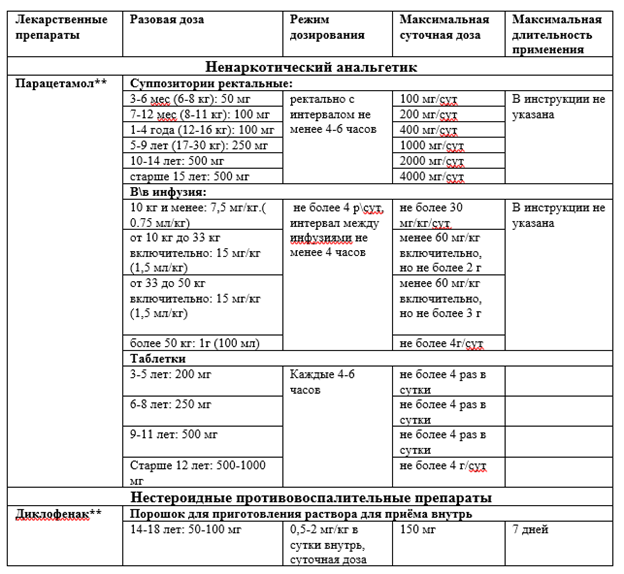
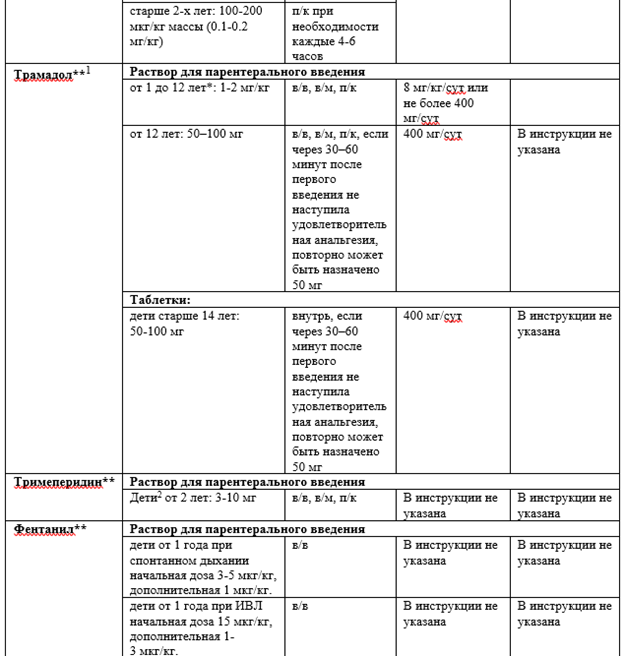
1.Детям
до 12 лет предпочтительно применять морфин** при необходимости назначения
опиоидных анальгетиков, так как применение трамадола** ассоциировано с большим
риском нежелательных реакций [72, 73].
Приложение Б. Алгоритмы действий врача
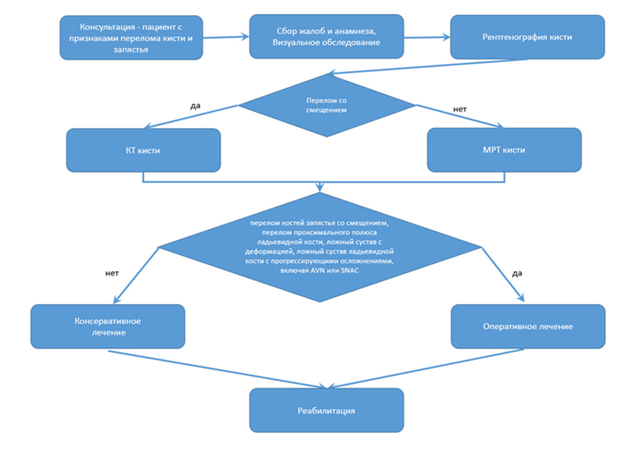
Приложение В. Информация для пациента
В первые дни после наложения гипсовой лонгеты необходимо следить за состоянием пальцев. Чрезмерное сдавление гипсовой повязкой может вызвать увеличение отека и привести к гемодинамическим и неврологическим осложнениям. При явлениях нарушения кровообращения мягкий бинт разрезают и края лонгеты слегка отгибают. Активные движения пальцами кисти разрешаются с 1-го дня после перелома и проведения иммобилизации конечности, либо с 1-го дня после проведения оперативного лечения. После исчезновения отека и болевого синдрома необходимо начинать активные движения в локтевом суставе, включая пронацию и супинацию под контролем врача физической и реабилитационной медицины (или врача по медицинской реабилитации, или врача по лечебной физкультуре, или врача-физиотерапевта).
Теги: суставы
234567 Описание для анонса:
234567 Начало активности (дата): 29.11.2025
234567 Кем создан (ID): 989
234567 Ключевые слова: суставы, запястье, переломы, ротация фрагментов, мышечно-скелетная травма
12354567899
Похожие статьи
Опыт применения полика пролактона при производстве скаф фолда мениска коленного суставаРентген на дому 8 495 22 555 6 8
Интерстициальные заболевания легких в клинической практике
Локализация фазударно-фрикционного взаимодействия стопы с опорной поверхностью
Травма кисти при ударе кулаком о твердый предмет



