 06.12.2025
06.12.2025
Результат лечения пациентки с инфекцией коленного сустава после артроскопической пластики передней крестообразной связки
Пациентка 22 лет с диагнозом «Хронический посттравматический остеомиелит правого бедра и большеберцовой кости
ВВЕДЕНИЕ
Инфекция коленного сустава (септический артрит) является редким, но довольно серьезным послеоперационным осложнением. В общей популяции инфекционные осложнения после данного оперативного вмешательства встречаются с частотой 0,14-1,8 % [1]. Возбудителями инфекции, как правило, являются коагулазонегативный и золотистый стафилококк [2, 3, 4]. Большему риску инфицирования коленного сустава подвержены пациенты молодого возраста, получающие инъекции кортикостероидов, имеющие в анамнезе сахарный диабет, а также пациенты с сопутствующими хирургическими вмешательствами [5, 6, 7].
Некоторые исследователи утверждают, что частота инфекционных осложнений выше при выборе в качестве трансплантата сухожилий мышц хармстрингов [8]. Позднее обращение пациентов либо отсроченное начало лечения грозят такими исходами инфекционного артрита, как отслойка хряща, его истончение, остеоартрит и остеомиелит [9].
Диагностика инфекции после реконструкции передней крестообразной связки (ПКС) основывается на анамнезе пациента, осмотре, лабораторных показателях и анализах синовиальной жидкости после суставной аспирации. Клинически септический артрит проявляется отеком мягких тканей, гиперемией, локальным повышением температуры, болью и нарушением функции пораженного сустава, а также незаживающими послеоперационными ранами. Лабораторная диагностика включает исследование сывороточных маркеров и внутрисуставного содержимого (синовиальная жидкость и образцы ткани, полученные интраоперационно) [5].
Многие ортопеды на первом этапе отдают предпочтение процедурам, сохраняющим трансплантат связки: этапным артроскопиям, дебридменту и антибиотикотерапии [1, 2, 10, 11]. Однако при неэффективности такого лечения или выявлении резистентного к терапии возбудителя проводят санацию сустава с удалением трансплантата и фиксирующих его имплантатов, что связано со способностью микроорганизмов адгезироваться на поверхности внедряемых в сустав элементов [6, 12].
Цель работы — представить результат успешно проведенного двухэтапного лечения пациентки с инфекцией коленного сустава, вызванной метициллинрезистентным эпидермальным стафилококком, после артроскопической пластики передней крестообразной связки.
В данной статье представлено клиническое наблюдение пациентки с инфекционными осложнениями после реконструкции ПКС. Отличительная особенность данного случая состоит в заполнении костных каналов цементным спейсером с добавлением антибиотика и костной пластике этих каналов на втором этапе, после удаления спейсера. Авторы публикации подобного клинического случая использовали цементные спейсеры в виде шариков, расположенных в полости сустава [9].
МАТЕРИАЛЫ И МЕТОДЫ
Пациентка 22 лет поступила в клинику костно-суставной инфекции НМИЦ ТО имени академика Г.А. Илизарова с жалобами на ночные боли «пульсирующего» характера в правом коленном суставе, нестабильность правого коленного сустава.
Диагноз: Хронический посттравматический остеомиелит правого бедра и большеберцовой кости. Артрит правого коленного сустава. Состояние после протезирования ПКС правого коленного сустава (рис. 1).
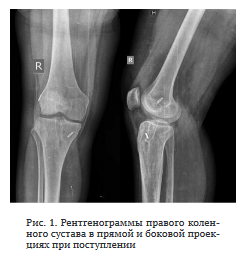
Из анамнеза заболевания: 2010 г. — травма правого коленного сустава, повреждение ПКС, артроскопическое протезирование ПКС. Июнь 2016 г. — повторная травма, лечебно-диагностическая артроскопия с резекцией медиального мениска. Июнь 2021 г. — травма правого коленного сустава с повреждением трансплантата ПКС.
Июль 2021 г. — повторная резекция медиального мениска артроскопически и ревизионное протезирование ПКС, в послеоперационном периоде — гнойный артрит.
Август 2021 г. — дренирование коленного сустава.
Локальный статус. Состояние кожных покровов: ран и свищей нет. Умеренный отек правого коленного сустава. Локальные гиперемия и гипертермия кожных покровов. Симптом «переднего выдвижного ящика» — положительный. Тест Лахмана — положительный. Особенности походки: передвигается с опорой на костыли. Ортопедический статус: укорочения нет. Пульсация на периферических сосудах: пульсация на а. dorsalis pedis пальпируется на обеих нижних конечностях. Движения в суставах больной конечности: сгибательно-разгибательная контрактура правого коленного сустава (сгибание/ разгибание — 110/170°).
Функциональное состояние правого коленного сустава: 19,5 баллов (по К88), 40 баллов (по Lysholm).
Результаты лабораторных исследований. Анемия легкой степени (НЪ 98 г/л), повышены СОЭ (61 мм/ч) и СРБ (6,7 мг/л). В пункте правого тазобедренного сустава обнаружен рост Staphylococcus epidermidis, МК8Е 103 КОЕ/мл.
Операция в нашей клинике проведена в декабре 2021 г.
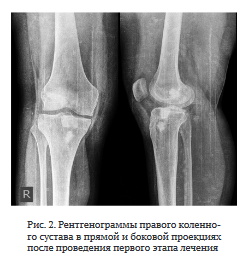
Первый этап лечения. Ревизия правого коленного сустава; удаление трансплантата ПКС; дебридмент;
УЗ кавитация раны; пластика дефектов костным цементом с ванкомицином (рис. 2). Результаты интраоперационного микробиологического исследования — МК8Е 103 КОЕ/мл. Интраоперационная кровопотеря составила 100 мл, гемотрансфузию не проводили. Рана зажила первичным натяжением. Дренаж удален на третьи сутки после операции.
После каждого из этапов оперативного вмешательства проводили двухнедельный курс этиотропной антибактериальной терапии ванкомицином 1,0 г х 2 раза/день и меропенемом 1,0 г х 3 раза/день в стационаре; четырехнедельный курс моксифлоксацином 400 мг х 1 раз/день и ко-тримоксазолом 480 мг х 3 раза/день на амбулаторном периоде лечения. Пациентке рекомендовано использование костылей при ходьбе с ограничением нагрузки на оперированную конечность.
Спустя три месяца после первого этапа лечения проведена диагностическая пункция правого коленного сустава, рост возбудителя не выявлен. Гематологические показатели: анемия легкой степени (НЪ 107 г/л), острофазовые маркеры воспаления в пределах нормы (СОЭ 2,0 мм/час и СРБ 1,6 мг/л).
В марте 2022 г. проведен второй этап лечения: ревизия правого коленного сустава; удаление спей- сера; дебридмент правой бедренной и большеберцовой кости; УЗ кавитация раны; пластика дефектов бедренной и большеберцовой кости аллокостным материалом с добавлением ванкомицина; открытая реконструкция ПКС правого коленного сустава с использованием аутотрансплантата (рис. 3).
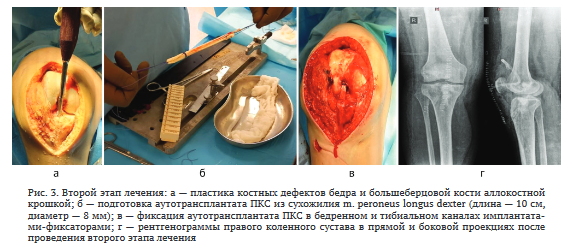
Интраоперационная кровопотеря составила 150 мл, гемотрансфузию не проводили. При интраоперационном микробиологическом исследовании роста возбудителей не обнаружено. Пациентка получала восстановительное лечение, активизацию больной осуществляли на вторые сутки после операции с инструктором ЛФК. Дренаж удален на третьи сутки после операции. Рана зажила первичным натяжением.
ПОСЛЕДУЮЩЕЕ НАБЛЮДЕНИЕ И РЕЗУЛЬТАТЫ
На контрольном осмотре через два года данных за обострение гнойно-воспалительного процесса не выявлено. Нестабильность в коленном суставе не наблюдали (симптомы переднего выдвижного ящика, заднего выдвижного ящика и тест Лахмана — отрицательные), маркеры воспаления — в пределах нормы (СОЭ — 21 мм/час; СРБ — 3 мг/л). Функциональное состояние правого коленного сустава составило 77 баллов по К88, 69 баллов по ^у5Ьо1т (рис. 4).
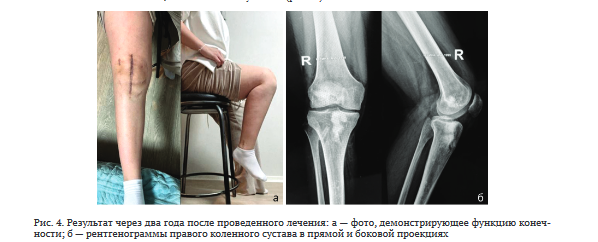
В результате лечения купирована инфекция в области правого коленного сустава и восстановлена функция конечности. Пациентка результатом лечения довольна, не использует дополнительные средства опоры, вернулась к повседневной трудовой деятельности.
ОБСУЖДЕНИЕ
Септический артрит после реконструкции ПКС увеличивает риск быстрого разрушения коленного сустава. Инфекционные осложнения после данного оперативного вмешательства встречаются с частотой от 0,1 % до 1,7 % случаев в общей популяции [2]. Своевременная диагностика и правильный выбор тактики ведения пациента являются главными составляющими успешного лечения и предотвращения раннего и значительного ухудшения состояния сустава. Несмотря на увеличение числа встречаемости данной проблемы, единого мнения о тактике лечения нет.
Артроскопия обеспечивает легкий доступ к суставу, адекватную санацию, более короткое время послеоперационного восстановления и физиологический лаваж под давлением [13], а также дает возможность определить стадию поражения сустава. Согласно классификации, предложенной немецким ученым А. СаесМег [14], выделяют четыре стадии поражения сустава: стадия I — выпот в суставе, покраснение синовиальной оболочки и возможные петехиальные кровотечения; стадия II — сильное воспаление, фибринозные отложения и гной в колене; стадия III — утолщение синовиальной оболочки и множественные карманы из-за спаек; стадия IV — агрессивный паннус с инфильтрацией в хрящ, возможно, подрывающий хрящ, рентгенологические признаки субхондрального остеолиза и возможных костных эрозий и кист [5, 15].
Во время первичной артроскопической оценки и дебридмента необходимо оценить целостность и жизнеспособность трансплантата, оценить его натяжение, а также провести тест переднего выдвижного ящика.
Если тест положительный, жизнеспособность трансплантата следует подвергнуть сомнению и произвести санационную артроскопию с экстенсивным лаважем и полноценной синовэк- томией [2, 3, 4]. По завершении вмешательства устанавливают закрытую дренажную систему и иммобилизируют коленный сустав на короткий срок.
Большинство авторов не ограничиваются одной операцией, среднее количество артроскопий составляет 2,8 (минимум — одна, максимум — пять операций) [10, 12, 13, 16]. Во время этапных санационных артроскопий хирурги принимают решение об удалении связки и фиксаторов. Сохранение или удаление трансплантата по-прежнему является спорным вопросом и зависит от предпочтений, опыта и мнения специалиста [17]. В некоторых случаях причиной рецидива инфекции, вероятно, является образование биоплёнки, и удаление трансплантата и всех материалов может привести к успешным результатам с точки зрения борьбы с инфекцией [17]. Помимо этого, одним из факторов, имеющих решающее значение для жизнеспособности трансплантата, является ранняя диагностика, поскольку у пациентов, которым диагноз был поставлен более чем через семь дней после появления симптомов, чаще удаляют трансплантат [18]. В данном случае все фиксаторы должны быть удалены, дебридмент каналов осуществлен в пределах здоровых тканей. Данная операция может быть проведена как посредством артроскопической техники, так и путем артротомии [2].
При расширенных каналах в случае асептических ревизий активно применяют костную пластику. По данным анализа 460 повторных реконструкций ПКС, костная пластика симультанно с установкой трансплантата выполнена в 3 % случаев, в 9 % случаев потребовалось этапное лечение с восполнением дефектов на первой стадии и ревизионной пластикой на второй [19]. После удаления трансплантата необходимо обрабатывать костные каналы, поскольку вероятность дальнейшего костного распространения инфекции крайне высока [2, 16]. Пластика каналов бедренной и большеберцовой костей спейсером с антибактериальным препаратом, по нашему мнению, обеспечивает лучший контроль инфекции у пациентов перед последующей реимплантацией. Нашу работу выделяет факт заполнения каналов спейсером с антибиотиком, поскольку обычно используются шарики с антибиотиком, которые во время санирующего этапа помещают в полость сустава артроскопически или открыто и удаляют при реконструкции связки [20]. В представленном клиническом случае в связи с длительным анамнезом септического артрита, наличием тяжелой полирезистентной микрофлоры и необходимостью установки в костные каналы спейсера с антибиотиком было принято решение выбрать тактику открытой хирургии. Исследование М. ОзИ е1 а1. подтверждает, что в таких случаях следует воздержаться от артроскопической техники и остановить свой выбор на артротомии [21].
Наряду с хирургическим вмешательством в обязательном порядке проводят длительный курс этиотропной терапии (антибиотикотерапии) [7]. Парентеральное введение антибиотика, активного против наиболее распространенных микроорганизмов (8Шрку1ососси$ аигеиз и коагулазоотрицательный стафилококк), необходимо начинать сразу после получения результата посева микроорганизмов из пун- ктата коленного сустава. Для достижения клинической эффективности рекомендуют применение комбинации антибиотиков, выбор которых должен основываться исходя из микроорганизма по итогам консультации с клиническим фармакологом [5]. Общепризнанным является сочетание цефалоспори- нов третьего поколения и ванкомицина/гентамицина. Однако последние используют с осторожностью ввиду их нефро- и ототоксичности.
Курс антибиотиков начинают с внутривенного введения в течение трех-четырех недель с последующим переводом на пероральные формы препаратов [2, 16].
Второе оперативное вмешательство по поводу реимплантации связки рекомендуется отсрочить и провести через шесть-восемь месяцев после первичной операции [5]. Однако грамотно и своевременно проведенный первый этап, отсутствие роста возбудителя в пунктате из коленного сустава и нормальные значения показателей воспаления, как в представленном клиническом случае, дают возможность более раннего проведения второго этапа, что сокращает сроки восстановления пациента [22].
В раннем послеоперационном периоде оперированную конечность фиксируют в ортезе в положении разгибания 175°. Со следующего дня начинают реабилитационные мероприятия, направленные на купирование боли, отека, увеличение амплитуды пассивных и активных движений, укрепление четырехглавой мышцы бедра. Главной целью является увеличение нагрузки на конечность и ходьба без средств дополнительной опоры [23].
С функциональной точки зрения пациенты могут вернуться к трудовой и повседневной жизни, что подтверждается увеличением значений по шкалам 1К88 и ^узЬо1т в приведенном клиническом примере. Мы сравнили функциональные результаты, полученные нами, с результатами зарубежных хирургов. В работе I. СШе зарегистрированы показатели 63,9 балла по шкале ^узЬо1т и 63 балла по шкале 1К88 [15]. Следует отметить, что конечные данные в представленном нами клиническом примере нисколько не уступают средним значениям в публикациях иностранных авторов. Купирование инфекционного осложнения и стабилизация сустава улучшили качество жизни пациента, и в перспективе это должно снизить скорость развития гонартроза.
К сильным сторонам данной работы можно отнести оригинальность техники, которая, тем не менее, не отклоняется от общей парадигмы лечения пациентов с инфекционными осложнениями, и наличие отдаленного результата лечения. Применение данной методики при лечении одного пациента, несомненно, является ограничением исследования.
ЗАКЛЮЧЕНИЕ
На клиническом примере продемонстрирован успешный индивидуальный подход к лечению пациентов с инфекцией, возникшей после пластики ПКС. Выбор тактики лечения исходил из особенностей анамнеза и желаемых запросов. Оптимальная тактика, включавшая правильно подобранную и проведенную антибиотикотерапию и необходимый объем своевременных оперативных вмешательств, в конечном итоге помогла добиться хороших результатов.
СПИСОК ИСТОЧНИКОВ
Schuster P, Schulz M, Immendoerfer M, et al. Septic Arthritis After Arthroscopic Anterior Cruciate Ligament Reconstruction: Evaluation of an Arthroscopic Graft-Retaining Treatment Protocol. Am J Sports Med. 2015;43(12):3005-3012.2. Cadet ER, Makhni EC, Mehran N, Schulz BM. Management of septic arthritis following anterior cruciate ligament reconstruction: a review of current practices and recommendations. J Am Acad Orthop Surg. 2013;21(11):647-656.
3. Geethan I, Easwaran R, Sahanand S, doi: 10.1007/s43465-021-00363-z.
4. Torres-Claramunt R, Gelber P, Pelfort X, et al. Managing septic arthritis after knee ligament reconstruction. Int Orthop. 2016;40(3):607-614. doi: 10.1007/s00264-015-2884-6.
5. Babalola OR, Babalola AA, Alatishe KA. Approaches to Septic Arthritis of the Knee Post Anterior Cruciate Ligament Reconstruction. Curr Rev Musculoskelet Med. 2023;16(7):274-283. doi: 10.1007/s12178-023-09841-3.
6. Клюшин Н.М., Ермаков А.М., Каминский А.В. и др. Результат лечения двусторонней перипротезной инфекции тазобедренных суставов. Гений ортопедии. 2018;24(1):81-85. doi: 10.18019/1028-4427-2018-24-1-81-85.
7. Клюшин Н.М., Ермаков А.М. Двухэтапное артродезирование голеностопного сустава при лечении перипротезной инфекции. Гений ортопедии. 2020;26(1):99-102. doi: 10.18019/1028-4427-2020-26-1-99-102.
8. Kim SJ, Postigo R, Koo S, Kim JH. Infection after arthroscopic anterior cruciate ligament reconstruction. Orthopedics. 2014;37(7):477-484. doi: 10.3928/01477447-20140626-06.
9. Gille J, Gerlach U, Oheim R, et al. Functional outcome of septic arthritis after anterior cruciate ligament surgery. Int Orthop. 2015;39(6):1195-1201. doi: 10.1007/s00264-014-2600-y.
10. Williams RJ 3rd, Laurencin CT, Warren RF, et al. Septic arthritis after arthroscopic anterior cruciate ligament reconstruction. Diagnosis and management. Am J Sports Med. 1997;25(2):261-267. doi: 10.1177/036354659702500222.
11. Torres-Claramunt R, Pelfort X, Erquicia J, et al. Knee joint infection after ACL reconstruction: prevalence, management and functional outcomes. Knee Surg Sports Traumatol Arthrosc. 2013;21(12):2844-2849. doi: 10.1007/s00167-012-2264-3.
12. Burks RT, Friederichs MG, Fink B, et al. Treatment of postoperative anterior cruciate ligament infections with graft removal and early reimplantation. Am J Sports Med. 2003;31(3):414-418. doi: 10.1177/03635465030310031501.
13. McAllister DR, Parker RD, Cooper AE, et al. Outcomes of postoperative septic arthritis after anterior cruciate ligament reconstruction. Am J Sports Med. 1999;27(5):562-570. doi: 10.1177/03635465990270050301.
14. Gaechter A. Arthroscopic lavage for joint infections. Orthop Traumatol. 1993;(2):104-106. doi:10.1007/bf02620466.
15. Gille J, Gerlach U, Oheim R, et al. Functional outcome of septic arthritis after anterior cruciate ligament surgery. Int Orthop. 2015;39(6):1195-1201. doi: 10.1007/s00264-014-2600-y.
16. Wang C, Meng LY, Chen NY, et al. Management algorithm for septic arthritis after anterior cruciate ligament reconstruction. Beijing Da Xue Xue Bao Yi Xue Ban. 2021;53(5):850-856. (In Chin.) doi: 10.19723/j.issn.1671-167X.2021.05.007.
17. Komnos GA, Chalatsis G, Mitrousias V, Hantes ME. Postoperative Infection after Anterior Cruciate Ligament Reconstruction: Prevention and Management. Microorganisms. 2022;10(12):2349. doi: 10.3390/microorganisms10122349.
18. Pérez-Prieto D, Totlis T, Madjarevic T, et al. ESSKA and EBJIS recommendations for the management of infections after anterior cruciate ligament reconstruction (ACL-R): prevention, surgical treatment and rehabilitation. Knee Surg Sports Traumatol Arthrosc. 2023;31(10):4204-4212. doi: 10.1007/s00167-023-07463-3.
19. Wright RW, Huston LJ, Spindler KP, et al. Descriptive epidemiology of the Multicenter ACL Revision Study (MARS) cohort. Am J Sports Med. 2010;38(10):1979-1986. doi: 10.1177/0363546510378645.
20. Schulz AP, Götze S, Schmidt HG, et al. Septic arthritis of the knee after anterior cruciate ligament surgery: a stage-adapted treatment regimen. Am J Sports Med. 2007;35(7):1064-1069. doi: 10.1177/0363546507299744.
21. Osti M, Simkovic M, Haffner N. Options and limits of arthroscopic treatment of joint empyema. Unfallchirurg. 2022;125(1):26-32. (In German) doi: 10.1007/s00113-021-01111-6.
22. Matava MJ, Evans TA, Wright RW, Shively RA. Septic arthritis of the knee following anterior cruciate ligament reconstruction: results of a survey of sports medicine fellowship directors. Arthroscopy. 1998;14(7):717-725.
23. Yabroudi MA, Irrga
Информация об авторах:
Эльза Галинуровна Давлетова — клинический ординатор
Александр Сергеевич Тряпичников — кандидат медицинских наук, врач — травматолог-ортопед,
Артем Михайлович Ермаков — доктор медицинских наук, врач — травматолог-ортопед, руководитель клиники
Андрей Владимирович Каминский — кандидат медицинских наук, врач — травматолог-ортопед, заместитель главного врача
Теги: костная пластика
234567 Начало активности (дата): 06.12.2025 05:00:00
234567 Кем создан (ID): 989
234567 Ключевые слова: клинический случай, ревизионная артроскопия, пластика ПКС, костная пластика, инфекция, двухэтапная ревизия, остеомиелит, МК5Е
12354567899
Похожие статьи
Переломы и ложные суставы костей запястьяРентген на дому 8 495 22 555 6 8
Применение индивидуального 3D -имплантата в сочетании с индуцированной мембраной при лечении огнестрельного диафизарного дефекта костей голени
29.09.2025 13:48:17
Остеонекроз головки бедренной кости, индуцированный новой коронавирусной инфекцией



