 08.04.2026
08.04.2026
Эффективность МРТ и МСКТ в определении глубины инвазии плоскоклеточной карциномы языка
Сравнительный анализ результатов МСКТ и МРТ выявил их значимость в определении глубины инвазии плоскоклеточной карциномы языка при сопоставлении с данными послеоперационного гистологического исследования
Введение
Рак полости рта представляет собой важную глобальную проблему здравоохранения: ежегодно в мире регистрируется свыше 600 тыс. новых случаев рака слизистой оболочки полости рта [1]. Рак полости рта и ротогортаноглотки занимает 6-7-е место по распространенности среди всех злокачественных новообразований (ЗНО) головы и шеи в мире [2]. В 2023 г. в РФ было выявлено 9840 больных раком полости рта и ротогортано- глотки [3]. Из данных литературы следует, что стандартизированный показатель заболеваемости для мужчин и женщин в 2023 г. составил 3,7 случая на 100 тыс. Несмотря на естественную убыль населения (-1,7%), стоит отметить высокую смертность в первый год после постановки диагноза, достигающую 27,8%. Несмотря на визуальную доступность данных опухолей, у значительной части пациентов заболевание выявляют в запущенной стадии (66,8% - III и IV, в 2023 г.), когда требуется применение мультимодального комплексного лечения. Средний возраст таких пациентов составляет 60 лет [4-6].
Плоскоклеточный рак представляет собой основной тип злокачественных новообразований полости рта, при этом язык - доминирующая локализация [7]. Согласно обновленным рекомендациям по лечению злокачественных опухолей Российского общества клинической онкологии (RUSSCO) (2018), классификация рака полости рта была дополнена параметром глубины инвазии, учитывая его существенную корреляцию с мета- стазированием в регионарные лимфатические узлы шеи, - ключевым фактором, влияющим на 5-летнюю выживаемость пациентов [7]. Высокоэффективные методы лучевой диагностики,такие как мультиспиральная компьютерная томография (МСКТ) и магнитно-резонансная томография (МРТ), играют ключевую роль в предоперационной оценке ЗНО полости рта. Они позволяют определить размер и объем опухоли, распространенность процесса, структурные изменения, глубину инвазии, а также вовлечение соседних анатомических структур (верхней и нижней челюсти, дна поло сти рта), регионарных лимфатических узлов и наличие отдаленных метастазов. Несмотря на широкое распространение и применение методов лучевой диагностики, остаются нерешенными вопросы выбора оптимальных методов диагностики для оценки глубины инвазии на предоперационном этапе, что обусловливает необходимость создания стандартизированного протокола обследования [7, 8].
Цель исследования: оценка эффективности МРТ и МСКТ в измерении глубины инвазии плоскоклеточной карциномы язык
Очевидно, что предоперационная визуализация имеет важное значение для определения поражения мягких тканей, в том числе языка. Международных практические рекомендации, такие как National Comprehensive Cancer Network (NCCN, 2017 г.), TNM/AJCC (8-й пересмотр, 2017 г), European Society for Medical Oncology (ESMO, 2020 г.), в качестве стандартных методов диагностики для первичной оценки распространенных опухолей полости рта рекомендуют проведение МСКТ или МРТ с внутривенным контрастированием. Однако А. Baba и соавт. (2019) считают, что МСКТ с контрастированием является более предпочтительным методом ввиду лучшей корреляции с патоморфологическим исследованием [9]. Тем не менее остается нерешенным вопрос оценки глубины инвазии с помощью МСКТ и МРТ в рамках одной выборки пациентов, поскольку такие исследования ранее не проводились[10-13].
Материал и методы
Проанализированы данные медицинской документации 53 (100%) пациентов с ПКР языка за период с 2020 по 2024 г. Работа выполнялась на кафедре лучевой диагностики и лучевой терапии Института клинической медицины им. Н.В. Склифосовского Первого МГМУ имени И.М. Сеченова (Сеченовский Университет), материал набирался на базе Института кластерной онкологии им. Л.Л. Левшина Сеченовского Университета, где была проведена глоссэктомия в качестве основного хирургического лечения, и отделения лучевой диагностики № 2 УКБ №1 Первого МГМУ имени И.М. Сеченова.
Была проведена предоперационная визуализация с использованием МСКТ и МРТ всем 53 пациентам.
Пациентам проводилась верификация глубины инвазии посредством комплексного диагностического обследования, включавшего: МСКТ орофарингеальной области с контрастированием с использованием 640-спирального компьютерного томографа Canon Aquilion ONE 640. Толщина среза 0,5 мм. Режим томографирования: с внутривенным контрастированием Омнипак 350 (90 мл), исследование проводилось от теменных костей черепа до вырезки грудины. МРТ выполнялась на аппарате Siemens Magnetom Aera 1,5 Тл с использованием жесткой катушки для головы и шеи предоперационно для пациентов этой группы. Протокол, используемый для каждого пациента, был следующим: Т2 STIR-ВИ в корональной реконст рукции (кратковременное восстановление с инверсией), Т1ВИ и Т2-ВИ - в аксиальной, сагиттальной и корональной реконструкциях, Т1 VIBE- ВИ (после парамагнитного контрастирования). В качестве контрастного вещества использовался Магневист (0,2 мл/кг массы тела) внутривенно. Толщина среза варьировала от 1,1 до 4 мм.
Хирургическое лечение выполнялось в объеме глоссэктомии с последующим гистологическим исследованием.
Статистическая обработка данных осуществлялась с использованием программного обеспечения Microsoft Office Excel и MedCalc версии 19.5.3 (MedCalc Software Ltd, Бельгия). Определялись такие показатели, как чувствительность, специфичность, точность и коэффициент корреляции. Описательная статистика включала расчет минимальных и максимальных значений, медианы (Me), межквартильного интервала (Q1, Q3), а также коэффициента корреляции (r).
Исследование гистологических образцов осуществлялось с использованием многофункционального микроскопа Olympus BX 51. Для микрофотографии образцов применялась указанная камера в сочетании с программным обеспечением Launch Cam View.
Результаты исследования
Всего в данное исследование было включено 53 пациента, среди них 32 (60,4%) мужчины и 21 (39,6%) женщинa. Средний возраст пациентов составил 52 ± 6 лет. При анализе случаев учитывались следующие критерии: пол, расположение ЗНО в ротовой полости, тип оперативного вмешательства и методы предоперационной диагностики. Стадирование опухолей проводилось в соответствии с классификацией TNM (8-й пересмотр, 2017 г.) на основании глубины опухолевой инвазии. По стадиям заболевания распределение выглядело следующим образом:
стадия была выявлена у 8 (15,2%) пациентов,
стадия - у 11 (20,7%), III стадия - у 19 (35,8%), а IV стадия - у 15 (28,3%). Таким образом, большинство ЗНО полости рта были диагностированы преимущественно на поздних стадиях T3-4 (n = 34; 64,1%).
Степень дифференцирования опухоли определялась по классификации A. Broders (Grade) (1951) [10]. В нашем исследовании приняли участие 3 (5,7%) пациента с высокодифференцированными опухолями (G1), 22 (41,5%) пациента с умеренно дифференцированными опухолями (G2) и 28 (52,8%) пациентов с низкодифференцированными опухолями (G3). Всем пациентам (n = 53) проведено хирургическое вмешательство в объеме глоссэктомии с реконструктивно-пластическим компонентом.
Оценка глубины инвазии проводилась с использованием МРТ и МСКТ посредством измерения расстояния от условной линии, проведенной перпендикулярно между точками перехода опухолевой и здоровой ткани, до наиболее глубокой точки опухолевого процесса. Все измерения выполнялись с помощью МСКТ и МРТ с контрастированием в аксиальных и корональных проекциях.
Микроскопическое исследование гистологических образцов, выполненное с помощью микроскопа Olympus BX51, выявило инвазивное поражение мышечной ткани языка во всех верифицированных случаях.
Основные диагностические критерии включали патологическое увеличение тканей, инфильтративные изменения мышечных структур, неоднородность опухолевой массы вследствие некротических изменений, а также оценку глубины инвазии.
На рис. 1 и 2 иллюстрируется инвазия плоскоклеточной карциномы в скелетные и собственные мышцы языка при МРТ и МСКТ с контрастированием пациентки А., 57 лет, и пациента Х., 61 лет, в двух ортогональных плоскостях: аксиальной и корональной.
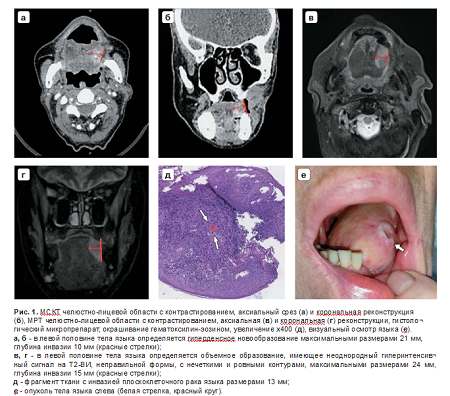
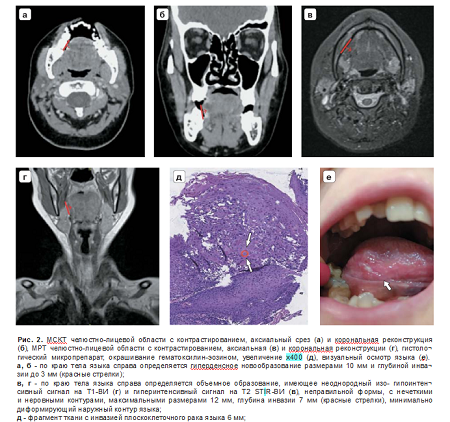
По результатам проведенного исследования корректное определение распространенности рака языка с помощью МСКТ и МРТ, включая оценку глубины инвазии и вовлечение мышц языка (собственных и скелетных), было классифицировано как истинно положительные результаты, которые составили 36 (67,9%) случаев по данным МСКТ-исследования и 41 (77,4%) случай по данным МРТ-исследования. Истинно отрицательными (ИО) считались результаты, при которых были даны заключения об отсутствии инвазивного роста ПКР, подтвержденные патоморфологическим исследованием. ИО-результаты по данным МСКТ- и МРТ-исследований были выявлены в 10 (18,9%) и 8 (15,1%) случаях соответственно.
Ложноотрицательные результаты по данным МСКТ наблюдались в 6 (11,3%) случаях. При МРТ- исследовании глубина инвазии была недооценена в 3 (5,6%) случаях, что заключалось в отсутствии опухолевой инвазии в язык или недооценки глубины инвазии по данным МРТ. Ложноположительные результаты (ЛП) регистрировались, когда глубина инвазии по результатам МСКТ и МРТ превышала показатели, установленные по данным послеоперационного гистологического исследования. Количество ЛП-результатов составило 1 (1,9%) случай по данным МСКТ и 1 (1,9%) случай по данным МРТ.
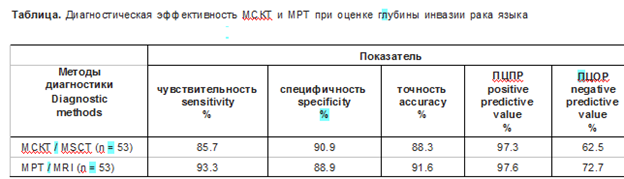
При проведении анализа диагностических данных МСКТ- и МРТ-исследований и результатов послеоперационного гистологического исследования, связанных с глубиной инвазии опухоли языка, были получены следующие результаты: при МСКТ-исследовании с контрастированием чувствительность составила 85,7% (95% ДИ 71,494,5), специфичность - 90,9% (95% ДИ 58,7-99,7), точность - 88,3% (95% ДИ 74,6-94,5), прогностическая ценность положительного результата (ПЦПР) - 97,3%, прогностическая ценность отрицательного результата (ПЦОР) - 62,5%. МРТ-ис- следование продемонстрировало следующие результаты: чувствительность - 93,3% (95% ДИ 81,8-98,5), специфичность - 88,9% (95% ДИ 61,799,7), точность - 91,6% (95% ДИ 81,7-97,9), ПЦПР - 97,6%, ПЦОР - 72,7% (см. таблицу).
В ходе исследования выполнен корреляционный анализ глубины инвазии ПКР языка при сопоставлении данных МСКТ и МРТ с результатами гистологического исследования.
При анализе результатов нашего исследования было установлено, что при сравнении методов визуализации глубины инвазии МСКТ демонстрирует достоверно более низкие значения по сравнению с результатами патоморфологического исследования (Me 9,7 и 10,5 мм соответственно);
межквартильный интервал (Q1-Q3) составил 6,75-13 и 8,2-13,1 соответственно (p < 0,001). Напротив, средняя глубина инвазии, измеренная при помощи МРТ, значимо превышала среднюю патологическую глубину инвазии (Me 11,9 и 10,5 мм соответственно); межквартильный интервал (Q1- Q3) составил 9,3-15,1 и 8,2-13,1 соответственно (р < 0,001) (рис. 3).
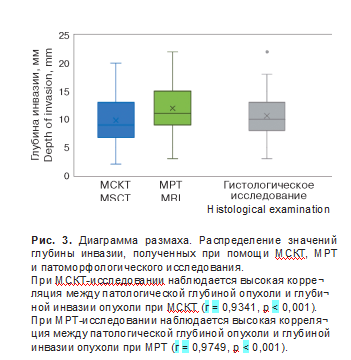
В результате размеры опухоли, определяемые посредством МРТ, в среднем превышали размеры, установленные гистологическим исследованием, что, вероятно, обусловлено переоценкой степени инвазии опухоли языка вследствие структурных изменений в прилегающих тканях, визуализируемых при МРТ, включая вторичное воспаление и фиброз, ассоциированные с опухолевым процессом (p < 0,001). Напротив, средние размеры опухоли, определяемые при помощи МСКТ с контрастированием, оказались меньше размеров, зафиксированных при гистологическом исследовании (p < 0,001). Однако коэффициент корреляции при анализе глубины инвазии опухоли по данным лучевой диагностики и патоморфологического исследования продемонстрировал более высокие значения для МРТ в сравнении с МСКТ с контрастированием (r = 0,9749 и r = 0,9341 соответственно). Эти результаты свидетельствуют о превосходстве МРТ как диагностического метода при определении глубины инвазии плоскоклеточного рака в ткани языка при клиническом подозрении на вовлечение собственных и скелетных мышц языка у пациентов с раком полости рта.
При МСКТ-исследовании наблюдается высокая корреляция между патологической глубиной опухоли и глубиной инвазии опухоли при МСКТ (г = 0,9341, р < 0,001). При МРТ-исследовании наблюдается высокая корреляция между патологической глубиной опухоли и глубиной инвазии опухоли при МРТ (г = 0,9749, р < 0,001).Таким образом, МРТ с контрастированием характеризуется более высокой чувствительностью, превосходя показатели МСКТ-исследования челюстно-лицевой области с контрастированием. МРТ имеет более высокую корреляцию с данными, полученными при проведении патологического исследования, в сравнении с данными, полученными при помощи МСКТ. Однако стоит отметить, что МСКТ обладает большей специфичностью, по сравнению с МРТ-исследованием. По результатам исследования МРТ также продемонстрировала высокую точность в определении максимального размера глубины инвазии по сравнению с данными, полученными с помощью МСКТ- исследования орофарингеальной области. Применение МРТ способствует повышению диагностической эффективности, что обеспечивает более точное определение тактики лечения пациентов с плоскоклеточным раком полости рта.
Обсуждение
Классификация TNM (8-й пересмотр, 2017 г.) включает глубину инвазии как критерий в определении стадии рака полости рта (<5 мм; >5 мм, но <10 мм; >10 мм), поскольку этот параметр тесно связан с метастазированием в шейные лимфатические узлы. Данный показатель является наиболее важным прогностическим фактором при раке языка в полости рта и снижает 5-летнюю выживаемость до 50%. Предыдущие исследования продемонстрировали корреляцию между толщиной опухоли и безрецидивной выживаемостью, общей выживаемостью и метастазированием в шейные лимфатические узлы [14, 15]. WJ. Tan и соавт. (2012) также отметили, что пациенты с глубиной инвазии более 5 мм имели более высокую частоту местных рецидивов и худшие показатели 5-летней общей выживаемости и выживаемости без местных рецидивов. На основании этих данных международное сообщество онкологов (UICC) рекомендует проводить лимфодиссекцию при глубине инвазии свыше 5 мм [16].
Несмотря на установленный пороговый уровень, согласно классификации TNM (8-й пересмотр, 2017 г.), в лучевой диагностике отсутствует унифицированный метод для оценки глубины инвазии. В настоящее время, по данным отечественной литературы, сравнительные исследования, сопоставляющие результаты измерений глубины инвазии опухоли языка посредством МСКТ и МРТ с данными патоморфологических исследований в рамках одной серии клинических случаев у пациентов с раком полости рта, не представлены [18-21].
В ранее проведенных исследованиях была установлена взаимосвязь между глубиной инвазии, определенной посредством контрастной МСКТ, и фактической патологической глубиной инвазии. E. Weimar и соавт. (2018) после изучения отдельных метаанализов в период с 2010 по 2014 г. пришли к выводу, что определение толщины опухоли по данным лучевой диагностики имело прогностическую ценность и коррелировало с выживаемостью [17].
В исследовании, проведенном J. Madana и соавт. (2015), было выявлено, что чувствительность МРТ оказалась ниже по сравнению с МСКТ [15]. Высокая корреляция была обнаружена между размером опухоли, измеренным с помощью МСКТ, и глубиной инвазии, установленной послеоперационным гистологическим исследованием (г = 0,755, p < 0,001). Несмотря на то что по данным нашего исследования коэффициент корреляции для МСКТ также являлся высоким (г = 0,9341, p < 0,001), тем не менее МРТ продемонстрировала более высокую диагностическую ценность в определении степени распространения опухоли (г = 0,9749, p < 0,001) по сравнению с контрастной МСКТ.
Заключение
Таким образом, МРТ демонстрирует высокую точность в определении глубины инвазии опухоли при раке полости рта, обладая чувствительностью 93,3% и специфичностью 88,9%. В случае подозрения на поражение скелетных и собственных мышц языка при плоскоклеточном раке полости рта рекомендуется проведение МРТ-исследо- вания. Некоторое снижение специфичности по сравнению с МСКТ с контрастированием может не иметь клинического значения, поскольку, если имеется клиническое подозрение на метастатическое поражение регионарных лимфатических узлов, или если во время операции предполагается, что патологическая глубина инвазии опухоли языка превышает 5 мм, во всех этих случаях будет показана и проведена глоссэктомия с реконструктивно-пластическим компонентом и шейная лимфодиссекция. Тем не менее более консервативный подход может быть целесообразным во время операции в случаях, когда лучевой метод исследования не позволяет точно определить глубину инвазии опухоли. Необходимы дальнейшие исследования, в том числе исследования методов визуализации, таких как двухэнергетическая КТ, которая является перспективным методом диагностики, способная расширить возможности оценки опухолей полости рта и потенциально снизить потребность в дополнительных исследованиях.
Список литературы [References]
Sung H., Ferlay J., Siegel R.L. et al. Global Cancer Statistics 2020: GLOBOCAN Estimates of Incidence and Mortality Worldwide for 36 Cancers in 185 Countries. CA Cancer J. Clin. 2021; 71 (3): 209-249
Hexbroe M.S., Gr0nh0j C., Friborg J., von Buchwald C. Quality of life in survivors of oropharyngeal cancer: A systematic review and meta-analysis of 1366 patients. Eur. J. Cancer. 2017; 78: 91-102
Щетинин Р.А., Юдин А.Л., Юматова Е.А., Афанасьева Н.И. Возможности мультиспиральной компьютерной томографии в диагностике рака ротовой полости и языка. Медицинская визуализация. 2016; 6: 33-40. Shchetinin R.A., Yudin A.L., Yumatova E.A., Afanasieva N.I. Multislice Computed Tomography in the Diagnosis of the Oral Cavity and Tongue Cancer. Medical Visualization. 2016; 6: 33-40. (In Russian)
Злокачественные новообразования в России в 2023 году (заболеваемость и смертность) / Под ред. А.Д. Каприна и др. М.: МНИОИ им. П.А. Герцена - филиал ФГБУ “НМИЦ радиологии” Минздрава России, 2024. 276 с.
Malignant neoplasms in Russia in 2023 (morbidity and mortality) / ed. by A.D. Kaprin et al. Moscow: P.A. Herzen Moscow Medical Research Institute -branch of the Federal State Budgetary Institution “NMITS of Radiology” of the Ministry of Health of Russia, 2024. 276 p. ISBN 9785-85502-298-8 (In Russian)
Головяхина А.В., Нуднов Н.В., Нечаев В.А., Куликова Е.А. Возможности КТ-перфузии в оценке плоскоклеточного рака в области головы и шеи. Вестник Российского научного центра рентгенорадиологии. 2024; 2024 (2): 26-35.
Golovyakhina A.V., Nudnov N.V., Nechaev V.A., Kulikova E.A. Possibilities CT perfusion in the assessment of squamous cell carcinoma in the head and neck. Bulletin of the Russian Scientific Center of X-ray Radiology. 2024; 2024 (2): 26-35. (In Russian)
Huang S., Hwang D., Lockwood G. et al. Predictive value of tumor thickness for cervical lymph-node involvement in squamous cell carcinoma of the oral cavity: a metaanalysis of reported studies. Cancer. 2009; 115 (7):1489- 1497.
Володина В.Д., Серова Н.С., Решетов И.В. Возможности диффузионно-взвешенной МРТ в определении степени злокачественности рака орофарингеальной области. Российский электронный журнал лучевой диагностики. 2024. 14 (3): 103-110.
Mao M., Wang S., Feng Z. et al. Accuracy of magnetic resonance imaging in evaluating the depth of invasion of tongue cancer. A prospective cohort study. Oral Oncol. 2019; 91: 79-84.
Baba A., Okuyama Y., Ikeda K. et al. Undetectability of oral tongue cancer on magnetic resonance imaging; clinical significance as a predictor to avoid unnecessary elective neck dissection in node negative patients. Dentomaxillofac Radiol. 2019; 48 (3): 20180272.
Wright J.R. Jr., Albert C. Broders, tumor grading, and the origin of the long road to personalized cancer care. Cancer Med. 2020; 9 (13): 4490-4494.
Русецкий Ю.Ю., Еловиков В.А., Серова Н.С., Щеглов А.Н., Мирошниченко А.П., Хаддадин Д.Т Ультразвуковая диагностика паратонзиллярного абсцесса. Российский электронный журнал лучевой диагностики. 2024; 14 (3): 111-121.
Rusetsky Yu.Y., Yelovikov V.A., Serova N.S. et al. Ultrasound diagnostics of paratonsillar abscess. Russian Electronic Journal of Radiation Diagnostics. 2024; 14 (3): 111-121.
Синицын В.Е., Петровичев В.С., Васильев П.В., Мершина Е.А. Диагностическая эффективность мультидетекторной компьютерной томографии у пациентов, страдающих раком языка. Вестник рентгенологии и радиологии. 2014; 4: 20-25
Sinitsyn V.E., Petrovichev V.S., Vasil'ev P.V., Mershina E.A. Diagnostic efficiency of multidetector computed tomography in patients with tongue cancer. Journal of Radiology and Nuclear Medicine. 2014; 4: 20-25.
Володина В.Д., Серова Н.С., Решетов И.В., Бабкова А.А. Мультиспиральная компьютерная томография в оценке эффективности неоадъювантной химиотерапии злокачественных новообразований полости рта и ротоглотки. Российский электронный журнал лучевой диагностики. 2023; 13 (1): 30-37
Volodina V.D., Serova N.S., Reshetov I.V., Bаbkova A.A. Multispiral computed tomography in evaluating the effectiveness of neoadjuvant chemotherapy for malignant tumors of the oral cavity and oropharynx. Russian Electronic Journal of Radiation Diagnostics. 2023; 13 (1): 30-37
Хабадзе З.С., Куликова А.А., Бакаев Ю.А., Абдулкеримова С.М., Магомедов О.И., Мохамед Эль- Халаф Рамиз, Морданов О.С. ПЭТ-КТ как “золотой” стандарт ранней диагностики злокачественных новообразований челюстно-лицевой области. REJR. 2019; 9 (1): 177-185.
Khabadze Z.S., Kulikova A.A., Bakaev Yu.A. et al. PET-CT as the “golden” standard of early diagnosis of malignant neoplasms of the maxillofacial region. REJR. 2019; 9 (1): 177-185
Madana J., Laliberte F, Morand G.B. et al. Computerized tomography-based tumor-thickness measurement is useful to predict postoperative pathological tumor thickness in oral tongue squamous cell carcinoma.
J. Otolaryngol. Head Neck Surg. 2015; 44: 49Tan W.J., Chia C.S., Tan H.K. et al. Prognostic significance 20. of invasion depth in oral tongue squamous cell carcinoma. ORL J. Otorhlnolaryngol. Relat. Spec. 2012; 74: 264-270.
Weimar E., Huang S., Lu L. et al. Radiologic-Pathologic Correlation of Tumor Thickness and Its Prognostic Importance in Squamous Cell Carcinoma of the Oral Cavity: Implications for the Eighth Edition Tumor, Node, Metastasis Classification. Am. J. Neuroradiol. 2018; 39 (10): 1896-1902.
Tshering Vogel D., Zbaeren P., Thoeny H. Cancer of the oral cavity and oropharynx. Cancer Imaging. 2010; 10 (1): 62-72
Arya S., Rane P., Deshmukh A. Oral cavity squamous cell carcinoma: role of pretreatment imaging and its influence on management. Clin. Radiol. 2014; 69 (9): 916-930.
Аллахвердиева Г.Ф., Синюкова Г.Т., Шолохов В.Н. Данзанова Т.Ю., Лепэдату П.И., Гудилина Е.А., Ковалева Е.В., Бердников С.Н. Современные проблемы диагностики опухолей головы и шеи. Онкологический журнал: лучевая диагностика, лучевая терапия. 2020; 3 (3): 13-34.
Allakhverdieva G.F., Sinyukova G.T, Sholokhov V.N. et al. Modern problems of diagnosis of tumors of the head and neck. Oncological Journal: Radiation Diagnostics, Radiation Therapy. 2020; 3 (3): 13-34.
Cohen N., Fedewa S., Chen A. Epidemiology and Demographics of the Head and Neck Cancer Population. Oral Maxillofac. Surg. Clin. N. Am. 2018; 30 (4): 381-395.
Авторы:Володина Виктория Дмитриевна - канд. мед. наук, врач-рентгенолог, ассистент кафедры лучевой диагностики и лучевой терапии Института клинической медицины им. Н.В. Склифосовского ФГАОУ ВО Первый МГМУ имени И.М. Сеченова Минздрава России (Сеченовский Университет), Москва.
Серова Наталья Сергеевна - член-корр. РАН, доктор мед. наук, профессор кафедры лучевой диагностики и лучевой терапии Института клинической медицины им. Н.В. Склифосовского ФГАОУ ВО Первый МГМУ имени И.М. Сеченова Минздрава России (Сеченовский Университет), Москва.
Решетов Игорь Владимирович - академик РАН, доктор мед. наук, заведующий кафедрой онкологии, радиотерапии и пластической хирургии Института клинической медицины им. Н.В. Склифосовского, директор Института кластерной онкологии им. Л.Л. Левшина ФГАОУ ВО Первый МГМУ им. И.М. Сеченова Минздрава России (Сеченовский Университет); заведующий кафедрой онкологии и пластической хирургии Академии постдипломного образования ФГБУ ФНКЦ ФМБА России; научный руководитель медицинского факультета ЧОУВО «МУ им. С. Ю. Витте», Москва
Какорина Ольга Андреевна - студентка V курса Института клинической медицины им. Н.В. Склифосовского ФГАОУ ВО Первый МГМУ имени И.М. Сеченова Минздрава России (Сеченовский Университет), Москва.
Теги: рак полости рта
234567 Начало активности (дата): 08.04.2026
234567 Кем создан (ID): 989
234567 Ключевые слова: плоскоклеточный рак полости рта; ПКР, рак языка; мультиспиральная компьютерная томография; МСКТ; МРТ; челюстно-лицевая область; глубина инвазии
12354567899
Похожие статьи
Полисегментарный дистракционный остеосинтез в комбинации с телескопическим трансфизарным стержнем при болезни ОльеРентген на дому 8 495 22 555 6 8
Роль мультиспиральной компьютерной томографии в оценке резектабельности опухоли при раннем раке гортани: клинический случай
Особенности визуализации КТ и МРТ на приеме клинического случая рака билиарного тракта
Рак трахеи



