 15.04.2026
15.04.2026
Минимально инвазивный эндоскопический метод лечения: дегенеративный стеноз поясничного отдела позвоночника
Дегенеративный стеноз поясничного отдела позвоночника является одной из наиболее распространённых патологий у пожилых пациентов
Продолжающееся постарение населения приводит к более широкому распространению болезней, связанных с дегенеративным поражением позвоночника. Поясничный спинальный стеноз остается одной из самых часто встречающихся, клинически важных дегенеративных патологий в пожилом возрасте. Гипертрофированные дугоотростчатые суставы и остеофиты, утолщение желтой связки, формирование суставных синовиальных кист вместе с протрузиями и пролапсами межпозвонковых дисков являются морфологическим субстратом дегенеративного спинального стеноза [2, 6]. Лечение спинального стеноза традиционно связано с ламинэктомией и медиальной резекцией дугоотростчатых суставов [3].
Однако двусторонняя диссекция паравертебральных мышц во время выполнения доступа является причиной их последующей атрофии [1]. Резекция части суставов, удаление связочного комплекса, травма коротких сегментарных мышц позвоночника вызывают нестабильность сегмента, ятрогенный болевой синдром, что снижает активность и качество жизни пациента в послеоперационном периоде [1, 8]. Минимально-инвазивный подход к решению этой проблемы предполагает адекватную декомпрессию нервных структур при наименьшей хирургической травме мышечного, суставного и связочного аппарата позвоночника.
По данным крупномасштабных эпидемиологических исследований в мире ежегодно диагностируется почти 400 миллионов новых случаев симптомной дегенеративной патологии поясничного отдела позвоночника, что составляет 5,5 % населения планеты (V. M. Ravindra, 2019). Из них у 266 миллионов человек (3,63%) дегенеративные изменения сопровождаются стойкими болевыми вертебральным и/или радикулярным синдромами.
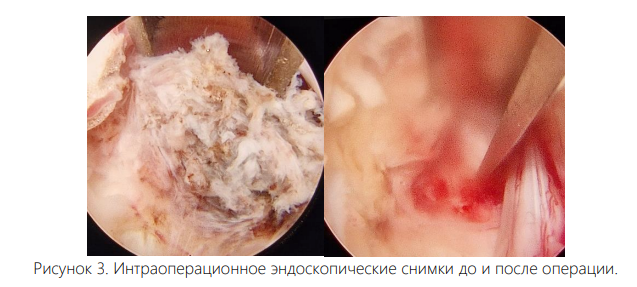
В хирургическую практику внедрено множество минимально-инвазивных и эндоскопических методов. Из них для удаления межпозвонковых грыж и декомпрессии дегенеративного стеноза интерламинарным способом PSLD (Percutaneous Stenoscopic Lumbar Decompression) разработанной ЮжноКорейском южнокорейским нейрохирургом Dr.Kim Taek Lim. PSLD обладает особенностями и преимуществами минимально инвазивного ле- Journal of modern medicine №1 (12), Tome 2, 2026 422 чения, включая небольшой прокол, незначительную кровопотерю, атравматичность и, как следствие, раннюю реабилитацию [5].
PSLD не нарушает структуру позвоночного канала, не влияет на стабильность позвоночника и не приводит к значительному послеоперационному фиброзу в позвоночном канале.
Популяризация этой методики ускорила технический прогресс в данной сфере медицины.
Возможности перкутанной эндоскопической хирургии значительно возросли. До- Journal of modern medicine №1 (12), Tome 2, 2026 423 ступы к позвоночному каналу перестали быть абсолютно зависимыми от наличия межкостных пространств позвоночника и их размеров [5, 9].
Цель -улучшить результаты хирургического лечения больных со дегенеративным стенозом поясничного отдела позвоночника.
В последние годы заметно увеличилось количество больных трудоспособного возраста со стенозом позвоночного канала, проявившемся в виде сужения позвоночного канала, межпозвонкового отверстия и корешкового канала.
Материалы и методы.
Хирургическая группа включала в себя пациентов с симптоматическим поясничным спинальным стенозом. Общее количество оперированных пациентов составило 334, среди которых было 157 мужчин и 177 женщин.
Возраст пациентов колебался от 52 до 90 лет (64,38 + 13,75), Сужение позвоночного канала наблюдалось в латеральных, центральных отделах позвоночного канала и, как правило, представляло их сочетание. В некоторых случаях имелся врожденный анатомический узкий позвоночный канал, что создавало предпосылки к проявлению болезни при меньшей степени дегенеративных изменений.
Основной причиной спинального стеноза была гипертрофия дугоотростчатых суставов и желтых связок с формированием остеофитов, и иногда суставных синовиальных кист. Эти изменения иногда сочетались с грыжевыми выпячиваниями межпозвонкового диска различной степени выраженности, однако нередко были единственной причиной спинального стеноза. Как правило, сужение позвоночного канала было двусторонним в равной степени, однако в некоторых случаях превалировало, с одной стороны. Оценку состояния пациентов производили на основании опроса с применением визуально-аналоговой шкалы боли (ВАШ), а также опросника качества жизни SF36 [5]. Продолжительность симптомов болезни до операции составила от 6 мес. и более, Средний срок наблюдения за пациентами составил 18,31 мес. (18,31 ± 4,65). Кроме того, клиническую эффективность лечения оценивали по критерию MCID (Minimal Clinical Important Difference), который для поясничного стеноза имел следующие референсные значения: ODI - 12,8; ВАШ (нижние конечности) - 1,6; ВАШ (спина) - 1,2.
Результаты лечения изучали в раннем послеоперационном периоде (3-4 дня) и через 10-12 мес. после операции. В раннем послеоперационном периоде оценивали только выраженность болевого синдрома, поскольку в эти сроки оценка дистанции ходьбы и ODI по понятным причинам не представлялась возможной.
Показанием для выполнения билатеральной микрохирургической декомпрессии из одностороннего доступа служило наличие двустороннего симптоматического сужения позвоночного канала, причем проявления болезни всегда включали симптомы в обеих ногах. Пациенты, имеющие выраженные проявления нестабильности позвоночного сегмента в виде дегенеративного спондилолистеза 2-й степени и более, а также предъявлявшие жалобы на превалирующую интенсивную боль в пояснице, как проявление нестабильности сегмента позвоночника, исключались из данной группы. Часто стеноз не ограничивался одним уровнем.
Одноуровневое вмешательство было произведено у 140 пациентов (уровень L4-L5 - у 73, L5-S1 - y 44, L3-L4 - у 23). Одновременное вмешательство на двух уровнях произведено у 143 пациентов (уровень L3-L4 и L4-L5 - у 88, L4-L5 и L5-S1— y 29, L1-L2 и L3-L4 — y 12, L2-L3 и L3-L4 — y 7, L2-L3 и L4-L5 — у 7). У 51 пациента вмешательство было выполнено на 3 уровнях в ходе одной операции (L2-L3, L3-L4, L4-L5 - у 17, L3-L4, L4-L5, L5-S1 — y 34). У 149 пациентов доступ был левосторонним, у 187 - правосторонним. У 6 пациентов в ходе операции был осуществлен доступ справа на уровне L3-L4, L4-L5 и слева на уровне L2-L3. Journal of modern medicine №1 (12), Tome 2, 2026 424
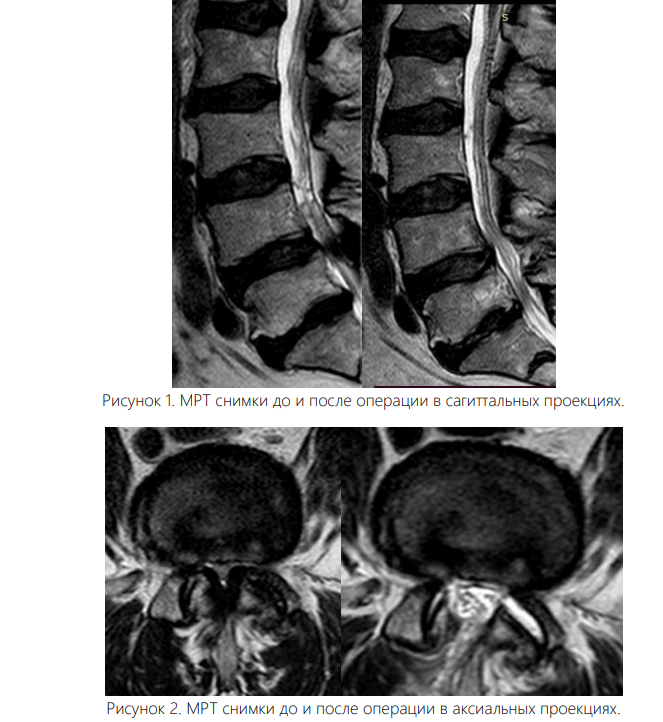
Хирургическая техника.
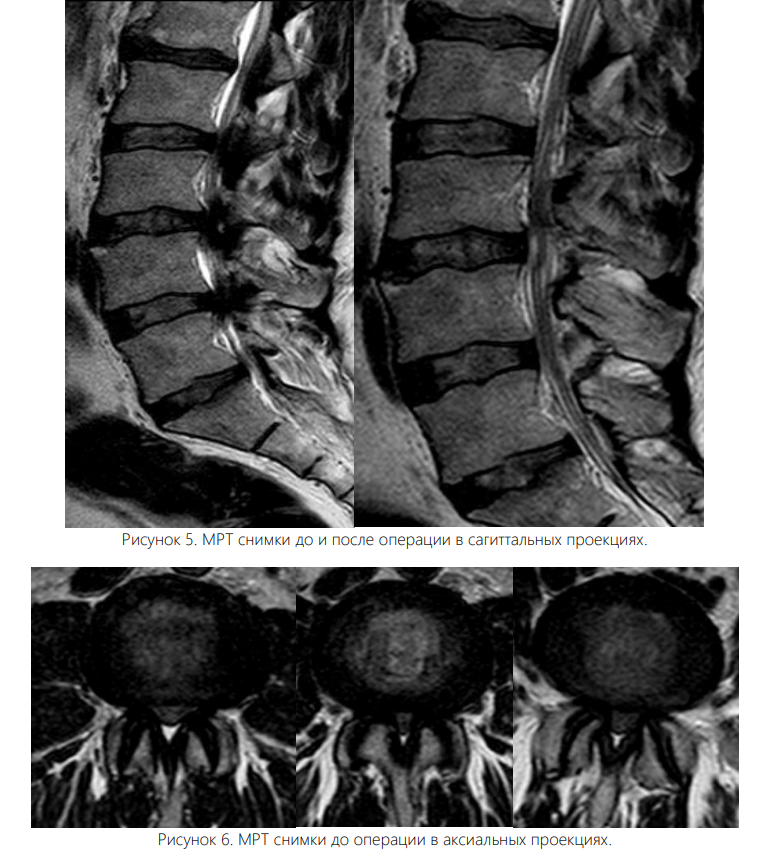
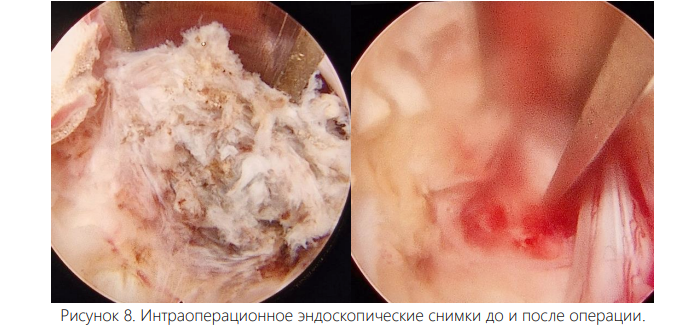
Вмешательство осуществляли под интубационным наркозом. Все операции были выполнены одним и тем же хирургом. Пациента укладывали на живот с подложенными мягкими валиками под грудной клеткой и тазом, уменьшая таким образом внутрибрюшное давление и степень интраоперационного кровотечения. Уровень вмешательства определяли с помощью интраоперационных флюороскопии. Срединный кожный разрез длиной 0,7 см располагался точно над уровнем соответствующего межпозвонкового диска. Зона ламинотомии в краниальном направлении простиралась до области прикрепления желтой связки к дуге вышележащего позвонка, а каудально резекция дуги нижележащего позвонка составляла не более 2-3 мм для адекватного обнажения ножки позвонка. Проведен анализ результатов хирургического лечения 102 больных со стенозом поясничного отдела позвоночника, находившихся в отделении вертебрологии Республиканском центре травматологии и ортопедии Узбекистана в период с 2020 по 2024 год. Для определения размера позвоночного канала, а также степени дегенеративного стеноза в позвоночный канал всем больным была выполнена рентгенография, МСКТ, МРТ. Возраст больных от 44 до 84 лет, мужчин – 46%, женщин – 54%. Всем пациентам была произведена операция - эндоскопическая декомпрессия методом PSLD (Posterior Spinal Lumbar Decompression). На одном уровне (44 больных) и (32 больных) – на двух уровнях, 18-больных в трех уровнях, 8-больных в четырех уровнях.
Результаты и их обсуждение.
Использование минимально-инвазивных технологий в хирургии позвоночника позволяет уменьшить хирургическую травму, а значит, и послеоперационный болевой синдром, сократить пребывание пациента в стационаре и ускорить восстановление трудоспособности. Кроме того, минимальная резекция дугоотростчатых суставов позволяет предотвратить развитие нестабильности позвоночно-двигательного сегмента, при этом результаты такой хирургии сопоставимы с методами открытой хирургии.
Наиболее распространенной минимально-инвазивной методикой хирургического лечения центрального стеноза позвоночного канала является микрохирургическая двусторонняя декомпрессия корешков из одностороннего доступа. С 70-х гг. ХХ в. разработана микрохирургическая декомпрессия из интраламинарного доступа.
Первые сообщения об эндоскопически-ассистированной декомпрессии появились в конце 1990-х г.г. а полностью эндоскопические методы декомпрессии и первые публикации, сравнивающие микрохирургическую и эндоскопическую декомпрессии, - с 2000-х гг.
В 2019-2020 гг. значительно увеличилось количество публикаций об эндоскопических методах декомпрессии, опубликованы обзорные статьи и мета-анализы.
Появились публикации, сравнивающие микрохирургические методы декомпрессии с бипортальными эндоскопическими вмешательствами, микроэндоскопическими техниками, использующими эндоскопическую вставку для проведения инструментов, эндоскопическую декомпрессию с декомпрессивно-стабилизирующими вмешательствами или эндоскопическую декомпрессию при латеральном стенозе с микрохирургической. Указанные работы не подходят для сопоставления с нашим исследованием, поскольку в них сравниваются отличные от используемых нами методы декомпрессии.
Схожими по сравниваемым методам декомпрессии являются публикации McGrath et al. и Komp et al., в которых проведен сравнительный анализ результатов двусторонней микрохирургической и эндоскопической декомпрессии при центральном стенозе позвоночного канала на поясничном уровне (95 и 135 пациентов соответственно).
В спинальном нейрохирургическом отделении Федерального центра нейрохирургии Journal of modern medicine №1 (12), Tome 2, 2026 425 Новосибирска микрохирургическая декомпрессия корешков при центральном стенозе позвоночного канала на поясничном уровне выполняется с 2013 г., а эндоскопическая декомпрессия - с 2018 г.
Хирургические вмешательства с применением эндоскопической и микрохирургической техник проводили на уровнях L2-L4, L3-L4, L4-L5, но не за счет «выбраковывания пациентов со стенозом на уровне L5-S1 таких пациентов прост не было. Это обусловлено анатомическими особенностями: на уровне L5-площадь поперечного сечения дурального мешка и позвоночного канал больше, чем на уровнях L2-L3, L3-L4- L5, соответственно и клинически значимый центральный стеноз с нейрогенной перемежающейся хромотой возникает гораздо реже. Хотя клинически значимый латеральный и фораминальный стенозы на уровне L5-S1-совсем не редкость.
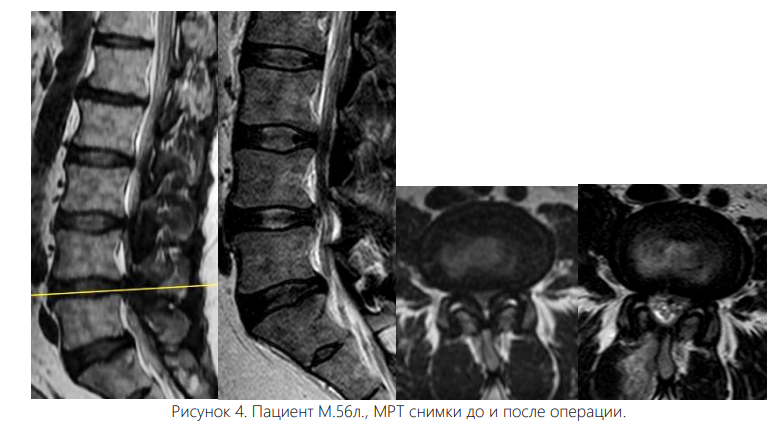
До операции у пациентов исследуемых групп статистически значимо не отличалась боль в спине, качество жизни по ODI. Но в группе эндоскопических вмешательств была значимо меньше боль в нижних конечностях, больше дистанция ходьбы, что обусловлено исходно чуть большей площадью поперечного сечения дурального мешка, по сравнению с пациентами группы микрохирургической декомпрессии.
Из данных табл. 3 видно, что доля пациентов со стенозом Grade C no Schizas в группе эндоскопических вмешательств больше, по сравнению с группой микрохирургических операций.
Такие различия в группах связаны с тем, что на начальных этапах освоения эндоскопической декомпрессии оперировались пациенты с менее выраженным стенозом позвоночного канала (Grade C по Schizas).
Тем не менее исходная площадь поперечного сечения в группах пациентов значимо не отличалась. В работах McGrath et al. и Komp et al. возраст пациентов, дооперационные показатели ODI и ВАШ значимо не отличались. В других исследованиях дооперационные значения качества жизни по ODI и болевой синдром по ВАШ не оценивались.
В наших наблюдениях продолжительность эндоскопической декомпрессии больше, чем при использовании микрохирургической техники, что обусловлено техническими особенностями метода и его освоением на начальном этапе. По данным McGrath et al., время выполнения эндоскопической декомпрессии также больше, чем микрохирургической. В исследовании Komp et al. время выполнения микрохирургической декомпрессии было 64 мин, что оказалось статистически значимо больше (р < 0,05), чем эндоскопической (42 мин), однако в работе нет сведений об исходной площади поперечного сечения дурального мешка, степени центрального стеноза и критериях достижения декомпрессии. Схожие с нашими результаты представлены в работе McGrath et al.: значимо большее время выполнения эндоскопической декомпрессии (161 мин) и меньшее время микрохирургической декомпрессии (99 мин),
Увеличение площади поперечного сечения дурального мешка и клинически значимое уменьшение боли в спине и нижних конечностях получено в обеих группах пациентов. В раннем послеоперационном периоде болевой синдром в нижних конечностях и спине оказался менее выраженным в эндоскопической группе, что связано с меньшей хирургической травмой мягких тканей.
Сопоставимое уменьшение боли в спине, увеличение дистанции ходьбы, улучшение показателей ODI у пациентов отмечено через 10-12 мес. после операции, но в группе эндоскопических вмешательств статистически значимо меньше боль в Journal of modern medicine №1 (12), Tome 2, 2026 426 нижних конечностях, лучше показатели ODI, больше дистанция ходьбы, при этом площадь поперечного сечения дурального мешка в результате декомпрессии была сопоставимой.
Схожие результаты получены в исследовании McGrath et al.: после операции через 12 мес. в группе эндоскопической декомпрессии статистически значимо меньше боль в нижних конечностях, лучше качество жизни по ODI.
Лучшие результаты эндоскопической декомпрессии объясняются меньшей длиной разреза, меньшей травматизацией мягких тканей по сравнению с микрохирургической декомпрессией и менее выраженным эпидуральным рубцово-спаечным процессом, о чем сказано в работах Panjeton et al., Hang et al. Тем не менее в работе Komp et al. показатели боли в нижних конечностях, спине и показатель ODI после операции в группах микрохирургической и эндоскопической декомпрессии значимо не отличались.
В нашей работе меньшая боль в нижних конечностях, большая дистанция ходьбы, лучшие показатели качества жизни по ODI в группе эндоскопической декомпрессии, вероятнее всего, связаны с исходно меньшей болью в ногах, большей дистанцией ходьбы до операции за счет большей площади поперечного сечения дурального мешка и, соответственно, меньшей доли стеноза (Grade D no Schizas). Кроме того, эндоскопическая декомпрессия выполняется с меньшей травматизацией мягких тканей.
Доля хирургических осложнений при эндоскопической декомпрессии составила 9,8 %, тогда как при микрохирургических операциях - 4,2 %. Перфорация дурального мешка при эндоcкопической декомпрессии, потребовавшая ушивания дефекта с конверсией операции в открытую, имела место при освоении методики, с 2021 г. не встречается. В литературе частота осложнений в группах микрохирургической и эндоскопической декомпрессии была схожей. Стеноз межпозвонкового отверстия и корешкового канала наблюдался у 62 больных, а в 40 случаях установлен диагноз - стеноз центрального канала.
Показанием для операции считали стойкий болевой и мышечно-тонический синдром, ограничение статикодинамической функции позвоночника, нейрогенная перемежающаяся хромота, чувствительные выпадения и нарушения функции тазовых органов. Объем оперативных вмешательств зависит от типа стеноза. У больных хорошие результаты отмечены в 86 % случаев, в 8 % отмечено значительное улучшение в виде уменьшения корешкового болевого синдрома и в 6%-без улучшения.
Вывод.
Анализ результатов лечения по данным ВАШ и Освестри показал статистически значимый клинический эффект оперативного лечения стеноза позвоночного канала методами малоинвазивной двусторонней декомпрессии из унилатерального доступа и классической ламинэктомии, стойко сохраняющийся на протяжении 18 мес. после операции. При малоинвазивной хирургии результаты купирования болевого синдрома в спине, особенно в раннем послеоперационном периоде, оказались лучше, чем при ламинэктомии.
Результаты улучшения функциональной активности в группах сопоставимы, клинический эффект по купированию корешкового болевого синдрома в нижних конечностях при малоинвазивной декомпрессии и ламинэктомии оказался практически одинаков.
В группе малоинвазивной двусторонней декомпрессии из унилатерального доступа по сравнению с группой гемиламинэктомии значительно ниже оказались сроки до активизации, период стационарного лечения и объем кровопотери. Хирургическое лечение дегенеративного стеноза поясничного отдела позвоночника эндоскопической декомпрессии является перспективным и эффективным методом, позволяющим улучшить качество жизни больных, уменьшить процент выхода их на инвалидность и предотвратить появление раннюю послеоперационных осложнениях.
Использованная литература:
-
Антипко, Л.Э. Хирургическое лечение стеноза позвоночного канала / Л.Э. Антипко // III съезда нейрохирургов России: Докл. - СПб. 2002. - С. 233-234.
-
Асютин, Д.С. Сравнительный анализ эффективности хирургического лечения дегенеративного стеноза позвоночного канала пояснично¬крестцового отдела позвоночника с применением метода роботоассистенции: дис. ... канд. Мед. наук: 14.01.18 / Асютин Д.С. - СанктПетербург, 2014. - 146 с.
-
Ахметьянов, Ш.А. Результаты хирургического лечения дегенеративнодистрофических поражений пояснично-крестцового отдела позвоночника / Ш.А. Ахметьянов, А.В. Крутько //Современные проблемы науки и образования. - 2015. - №. 5. - С. 324-324.
-
Борщенко, И.А. Спинальный поясничный дегенеративный стеноз: билатеральная декомпрессия из одностороннего доступа / И.А. Борщенко, С.Л. Мигачев, А.В. Басков // Нейрохирургия. - 2011. - № 1. - С. 54-60
-
. Бывальцев, В.А. Оптимизация результатов лечения пациентов с сегментарной нестабильностью поясничного отдела позвоночника при использовании малоинвазивной методики спондилодеза / В.А. Бывальцев и соавт. //Журнал «Вопросы нейрохирургии» имени НН Бурденко. - 2015.
-
Amundsen T, Weber H, Nordal HJ, Magnaes B, Abdelnoor M, Lilleâs F. Lumbar spinal stenosis: conservative or surgical management A prospec- tive 10-year study. Spine (Phila Pa 1976). 2000;25(11):1424-1435; discussion 14
-
Malmivaara A, Slätis P, Heliövaara M, Sainio P, Kinnunen H, Kankare J, Dalin-Hirvonen N, Seitsalo S, Herno A, Kortekangas P, Niinimäki T, Rön- ty H, Tallroth K, Turunen V, Knekt P, Härkänen T, Hurri H. Surgical or nonoperative treatment for lumbar spinal stenosis? A randomized controlled trial. Spine (Phila Pa 1976). 2007;32(1):1-8.
-
North American Spine Society. Clinical Guidelines for Multidisciplinary Spine Care: Diagnosis and Treatment of Degenerative Lumbar Spinal Ste- nosis. 2011.
-
Soliman MAR, Ali A. Decompression of lumbar canal stenosis with a bilat- eral interlaminar versus classic laminectomy technique: a prospective ran- domized study. Neurosurgical Focus. 2019;46(5):E3.
Авторы:
Эшкулов Д.И. , Шатурсунов Ш.Ш. , Хужаназаров И.Э. , Шотурсунов Ш.Ш. , Югай А.В.
Республиканский специализированный научно-практический медицинский центр травматологии и ортопедии
Ташкентский государственный медицинский университет
Теги: поясничный отдел позвоночника
234567 Начало активности (дата): 15.04.2026
234567 Кем создан (ID): 989
234567 Ключевые слова: дегенеративный стеноз позвоночного канала, поясничный отдел позвоночника, минимально-инвазивная хирургия, эндоскопическая декомпрессия, PSLD, качество жизни, визуальноаналоговая шкала боли (ВАШ), Oswestry Disability Index (ODI), клиническая эффективность, реабилитация
12354567899
Похожие статьи
Дифференцированный подход к лечению пациентов с дегенеративной патологией комплекса "поясничный отдел позвоночника - таз - тазобедренные суставы"с позиции оценки сагиттального баланса туловищаРентген на дому 8 495 22 555 6 8
Ближайшие результаты хирургического лечения пациентов с неосложнёнными переломами грудного и поясничного отделов позвоночника
Реабилитация пациентов с неосложненной травмой грудного и поясничного отделов позвоночника
Редкий случай парапареза нижних конечностей вследствие подагры грудного отдела позвоночника: клинический случай



