 04.05.2026
04.05.2026
Сравнительный анализ раннего и отсроченного хирургического лечения повреждений седалищного нерва у детей
Многофакторный анализ показал, что выполнение операции в сроки до 3 месяцев является независимым прогностическим фактором благоприятного моторного исхода
Введение.
Повреждения седалищного нерва относятся к наиболее тяжёлым поражениям периферических нервов нижней конечности и часто приводят к выраженным двигательным нарушениям (включая «свисающую стопу»), чувствительным расстройствам и нейропатической боли, что существенно ограничивает повседневную активность пациента и требует комплексного лечения. Функциональные результаты восстановления при проксимальных поражениях, включая седалищный нерв и его компоненты, остаются вариабельными и зависят от типа повреждения, протяжённости дефекта, а также сроков до операции [1, 2].
В детском возрасте проблема имеет дополнительные особенности: повреждение нерва нарушает формирование двигательных навыков, способствует вторичным ортопедическим деформациям и может долго оставаться недооценённым, особенно у пациентов младшего возраста. В серии наблюдений, посвящённой поражениям нервов нижней конечности у детей, подчёркивается клиническая значимость ранней диагностики и необходимость корректного выбора метода хирургического лечения (нейролиз, шов, пластика) с учётом динамики восстановления [3].
Этиология повреждений седалищного нерва у детей разнообразна и включает дорожно-транспортные происшествия, травмы иной природы, ятрогенные повреждения после ортопедических вмешательств, а также постинъекционные повреждения. Последние особенно актуальны для педиатрии: инъекции в ягодичную область могут приводить к стойким сенсомоторным нарушениям, часто проявляющимся выраженным выпадением функции малоберцового компонента и формированием «свисающей стопы» [4, 5].
Одним из ключевых нерешённых вопросов остаётся оптимальный срок хирургического вмешательства. Ряд клинических данных по хирургии седалищного нерва указывает, что меньший предоперационный интервал ассоциирован с более благоприятными моторными исходами (например, при интервале до 6 месяцев чаще достигается функционально значимое восстановление), хотя результаты зависят от уровня и характера поражения. Для постинъекционных повреждений в детской практике часто обсуждается «окно» наблюдения с последующим переходом к операции при отсутствии клинического и электрофизиологического улучшения. В публикациях, посвящённых именно детским постинъекционным поражениям седалищного нерва, приводятся рекомендации рассматривать хирургическое лечение через 2-3 месяца при отсутствии восстановления на фоне консервативной терапии и контроля ЭНМГ [3, 4, 5].
Цель - провести сравнительный анализ клинических и функциональных результатов раннего и отсроченного хирургического лечения повреждений седалищного нерва у детей с учётом этиологии травмы и интраоперационных находок
При позднем обращении и сформировавшихся рубцово-адгезивных изменениях эффективность изолированного нейролиза может снижаться, особенно при выраженном поражении малоберцового компонента. В таких ситуациях всё большее значение приобретают методы нервных трансферов (невротизации) для восстановления тыльного сгибания стопы, включая варианты переноса двигательных фасцикул большеберцового нерва на структуры малоберцового нерва/глубокого малоберцового нерва. Клинические серии по нервным трансферам при перонеальной недостаточности демонстрируют достижение клинически значимого восстановления тыльного сгибания у части пациентов (в т.ч. MRC >3-4), подчёркивая перспективность подхода при длительных сроках после травмы [6, 7, 8].
В клинической практике также встречаются ятрогенные повреждения седалищного нерва, в том числе после ортопедических операций. Для таких пациентов описаны подходы, включающие декомпрессию/нейролиз и реконструктивные вмешательства, а в обзорах по нейропатиям после эндопротезирования тазобедренного сустава подчёркивается необходимость своевременной диагностики и лечения [9, 10].
Таким образом, несмотря на наличие отдельных сообщений и серий наблюдений по нейролизу и нервным трансферам, сравнительные данные, оценивающие результаты раннего нейролиза (<3 месяцев) и отсроченной невротизации (>3 месяцев) именно у детей с повреждениями седалищного нерва разной этиологии (ДТП, инъекции, другие травмы, ортопедические операции), остаются ограниченными. Это обосновывает необходимость проведения сравнительного клинического анализа, ориентированного на практический выбор оптимальной хирургической тактики в зависимости от сроков и интраоперационной картины (рубец, компрессия) [11].
Материал и методы.
Проведено ретроспективное сравнительное исследование результатов хирургического лечения детей с повреждениями седалищного нерва, находившихся на лечении в специализированном нейрохирургическом стационаре в период 20152022 гг. Исследование выполнено с соблюдением этических норм; информированное согласие получено от родителей или законных представителей пациентов.
В исследование включены 129 пациентов в возрасте от 6 до 18 лет с клинически и электрофизиологически подтверждённым повреждением седалищного нерва, перенёсшие хирургическое лечение и имеющие данные динамического наблюдения. Исключались пациенты с полинейропатиями, корешковыми поражениями (L5—S2), опухолевыми и лучевыми поражениями периферических нервов. Причинами повреждений седалищного нерва являлись дорожно-транспортные происшествия, постинъекционные повреждения, травмы иной этиологии, а также ятрогенные поражения после ортопедических операций.
В зависимости от сроков хирургического вмешательства пациенты были разделены на две группы.
I группа (раннее вмешательство у 62 пациентов) операция выполнена в сроки до 3 месяцев после повреждения; применялись внешний и внутренний нейролиз седалищного нерва.
II группа (отсроченное вмешательство у 67 пациентов) — операция выполнена в сроки более 3 месяцев; выполнялась невротизация малоберцового нерва двигательными фасцикулами большеберцового нерва.
Предоперационное обследование включало клинико-неврологическую оценку, определение двигательной функции по шкале MRC, анализ чувствительных нарушений и электронейромиографию; МРТ применялась по показаниям. В ходе операции фиксировались интраоперационные находки (рубцовые изменения, компрессия, спаечный процесс).
Результаты лечения оценивались через 3, 6 и 12 месяцев после операции. Основным критерием эффективности считалось восстановление мышечной силы до уровня MRC >3. Дополнительно анализировались динамика болевого синдрома, чувствительные нарушения, данные ЭНМГ и послеоперационные осложнения.
Статистическая обработка проводилась с использованием [указать программу]. Для анализа применялись критерии у2, точный критерий Фишера, t-критерий Стьюдента или U- критерий Манна-Уитни. Статистически значимыми считались различия при p < 0,05.
Результаты.
Пациенты обеих групп были сопоставимы по возрасту и полу; статистически значимых различий по данным показателям выявлено не было (р > 0,05). Существенные различия между группами отмечались только по срокам выполнения хирургического вмешательства (табл. 1)
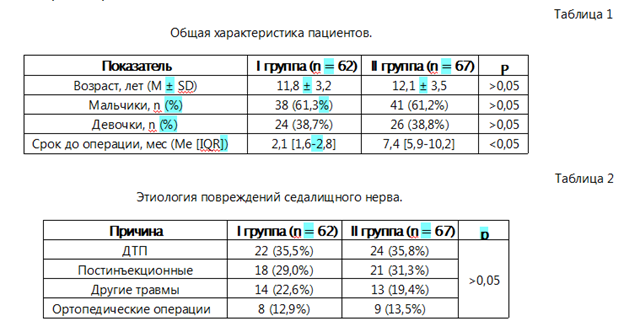
Этиологическая структура повреждений седалищного нерва в исследуемых группах была представлена дорожно-транспортными происшествиями, постинъекционными повреждениями, травмами инои этиологии и ятрогенными поражениями после ортопедических операций. Достоверных различий по распределению причин повреждений между группами не выявлено (p > 0,05) (табл. 2).
До хирургического вмешательства у всех пациентов отмечался выраженный двигательный дефицит. Во всех случаях мышечная сила по шкале MRC не превышала 2 баллов. Исходная степень двигательных нарушений в I и II группах статистически значимо не различалась (p > 0,05) (табл. 3).
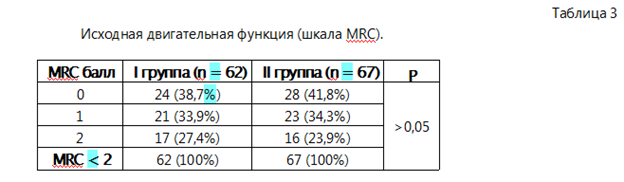
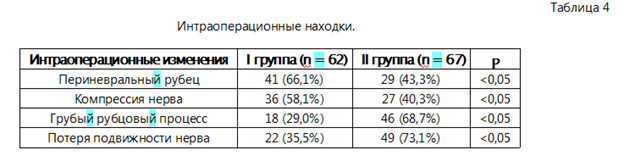
Анализ интраоперационных находок показал различия в характере поражения седалищного нерва между группами. В I группе чаще выявлялись периневральные рубцовые изменения и компрессия нервного ствола при сохранённой анатомической целостности. Во II группе достоверно чаще отмечались грубые рубцово-дегенеративные изменения и утрата физиологической подвижности нерва (p < 0,05) (табл. 4).
Функциональные результаты лечения через 12 месяцев наблюдения продемонстрировали различия между группами. В I группе восстановление мышечной силы до уровня MRC > 3 было достигнуто у 72,6 % пациентов, во II группе — у 43,3 % пациентов (р = 0,001). Средний прирост мышечной силы и регресс болевого синдрома также были статистически значимо более выражены у пациентов I группы (табл. 5). Восстановление чувствительности между группами достоверно не различалось (р > 0,05).
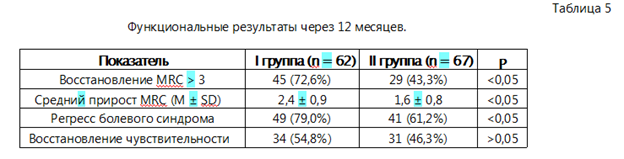
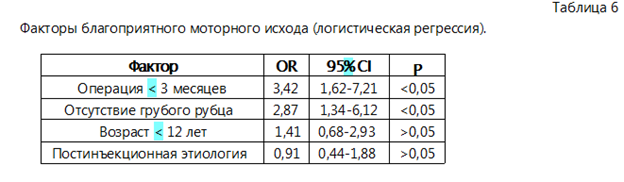
По данным многофакторного логистического регрессионного анализа установлено, что выполнение хирургического вмешательства в сроки до 3 месяцев является независимым прогностическим фактором благоприятного моторного исхода (OR = 3,42; р = 0,001). Существенное влияние также оказывало отсутствие грубых рубцово-дегенеративных изменений. Возраст пациентов и этиология повреждения статистически значимого влияния на исходы лечения не имели (табл. 6).
Обсуждение.
Полученные результаты свидетельствуют о значимой роли сроков хирургического вмешательства в восстановлении функции седалищного нерва у детей. Несмотря на сопоставимость групп по возрасту, полу, этиологии повреждений и исходной степени двигательного дефицита, функциональные исходы достоверно различались в зависимости от времени выполнения операции.
Лучшие результаты в I группе могут быть объяснены сохранением регенераторного потенциала нервного ствола при раннем устранении компрессии и рубцовых изменений. Выполнение внешнего и внутреннего нейролиза в сроки до 3 месяцев позволяет предотвратить прогрессирование вторичной аксональной дегенерации и создать условия для спонтанной реиннервации, что подтверждается более высоким процентом восстановления двигательной функции.
Во II группе преобладали выраженные рубцово-дегенеративные изменения и утрата подвижности нерва, преимущественно за счёт поражения малоберцового компонента. В таких условиях нейролиз является недостаточно эффективным, что обосновывает применение методов невротизации как вынужденной реконструктивной тактики. Однако даже при использовании нервных трансферов функциональные результаты в отсроченные сроки оказались менее благоприятными по сравнению с ранним вмешательством.
Отсутствие влияния возраста и этиологии повреждения на конечные исходы подчёркивает определяющее значение сроков хирургического лечения и морфологического состояния нерва. Выявленные закономерности подтверждают концепцию ограниченного «терапевтического окна» при повреждениях периферических нервов у детей, в течение которого возможно достижение оптимальных функциональных результатов.
Таким образом, результаты исследования обосновывают целесообразность активной хирургической тактики при повреждениях седалищного нерва у детей с выполнением нейролиза в ранние сроки, а при позднем обращении — использование методов невротизации с учётом интраоперационной картины.
Заключение.
Повреждения седалищного нерва у детей сопровождаются выраженным двигательным дефицитом и в большинстве случаев требуют хирургического лечения, при этом сроки выполнения оперативного вмешательства являются ключевым фактором, определяющим функциональные исходы.
Раннее хирургическое лечение повреждений седалищного нерва (в сроки до 3 месяцев) с применением внешнего и внутреннего нейролиза обеспечивает достоверно более высокую частоту восстановления двигательной функции по сравнению с отсроченным вмешательством.
Выполнение хирургического вмешательства в ранние сроки ассоциировано с меньшей выраженностью рубцово-дегенеративных изменений и сохранением физиологической подвижности нервного ствола, что создаёт благоприятные условия для регенерации и реиннервации.
При отсроченных сроках лечения (более 3 месяцев) преобладают грубые рубцовые изменения седалищного нерва, преимущественно с поражением малоберцового компонента, что обосновывает применение невротизации как реконструктивного метода восстановления функции.
По данным многофакторного анализа, выполнение хирургического вмешательства в сроки до 3 месяцев является независимым прогностическим фактором благоприятного моторного исхода, тогда как возраст пациентов и этиология повреждения не оказывают статистически значимого влияния на конечные результаты лечения.
Полученные результаты подтверждают целесообразность активной тактики раннего хирургического лечения повреждений седалищного нерва у детей и могут быть использованы при разработке клинических алгоритмов выбора оптимального метода хирургического вмешательства.
Использованная литература:
Garg SP, Weissman JP, Shah KV, Patel A, Hassan AM, Ko JH. Characteristics of Sciatic Nerve Repair With Neurolysis, End-to-end Repair, and Nerve Grafting: A Narrative Review. Plast Reconstr Surg Glob Open. 2025;13(7):e6946. Published 2025 Jul 16. doi:10.1097/GOX.0000000000006946.
Temiz Q Yagar S, Kirik A. Surgical treatment of peripheral nerve injuries: Better outcomes with intraoperative NAP recordings. Periferik sinir yaralanmalarinin cerrahi tedavisi: intraoperatif NAP ile daha iyi sonuglar. Ulus Travma Acil Cerrahi Derg. 2021;27(5):510-515. doi:10.14744/tjtes.2020.95702.
Senes FM, Campus R, Becchetti F, Catena N. Sciatic nerve injection palsy in the child: early microsurgical treatment and long-term results. Microsurgery. 2009;29(6):443-448. doi:10.1002/micr.20632.
Toopchizadeh V, Barzegar M, Habibzadeh A. Sciatic Nerve Injection Palsy in Children, Electrophysiologic Pattern and Outcome: A Case Series Study. Iran J Child Neurol. 2015;9(3):69-72..
Lichtenstein JB, Head LK, Wolff G, Boyd KU. Outcomes of Nerve Transfers in Peroneal Nerve Palsy. Plast Surg (Oakv). 2024;32(2):235-243. doi:10.1177/22925503221101956.
Bao B, Wei H, Zhu H, Zheng X. Transfer of Soleus Muscular Branch of Tibial Nerve to Deep Fibular Nerve to Repair Foot Drop After Common Peroneal Nerve Injury: A Retrospective Study. Front Neurol. 2022;13:745746. Published 2022 Feb 11. doi:10.3389/fneur.2022.745746.
Uemura T, Miyashima Y, Konishi S, Takamatsu K, Nakamura H. Partial tibial nerve transfer for iatrogenic peroneal nerve palsy after endovenous laser ablation for varicose veins of the lower extremity: A case report. Microsurgery. 2023;43 (5):507-511. doi:10.1002/micr.31023.
Duraku LS, Bujnsters ZA, Power DM, George S, Walbeehm ET, de Jong T. Motor and sensory nerve transfers in the lower extremity: Systematic review of current reconstructive possibilities. J Plast Reconstr Aesthet Surg. 2023;84:323-333. doi:10.1016/j.bjps.2023.06.011.
Nath RK, Somasundaram C. Iatrogenic nerve injury and foot drop: Surgical results in 28 patients. Surg Neurol Int. 2022;13:274. Published 2022 Jun 23. doi:10.25259/SNI_146_2022.
Salandra, Jonathan & Deliso, Marisa & Tang, Alex & Robbins, Conner & Rao, Juluru. (2022). Nerve Palsy following Total Hip Arthroplasty: A Review of the Current Literature. The Journal of Hip Surgery. 06. 10.1055/s-0042-1757326..
Grisdela PT Jr, Ostergaard PJ, Watkins CJ, Bauer AS. Nerve Transfers in the Lower Extremity. J Pediatr Soc North Am. 2024;5(1):605. Published 2024 Feb 12. doi:10.55275/JPOSNA- 2023-605Теги: повреждение седалищного нерва
234567 Начало активности (дата): 04.05.2026
234567 Кем создан (ID): 989
234567 Ключевые слова: повреждение седалищного нерва, детский возраст, раннее хирургическое лечение, отсроченное хирургическое лечение, нейролиз, невротизация, малоберцовый нерв, постинъекционные повреждения, травмы периферических нервов, восстановление двигательной функции
12354567899
Похожие статьи
Сравнительный анализ раннего и отсроченного хирургического лечения повреждений седалищного нерва у детейРентген на дому 8 495 22 555 6 8
Сравнительная эффективность хирургических методов коррекции синдрома «висящей стопы» при изолированной нейропатии малоберцового нерва
Результаты дифференцированного подхода к открытой декомпрессии срединного нерва при синдроме запястного канала
Изменения нервно-мышечного аппарата больных с травматической болезнью спинного мозга при использовании биологической обратной связи



